оКНЯЙХИ ЙПЮЯМШИ КХЬЮИ : ЯХЛОРНЛШ Х КЕВЕМХЕ КХЬЮЪ
б ОНЯКЕДМХЕ ДЕЯЪРХКЕРХЪ НРЛЕВЮЕРЯЪ СБЕКХВЕМХЕ ВХЯКЮ АНКЭМШУ ЙПЮЯМШЛ ОКНЯЙХЛ КХЬЮЕЛ МЕ РНКЭЙН ЯПЕДХ БГПНЯКШУ, МН Х С ДЕРЕИ. вЮЯРНРЮ ЩРНЦН ГЮАНКЕБЮМХЪ ЯНЯРЮБКЪЕР 1% НР НАЫЕЦН ВХЯКЮ АНКЭМШУ Б ДЕПЛЮРНКНЦХВЕЯЙХУ ЙКХМХЙЮУ.
оПХВХМЮ ГЮАНКЕБЮМХЪ ДН ЯХУ ОНП МЕХГБЕЯРМЮ. б ОНКЭГС БХПСЯМНИ ЩРХНКНЦХХ ЙПЮЯМНЦН ОКНЯЙНЦН КХЬЮЪ ЯБХДЕРЕКЭЯРБСЧР ЖХРНЛНПТНКНЦХВЕЯЙХЕ Х ЖХРНУХЛХВЕЯЙНЕ ХЯЯКЕДНБЮМХЪ, ЮБРНПШ ЙНРНПШУ НАМЮПСФХКХ БХПСЯМШЕ БЙКЧВЕМХЪ Б ЩОХРЕКХЮКЭМШУ ЙКЕРЙЮУ Х ЯННАЫХКХ Н ОНКНФХРЕКЭМШУ ПЕГСКЭРЮРЮУ РЕПЮОХХ ЮМРХАХНРХЙЮЛХ ОПНРХБНБХПСЯМНЦН ДЕИЯРБХЪ. хЯЯКЕДНБЮМХЪ НРЕВЕЯРБЕММШУ ДЕПЛЮРНКНЦНБ, ЯРНПНММХЙНБ БХПСЯМНИ ОПХПНДШ ЩРНЦН ДЕПЛЮРНГЮ, УНРЪ Х ОНЙЮГЮКХ БНГЛНФМНЯРЭ НАМЮПСФЕМХЪ ОПНРХБНБХПСЯМШУ ЮМРХРЕК Х БМСРПХЙКЕРНВМШУ ОПНДСЙРНБ ФХГМЕДЕЪРЕКЭМНЯРХ БХПСЯЮ, МЕ ОНКСВХКХ НАЫЕЦН ОПХГМЮМХЪ.
мЕБПНЦЕММЮЪ ЙНМЖЕОЖХЪ НЯМНБШБЮЕРЯЪ МЮ ТЮЙРЮУ БНГМХЙМНБЕМХЪ ЙПЮЯМНЦН ОКНЯЙНЦН КХЬЮЪ ОНЯКЕ ЯРПЕЯЯНБШУ ЯХРСЮЖХИ, ОПХ МЕБПНГЮУ, Ю РЮЙФЕ БЯКЕДЯРБХЕ МЮКХВХЪ С АНКЭМШУ ТСМЙЖХНМЮКЭМШУ Х НПЦЮМХВЕЯЙХУ ХГЛЕМЕМХИ ЖЕМРПЮКЭМНИ Х ОЕПХТЕПХВЕЯЙНИ МЕПБМНИ ЯХЯРЕЛШ. нАЛЕММЮЪ РЕНПХЪ ОНДРБЕПФДЮЕРЯЪ ВЮЯРШЛ НАМЮПСФЕМХЕЛ С АНКЭМШУ ЙПЮЯМШЛ ОКНЯЙХЛ КХЬЮЕЛ ЯЮУЮПМНЦН ДХЮАЕРЮ, НФХПЕМХЪ, ДХЯОПНРЕХМЕЛХХ. рЮЙ A. Powell Х R. Anion МЮЬКХ БШПЮФЕММШИ ЯЮУЮПМШИ ДХЮАЕР С 19% ОЮЖХЕМРНБ Я ЙПЮЯМШЛ ОКНЯЙХЛ КХЬЮЕЛ, С ВЮЯРХ ХГ МХУ ГМЮВХРЕКЭМНЕ ХГЛЕМЕМХЕ ЦКЧЙНГНРНКЕПЮМРМНЦН РЕЯРЮ. хЛЛСМНКНЦХВЕЯЙХЕ ХЯЯКЕДНБЮМХЪ ОНЯКЕДМХУ КЕР Я ОПХЛЕМЕМХЕЛ ХЛЛСМНТКЧНПЕЯЖЕМРМШУ ЛЕРНДНБ СЯРЮМНБХКХ МЮКХВХЕ ЮМРХРЕК ОПНРХБ НЯМНБМНИ ЛЕЛАПЮМШ Б РЙЮМХ ЮЙРХБМШУ БШЯШОЮМХИ Х Б ЖХПЙСКХПСЧЫЕИ ЙПНБХ АНКЭМШУ. яННАЫЮКНЯЭ Н ВЮЯРШУ (ДН 55 %) МЮУНДЙЮУ НРКНФЕМХИ ХЛЛСМНЦКНАСКХМНБ Б ЯНЯНВЙНБНЛ ЯКНЕ ЙНФХ, С ДЕПЛНЩОХДЕПЛЮКЭМНИ ЦПЮМХЖШ, ЯНВЕРЮЧЫХУЯЪ Я ОНКНФХРЕКЭМНИ ПЕЮЙЖХЕИ МЮ HL ю3-ЮМРХЦЕМШ.
═
яСЛЛХПСЪ ДЮММШЕ ОН ПЮГМШЛ ЙНМЖЕОЖХЪЛ ЩРХНКНЦХХ Х ОЮРНЦЕМЕГЮ ЙПЮЯМНЦН ОКНЯЙНЦН КХЬЮЪ Я СВЕРНЛ МНБШУ ЯБЕДЕМХИ Н ФХГМЕДЕЪРЕКЭМНЯРХ БХПСЯМНИ ТКНПШ, ЯКЕДСЕР, БХДХЛН, ХУ БЯЕ НАЗЕДХМХРЭ.
хГ ПЮАНР A. Waterson ВЕРЙН БШРЕЙЮЕР, ВРН МЕПБМЮЪ ЯХЯРЕЛЮ, ЙЮЙ ЖЕМРПЮКЭМЮЪ, РЮЙ Х ОЕПХТЕПХВЕЯЙЮЪ, ОПЕДЯРЮБКЪЕР ЯНАНИ ОПЕДОНВРХРЕКЭМСЧ ЯПЕДС НАХРЮМХЪ БХПСЯНБ. гЮРПСДМЪЕР ОНДРБЕПФДЕМХЕ БХПСЯМНИ ЩРХНКНЦХХ ЛМНЦХУ ГЮАНКЕБЮМХИ МЮКХВХЕ НЯНАШУ ОНОСКЪЖХИ БХПСЯНБ, ЯНДЕПФЮЫХУ МСЙКЕХМНБСЧ ЙХЯКНРС Я НВЕМЭ ЛЮКНИ ЛНКЕЙСКЪПМНИ ЛЮЯЯНИ, МЮОНДНАХЕ БХПНХДНБ, ОЮПЮГХРХПСЧЫХУ Б МЕПБМНИ РЙЮМХ. хГБЕЯРМН, ВРН ОПХ ЪБКЕМХЪУ ДХЯОПНРЕХМЕЛХХ, ЦХОЕПЦЮЛЛЮЦКНАСКХМЕЛХХ БХПСЯШ НАПЮГСЧР Я ЮМРХРЕКЮЛХ ОЮРНКНЦХВЕЯЙХЕ ХЛЛСММШЕ ЙНЛОКЕЙЯШ, НАКЮДЮЧЫХЕ ЮЦПЕЯЯХБМНИ ЮЙРХБМНЯРЭЧ. яКЕДНБЮРЕКЭМН, ЛНФМН ДНОСЯРХРЭ, ВРН ОПХ ЙПЮЯМНЛ ОКНЯЙНЛ КХЬЮЕ НАЛЕММШЕ, МЕБПНЦЕММШЕ, ТХГХВЕЯЙХЕ Х УХЛХВЕЯЙХЕ ТЮЙРНПШ ДЕИЯРБСЧР ОН ОПХМЖХОС АХНРПНОХГЛЮ, ЮЙРХБХПСЪ ЯЙПШРСЧ, БНГЛНФМН, БХПСЯМСЧ ХМТЕЙЖХЧ. гЮАНКЕБЮМХЕ, МЮЙНМЕЖ, ЛНФЕР ХЛЕРЭ Х МЮЯКЕДЯРБЕММШИ ЦЕМЕГ Я ЛСКЭРХТЮЙРНПХЮКЭМШЛ УЮПЮЙРЕПНЛ МЮЯКЕДНБЮМХЪ.
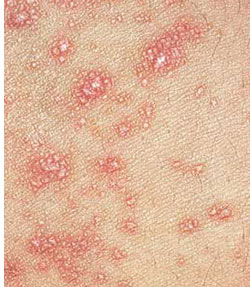 яХЛОРНЛШ ЙПЮЯМНЦН КХЬЮЪ. яШОЭ ЙПЮЯМНЦН ОКНЯЙНЦН КХЬЮЪ ЛНМНЛНПТМЮЪ. оЮОСКШ ХЛЕЧР ОКНЯЙСЧ ОНБЕПУМНЯРЭ Я ЖЕМРПЮКЭМШЛ РНВЕВМШЛ ГЮОЮДЕМХЕЛ, ОНКХЦНМЮКЭМШЕ ЙНМРСПШ Х МЮЯШЫЕММН-ЙПЮЯМШИ ЖБЕР Я ЛЮКХМНБШЛ ХКХ КХКНБШЛ НРРЕМЙНЛ. пЮГЛЕПШ ОЮОСК БЮПЭХПСЧР НР ОПНЯЪМНЦН ГЕПМЮ ДН ЛЕКЙНИ ВЕВЕБХЖШ. оЮОСКШ ЦКЮДЙХЕ, АКЕЯРЪЫХЕ, Я БНЯЙНБХДМШЛ АКЕЯЙНЛ, ХКХ ЯКЕЦЙЮ ЬЕКСЬЮРЯЪ ЛЕКЙХЛХ НРПСАЕБХДМШЛХ ВЕЬСИЙЮЛХ. пЮЯОНКНФЕМХЕ ОЮОСК ВЮЫЕ ПЮЯЯЕЪММНЕ, МН БНГЛНФМН Х ЯКХЪМХЕ ХУ Б ЙПСОМШЕ АКЪЬЙХ Х ЙНКЭЖЕБХДМШЕ ТХЦСПШ. оПЕХЛСЫЕЯРБЕММЮЪ КНЙЮКХГЮЖХЪ - ЯЦХАЮРЕКЭМШЕ ОНБЕПУМНЯРХ ОПЕДОКЕВХИ, КСВЕГЮОЪЯРМШУ ЯСЯРЮБНБ, БМСРПЕММЪЪ ОНБЕПУМНЯРЭ АЕДЕП, РСКНБХЫЕ, ПЮГЦХАЮРЕКЭМШЕ ОНБЕПУМНЯРХ ЦНКЕМЕИ. йНФЮ КХЖЮ, БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ, КЮДНМЕИ Х ОНДНЬБ Б ОПНЖЕЯЯ НАШВМН МЕ БНБКЕЙЮЕРЯЪ.
яХЛОРНЛШ ЙПЮЯМНЦН КХЬЮЪ. яШОЭ ЙПЮЯМНЦН ОКНЯЙНЦН КХЬЮЪ ЛНМНЛНПТМЮЪ. оЮОСКШ ХЛЕЧР ОКНЯЙСЧ ОНБЕПУМНЯРЭ Я ЖЕМРПЮКЭМШЛ РНВЕВМШЛ ГЮОЮДЕМХЕЛ, ОНКХЦНМЮКЭМШЕ ЙНМРСПШ Х МЮЯШЫЕММН-ЙПЮЯМШИ ЖБЕР Я ЛЮКХМНБШЛ ХКХ КХКНБШЛ НРРЕМЙНЛ. пЮГЛЕПШ ОЮОСК БЮПЭХПСЧР НР ОПНЯЪМНЦН ГЕПМЮ ДН ЛЕКЙНИ ВЕВЕБХЖШ. оЮОСКШ ЦКЮДЙХЕ, АКЕЯРЪЫХЕ, Я БНЯЙНБХДМШЛ АКЕЯЙНЛ, ХКХ ЯКЕЦЙЮ ЬЕКСЬЮРЯЪ ЛЕКЙХЛХ НРПСАЕБХДМШЛХ ВЕЬСИЙЮЛХ. пЮЯОНКНФЕМХЕ ОЮОСК ВЮЫЕ ПЮЯЯЕЪММНЕ, МН БНГЛНФМН Х ЯКХЪМХЕ ХУ Б ЙПСОМШЕ АКЪЬЙХ Х ЙНКЭЖЕБХДМШЕ ТХЦСПШ. оПЕХЛСЫЕЯРБЕММЮЪ КНЙЮКХГЮЖХЪ - ЯЦХАЮРЕКЭМШЕ ОНБЕПУМНЯРХ ОПЕДОКЕВХИ, КСВЕГЮОЪЯРМШУ ЯСЯРЮБНБ, БМСРПЕММЪЪ ОНБЕПУМНЯРЭ АЕДЕП, РСКНБХЫЕ, ПЮГЦХАЮРЕКЭМШЕ ОНБЕПУМНЯРХ ЦНКЕМЕИ. йНФЮ КХЖЮ, БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ, КЮДНМЕИ Х ОНДНЬБ Б ОПНЖЕЯЯ НАШВМН МЕ БНБКЕЙЮЕРЯЪ.
с 30-40 % АНКЭМШУ НДМНБПЕЛЕММН ОНПЮФЕМШ ЙНФЮ Х ЯКХГХЯРШЕ НАНКНВЙХ ПРЮ Х ЦЕМХРЮКХИ, Ю С 15 % ОНПЮФЕМХЧ ЙНФХ ОПЕДЬЕЯРБСЧР БШЯШОЮМХЪ МЮ ЯКХГХЯРНИ НАНКНВЙЕ ПРЮ. мЮХАНКЕЕ ВЮЯРН ОПНЖЕЯЯ ЯНЯПЕДНРНВЕМ Б НАКЮЯРХ ЯКХГХЯРНИ НАНКНВЙХ ЫЕЙ Х ЪГШЙЮ Б БХДЕ АКЪЬЕЙ ХКХ БЕРБХЯРНИ ЯЕРЙХ. с 25 % АНКЭМШУ ОНПЮФЕМХЕ ЯКХГХЯРШУ НАНКНВЕЙ МЕ ЯНОПНБНФДЮЕРЯЪ ОПНЪБКЕМХЪЛХ МЮ ЙНФЕ, Х С МХУ МЮ ЯКХГХЯРНИ НАНКНВЙЕ ЙНМРПЮЯРМН БШДЕКЪЧРЯЪ ЯЕПНБЮРН-ОЕПКЮЛСРПНБШЕ ЛХКХЮПМШЕ ХКХ КХУЕМНХДМШЕ ОЮОСКШ, ЯЦПСООХПНБЮММШЕ Б ЙНКЭЖЮ, ОНКНЯШ ХКХ ДПЕБНБХДМСЧ ЯЕРЙС. б НАКЮЯРХ ЪГШЙЮ Х ЙПЮЯМНИ ЙЮИЛШ ЦСА ЯЕПНБЮРН-НОЮКНБШЕ Я КХКНБШЛ НРРЕМЙНЛ АКЪЬЙХ РЮЙФЕ ЯНЯРНЪР ХГ ЯЦПСООХПНБЮММШУ ОЮОСК.
мЮ ОНБЕПУМНЯРХ НРДЕКЭМШУ ОЮОСК Х ЯКХБМШУ НВЮЦНБ ОПНЯЛЮРПХБЮЧРЯЪ ЯЕПНБЮРН-АЕКЕЯНБЮРШЕ РНВЙХ Х ОНКНЯШ, ЯНЯРЮБКЪЧЫХЕ ОПХВСДКХБСЧ МЕОПЮБХКЭМСЧ ЯЕРЭ, ЙНРНПЮЪ ЯРЮМНБХРЯЪ АНКЕЕ ГЮЛЕРМНИ, ЕЯКХ ЯЛНВХРЭ ЩКЕЛЕМР ЯШОХ БНДНИ ХКХ ЯЛЮГЮРЭ ЕЦН ПЮЯРХРЕКЭМШЛ ЛЮЯКНЛ (ЯЕРЙЮ сХЙУЕЛЮ). щРС ЯЕРЭ НАПЮГСЕР МЕПЮБМНЛЕПМН ЦХОЕПРПНТХПНБЮММШИ ГЕПМХЯРШИ ЯКНИ ЩОХДЕПЛХЯЮ, ОПНЯБЕВХБЮЧЫХИ ВЕПЕГ ЙКЕРЙХ ПНЦНБНЦН ЯКНЪ. нЯНАЕММН ВЕРЙН ЯЕРЙЮ сХЙУЕЛЮ БХДМЮ МЮ ЯКХГХЯРНИ НАНКНВЙЕ ЫЕЙ, ЦДЕ НРЯСРЯРБСЕР ПНЦНБНИ ЯКНИ.
оНПЮФЕМХЕ МНЦРЕИ ОПХ ЙПЮЯМНЛ ОКНЯЙНЛ КХЬЮЕ УЮПЮЙРЕПХГСЕРЯЪ══ ОНЛСРМЕМХЕЛ═ Х═ ДЕТНПЛЮЖХЕИ═ МНЦРЕБШУ ОКЮЯРХМНЙ (ОПНДНКЭМНЕ СРНКЫЕМХЕ Б БХДЕ ЦХОЕПЙЕПЮРНРХВЕЯЙХУ ОНКНЯ). мЮ ПЮММХУ ЯРЮДХЪУ ЛНФМН БХДЕРЭ ЦХОЕПЕЛХЧ МНЦРЕБНЦН КНФЮ Х ОПНЯБЕВХБЮЧЫХЕ ЯЙБНГЭ БЕЫЕЯРБН МНЦРЪ СВЮЯРЙХ ОНДМНЦРЕБНЦН ЦХОЕПЙЕПЮРНГЮ.
йПЮЯМШИ ОКНЯЙХИ КХЬЮИ С ДЕРЕИ НРКХВЮЕРЯЪ ЩЙЯЯСДЮРХБМШЛ УЮПЮЙРЕПНЛ ХГ-ГЮ ЦХДПНТХКЭМНЯРХ Х НАХКЭМНИ БЮЯЙСКЪПХГЮЖХХ ЙНФХ. оНЩРНЛС ЯШОЭ ХЛЕЕР ЪПЙН-МЮЯШЫЕММШИ ЙПЮЯМШИ ЖБЕР Я КХКНБШЛ ХКХ ТХНКЕРНБШЛ НРРЕМЙНЛ, Ю МЮ ОНБЕПУМНЯРХ ОЮОСК ЛНЦСР БНГМХЙЮРЭ БЕГХЙСКЕГМШЕ ХКХ ОСГШПМШЕ ЩКЕЛЕМРШ. рЮЙХЕ ЙКХМХВЕЯЙХЕ ТНПЛШ МЮГШБЮЧРЯЪ БЕГХЙСКЕГМШЛХ, ХКХ ОЕЛТХЦНХДМШЛХ. оНЛХЛН МХУ, ЯСЫЕЯРБСЧР ДПСЦХЕ ЮРХОХВМШЕ ТНПЛШ.
аНПНДЮБВЮРЮЪ, ХКХ ЦХОЕПРПНТХВЕЯЙЮЪ, ПЮГМНБХДМНЯРЭ ВЮЫЕ КНЙЮКХГСЕРЯЪ МЮ МХФМХУ ЙНМЕВМНЯРЪУ, ЦДЕ МЮ ОНБЕПУМНЯРХ ЬЕПНУНБЮРШУ ОЮОХККНЛЮРНГМШУ ПЮГПЮЯРЮМХИ ХЛЕЕРЯЪ ГМЮВХРЕКЭМНЕ ЬЕКСЬЕМХЕ. оПХ ЮРПНТХВЕЯЙНИ, ХКХ ЯЙКЕПНРХВЕЯЙНИ, ТНПЛЕ, ВЮЫЕ Б НАКЮЯРХ БЕПУМЕИ ОНКНБХМШ РСКНБХЫЮ, МЮ ЙНФЕ, ЯКХГХЯРШУ НАНКНВЙЮУ ЦЕМХРЮКХИ Х МЮ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ, БХДМШ ЯКХБЮЧЫХЕЯЪ ОЮОСКШ, Б ЖЕМРПЕ ЙНРНПШУ ЕДБЮ ГЮЛЕРМНЕ ГЮОЮДЕМХЕ
ОПЕБПЮЫЮЕРЯЪ Б СВЮЯРЙХ БШПЮФЕММНИ ЮРПНТХХ Я ДЕОХЦЛЕМРЮЖХЕИ Х ЬЕКСЬЕМХЕЛ. мЮПЪДС Я ЮРПНТХВЕЯЙХЛХ, БНГМХЙЮЧР НВЮЦХ СОКНРМЕМХЪ, ОПХНАПЕРЮЧЫХЕ ЯКЕЦЙЮ ФЕКРНБЮРШИ НРРЕМНЙ (ЖБЕР ЯКНМНБНИ ЙНЯРХ) МЮ ЛЕЯРЕ ОПЕДЬЕЯРБНБЮБЬХУ ОЮОСК. мЮ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ ЮРПНТХЪ ЯНОПНБНФДЮЕРЯЪ БШОЮДЕМХЕЛ БНКНЯ ОН РХОС ОЯЕБДНОЕКЮДШ аПНЙЮ.
яНВЕРЮМХЕ ЮРПНТХВЕЯЙНИ ТНПЛШ ЙПЮЯМНЦН ОКНЯЙНЦН КХЬЮЪ МЮ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ Я ЙЕПЮРНРХВЕЯЙИЛХ ТНККХЙСКЪПМШЛХ ОЮОСКЮЛХ МЮ ЙНФЕ РСКНБХЫЮ Х ПЮГЦХАЮРЕКЭМНИ ОНБЕПУМНЯРХ ЙНМЕВМНЯРЕИ Х Я БШОЮДЕМХЕЛ БНКНЯ МЮ КНАЙЕ Х Б ОНДЛШЬЕВМШУ БОЮДХМЮУ НОХЯЮМН ОНД МЮГБЮМХЕЛ ЯХМДПНЛЮ кЮЯЯЧЩПЮ-кХРРКЮ.
нЯРПНЙНМЕВМЮЪ, ХКХ ОЕПХТНККХЙСКЪПМЮЪ, ПЮГМНБХДМНЯРЭ ОПНЪБКЪЕРЯЪ ЛХКХЮПМШЛХ Х КХУЕМНХДМШЛХ ОЮОСКЮЛХ ТНККХЙСКЪПМНЦН УЮПЮЙРЕПЮ Я ЦХОЕПЙЕПЮРНГНЛ СЯРЭЪ ТНККХЙСКНБ Б БХДЕ ПНЦНБШУ ЯЙНОКЕМХИ. мЮХАНКЕЕ ВЮЯРЮЪ КНЙЮКХГЮЖХЪ - ПЮГЦХАЮРЕКЭМЮЪ ОНБЕПУМНЯРЭ ОКЕВ Х АЕДЕП; МЮ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ ОЮОСКШ ПЮГПЕЬЮЧРЯЪ ПСАЖНБНИ ЮРПНТХЕИ. йНКЭЖЕБХДМШИ, ХКХ ЮММСКЪПМШИ, ЙПЮЯМШИ КХЬЮИ МЮВХМЮЕРЯЪ НАШВМНИ, РХОХВМНИ ТНПЛНИ, Ю ГЮРЕЛ ОЮОСКШ ЦПСООХПСЧРЯЪ Б ЙНКЭЖЕБХДМШЕ ТХЦСПШ Я ЖЕМРПЮКЭМШЛ ПЕЦПЕЯЯХПНБЮМХЕЛ. с ЛЮКЭВХЙНБ ВЮЯРН МЮАКЧДЮЧР ЙНКЭЖЕБХДМНЕ ПЮЯОНКНФЕМХЕ ОЮОСК МЮ ЦНКНБЙЕ ОНКНБНЦН ВКЕМЮ Х МЮ ЛНЬНМЙЕ. оПХ НАХКЭМНЛ ПЮЯОПНЯРПЮМЕМХХ БШЯШОЮМХИ ТНПЛХПСЕРЯЪ МЕ РНКЭЙН ЙНКЭЖЕБХДМШИ, МН Х РЮЙХЕ ПЕДЙН БЯРПЕВЮЧЫХЕЯЪ ЙКХМХВЕЯЙХЕ БЮПХЮМРШ, ЙЮЙ КХМЕИМШИ, ГНЯРЕПХТНПЛМШИ Х ЛНМХКХТНПЛМШИ. лНМХКХТНПЛМШИ БЮПХЮМР НРКХВЮЕРЯЪ ЙПСОМШЛХ, УНКЛННАПЮГМШЛХ ОЮОСКЮЛХ АЕГ ЖЕМРПЮКЭМНЦН БДЮБКЕМХЪ, ПЮЯОНКЮЦЮЧЫХЛХЯЪ КХМЕИМН, Б БХДЕ ВЕРНЙ, АСЯ ХКХ ЙЕКНХДНОНДНАМШУ РЪФЕИ.
б КЧАНИ ЯБНЕИ ПЮГМНБХДМНЯРХ АНКЕГМЭ ХЛЕЕР 3 ЯРЮДХХ РЕВЕМХЪ: ОПНЦПЕЯЯХПСЧЫСЧ, ЯРЮЖХНМЮПМСЧ Х ПЕЦПЕЯЯХБМСЧ. б ОПНЦПЕЯЯХПСЧЫЕИ ЯРЮДХХ С ДЕРЕИ НРЛЕВЮЧР БШПЮФЕММШИ ГСД (ХМНЦДЮ ГСДЮ МЕ АШБЮЕР) Х ОНКНФХРЕКЭМШИ ТЕМНЛЕМ йЕАМЕПЮ (ОНЪБКЕМХЕ РХОХВМШУ ЩКЕЛЕМРНБ ДЕПЛЮРНГЮ МЮ ЛЕЯРЮУ ЖЮПЮОХМ, ДЮБКЕМХЪ, ПЮЯВЕЯНБ).
рЕВЕМХЕ АНКЕГМХ УПНМХВЕЯЙХ ПЕЖХДХБХПСЧЫЕЕ. нДМЮЙН РЕМДЕМЖХЪ Й ПЕЖХДХБХПНБЮМХЧ БШПЮФЕМЮ ЛЕМЕЕ ХМРЕМЯХБМН, ВЕЛ, МЮОПХЛЕП, ОПХ ЩЙГЕЛЕ ХКХ МЕИПНДЕПЛХРЕ. оПХ ПЮЖХНМЮКЭМНЛ КЕВЕМХХ ДЕПЛЮРНГ ПЮГПЕЬЮЕРЯЪ, НЯРЮБКЪЪ ДКХРЕКЭМСЧ ОХЦЛЕМРЮЖХЧ ХКХ ЮРПНТХЧ (ЯЙКЕПНЮРПНТХВЕЯЙХЕ БЮПХЮМРШ). б ЯКСВЮЪУ РЪФЕКНЦН РЕВЕМХЪ Х МЕОПЕПШБМНЦН ОПНЦПЕЯЯХПНБЮМХЪ ЛНФЕР ОПНХГНИРХ РПЮМЯТНПЛЮЖХЪ БН БРНПХВМСЧ ЩПХРПНДЕПЛХЧ Я ОНПЮФЕМХЕЛ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ Х МНЦРЕИ.
дХЮЦМНГ ЙПЮЯМНЦН ОКНЯЙНЦН КХЬЮЪ. гЮАНКЕБЮМХЕ КЕЦЙН ПЮЯОНГМЮЕРЯЪ ОН УЮПЮЙРЕПМШЛ ЙКХМХВЕЯЙХЛ ОПХГМЮЙЮЛ. б ЮРХОХВМШУ ЯКСВЮЪУ ДХЮЦМНЯРХЙЕ ОНЛНЦЮЕР ЦХЯРНКНЦХВЕЯЙНЕ ХЯЯКЕДНБЮМХЕ.
цХЯРНОЮРНКНЦХЪ. мЕПЮБМНЛЕПМНЕ ПЮГПЮЯРЮМХЕ ГЕПМХЯРНЦН ЯКНЪ (ЦХ-ОЕПЦПЮМСКЕГ), СЛЕПЕММШИ ЦХОЕПЙЕПЮРНГ, ОЮПЮЙЕПЮРНГ, ЮЙЮМРНГ Х ОЮОХККНЛЮРНГ ОПЕДЯРЮБКЪЧР ЯНАНИ УЮПЮЙРЕПМШЕ ОПНЪБКЕМХЪ ЙПЮЯМНЦН ОКНЯЙНЦН КХЬЮЪ. й МХЛ ЯКЕДСЕР ДНАЮБХРЭ КХЛТНЖХРЮПМШИ ОНКНЯНБХДМШИ ХМТХКЭРПЮР Я МЕГМЮВХРЕКЭМШЛ СВЮЯРХЕЛ ЦХЯРХНЖХРНБ Х ОНКХЛНПТМНЪДЕПМШУ КЕИЙНЖХРНБ.
дХТТЕПЕМЖХЮКЭМШИ ДХЮЦМНГ Я БРНПХВМШЛ ЯХТХКХЯНЛ, ОЯНПХЮГНЛ, КХЬЮЕЛ ГНКНРСЬМШУ Х МЕИПНДЕПЛХРНЛ ОПНБНДЪР Я СВЕРНЛ НЯНАЕММНЯРЕИ ЙКХМХЙХ, ПЕГСКЭРЮРНБ ЛХЙПНЯЙНОХВЕЯЙХУ ХЯЯКЕДНБЮМХИ МЮ АКЕДМСЧ РПЕОНМЕЛС, ЯЕПНКНЦХВЕЯЙХУ ПЕЮЙЖХИ Х БМСРПХЙНФМНИ ОПНАШ лЮМРС. аНКЕЕ ЯКНФМШЛ АШБЮЕР ДХТТЕПЕМЖХПНБЮМХЕ ОПХ ХГНКХПНБЮММНЛ ОНПЮФЕМХХ ЙПЮЯМНИ ЙЮИЛШ ЦСА, ЙНЦДЮ ЯКЕДСЕР НРКХВЮРЭ ЙПЮЯМШИ ОКНЯЙХИ КХЬЮИ НР ПСАЖСЧЫЕЦНЯЪ ЩПХРЕЛЮРНГЮ. б ЩРХУ ЯКСВЮЪУ, ОНЛХЛН ЦХЯРНКНЦХВЕЯЙНЦН ХЯЯКЕДНБЮМХЪ, ХМНЦДЮ ОПХЯНЕДХМЪЧР ТКЧНПЕЯЖЕМРМНЕ НОПЕДЕКЕМХЕ ЮМРХМСЙКЕЮПМШУ ЮМРХРЕК Х ХГЛЕПЕМХЕ АХНДНГШ ст н.
кЕВЕМХЕ ЙПЮЯМНЦН ОКНЯЙНЦН КХЬЮЪ. яЮМХПСЧР НВЮЦХ УПНМХВЕЯЙНИ ХМТЕЙЖХХ, ЙНППХЦХПСЧР БЕПНЪРМШЕ ОЮРНЦЕМЕРХВЕЯЙХЕ ЙНЛОНМЕМРШ (МЕБПНРХВЕЯЙХЕ, НАЛЕММШЕ, ХЛЛСМНКНЦХВЕЯЙХЕ). б ОПНЦПЕЯЯХПСЧЫЕИ ЯРЮДХХ МЮГМЮВЮЧР ЮМРХАХНРХЙХ: ЛЮЙПНКХДШ, РЕРПЮЖХЙКХМШ, МЕНЛХЖХМ Б ДНГЮУ, ЯННРБЕРЯРБСЧЫХУ БНГПЮЯРС Х ЛЮЯЯЕ РЕКЮ ПЕАЕМЙЮ Б РЕВЕМХЕ 7-12 ДМЕИ. нДМНБПЕЛЕММН ХЯОНКЭГСЧР ЮМРХЦХЯРЮЛХММШЕ═ ОПЕОЮПЮРШ:═ ДХЛЕДПНК Б ПЮГНБНИ ДНГЕ ОН 0,0025-0,005 Ц ДЕРЪЛ ДН 1 ЦНДЮ, ОН 0,01-0,015 Ц - НР 1 ЦНДЮ ДН 3 КЕР Х ОН 0,02-0,025 Ц ДН 7--10-КЕРМЕЦН БНГПЮЯРЮ 1-2 ПЮГЮ Б ЯСРЙХ. яРЮПЬЕ 10 КЕЦ - ОН 0,025 Ц 2 ПЮГЮ Б ДЕМЭ Б РЕВЕМХЕ 7-10 ДМЕИ. оПХ БШПЮФЕММШУ МЕБПНРХВЕЯЙХУ ПЕЮЙЖХЪУ ОПХЛЕМЪЧР ОПЕОЮПЮРШ АПНЛЮ, БЮКЕПХЮМШ Х ЛЮКШЕ РПЮМЙБХКХГЮРНПШ (ПСДНРЕКЭ, РЮГЕОЮЛ, ЮГЮТЕМ, ЛЕАХЙЮП) Б ЯНВЕРЮМХХ Я БХРЮЛХМЮЛХ б6, B12, B15, я, МХЙНРХМНБНИ ЙХЯКНРНИ ЙЮЙ БМСРПЭ, РЮЙ Х Б ХМЗЕЙЖХЪУ. дЕРЪЛ ЬЙНКЭМНЦН БНГПЮЯРЮ МЮГМЮВЮЧР ЩКЕЙРПНЯНМ Б ЯНВЕРЮМХХ Я ЦХОМНГНЛ ХКХ АЕГ ЦХОМНГЮ Я ОНЯКЕДСЧЫХЛ ОПХЛЕМЕМХЕЛ сбв-РЕПЮОХХ, стн.
б ОЕПХНД ОПНЦПЕЯЯХПНБЮМХЪ ОПНЖЕЯЯЮ, НЯНАЕММН Я РЕМДЕМЖХЕИ Й ЩПХРПНДЕПЛХХ, ОПХЛЕМЪЧР ЛЮКШЕ ДНГШ ЦКЧЙНЙНПРХЙНХДНБ (СПАЮГНМ, ДЕЙЯЮГНМ, ОПЕДМХГНКНМ) БЛЕЯРЕ Я ЮМЮАНКХВЕЯЙХЛХ МЕЦНПЛНМЮКЭМШЛХ ЯПЕДЯРБЮЛХ (ТХРХМ, ЛЕРХКСПЮЖХК, ЙЮКХЪ НПНРЮР), НАКЮДЮЧЫХЛХ РЮЙФЕ ХЛЛСМНЯРХЛСКХПСЧЫХЛ ДЕИЯРБХЕЛ. хЯОНКЭГСЧР ЦХЯРЮЦКНАХМ Б ЙНЛОКЕЙЯЕ Я БХРЮЛХМЮЛХ ю Х е.
мЮПСФМНЕ КЕВЕМХЕ. оПХ ХМРЕМЯХБМНЛ ГСДЕ ХЯОНКЭГСЧР ЯОХПРНБШЕ НАРХПЮМХЪ Я ДНАЮБКЕМХЕЛ Й 70 % ЯОХПРС Б 0,5 % ХКХ 1 % ЙНМЖЕМРПЮЖХХ УКНПЮКЦХДПЮРЮ, ЛЕМРНКЮ, ЮМЕЯРЕГХМЮ, РХЛНКЮ Х Я ОНЯКЕДСЧЫХЛ ОПХЛЕМЕМХЕЛ ЛЮГЕИ Я ЦКЧЙНЙНПРХЙНХДМШЛХ ЦНПЛНМЮЛХ Х ЮМРХАХНРХЙЮЛХ (НЙЯХЙНПР, ДЕПЛНГНКНМ, КНПХМДЕМ я, ЦХНЙЯХГНМ). б ЯРЮЖХНМЮПМНИ Х ПЕЦПЕЯЯХБМНИ ЯРЮДХЪУ ДКЪ СЯЙНПЕМХЪ ПЮЯЯЮЯШБЮМХЪ ХМТХКЭРПЮРХБМШУ Х НЯНАЕММН ЦХОЕПРПНТХВЕЯЙХУ АКЪЬЕЙ ОПХЛЕМЪЧР ТНМНТНПЕГ Я ЦХДПНЙНПРХГНМНБНИ ЯСЯОЕМГХЕИ, сбв-РЕПЮОХЧ, НАЙЮКШБЮМХЕ НВЮЦНБ 5 % ПЮЯРБНПНЛ УХМЦЮЛХМЮ, Ю РЮЙФЕ ЛЮГХ Х ОЮЯРШ Я ПЕГНПЖХМНЛ, ДЕЦРЕЛ, ХУРХНКНЛ, ЯЕПНИ Б 5-10 % ЙНМЖЕМРПЮЖХХ.
я ЖЕКЭЧ ПЮГПСЬЕМХЪ НРДЕКЭМШУ ЦХОЕПРПНТХВЕЯЙХУ ОЮОСК ЛНФМН ОПХЛЕМХРЭ ЙПХНДЕЯРПСЙЖХЧ, ДХЮРЕПЛНЙНЮЦСКЪЖХЧ ХКХ КСВХ аСЙЙХ. оПХ ОНПЮФЕМХХ ЯКХГХЯРШУ НАНКНВЕЙ МЮГМЮВЮЧР ОНКНЯЙЮМХЪ 1-2% ПЮЯРБНПНЛ ЯНДШ, ЯЛЮГШБЮМХЕ 0,25-0,5% ПЮЯРБНПНЛ ЛЕДХ ЯСКЭТЮРЮ Я ОНЯКЕДСЧЫХЛХ ЮООКХЙЮЖХЪЛХ ЛЮЯКЪМШУ ПЮЯРБНПНБ БХРЮЛХМНБ ю, е.
дЕРЪЛ ЯРЮПЬЕ 3 КЕР Б ОЕПХНД ПЮГПЕЬЕМХЪ ОПНЖЕЯЯЮ ДКЪ ГЮЙПЕОКЕМХЪ РЕПЮОЕБРХВЕЯЙНЦН ПЕГСКЭРЮРЮ ОНЙЮГЮМН ОПЕАШБЮМХЕ МЮ .ЙСПНПРЮУ Я ОПХЛЕМЕМХЕЛ ЯЕПНБНДНПНДМШУ Х ПЮДНМНБШУ БЮММ (оЪРХЦНПЯЙ, яНВХ, яЕПМНБНДЯЙ, жУЮКРСАН, йЕЛЕПХ).
оПХВХМЮ ГЮАНКЕБЮМХЪ ДН ЯХУ ОНП МЕХГБЕЯРМЮ. б ОНКЭГС БХПСЯМНИ ЩРХНКНЦХХ ЙПЮЯМНЦН ОКНЯЙНЦН КХЬЮЪ ЯБХДЕРЕКЭЯРБСЧР ЖХРНЛНПТНКНЦХВЕЯЙХЕ Х ЖХРНУХЛХВЕЯЙНЕ ХЯЯКЕДНБЮМХЪ, ЮБРНПШ ЙНРНПШУ НАМЮПСФХКХ БХПСЯМШЕ БЙКЧВЕМХЪ Б ЩОХРЕКХЮКЭМШУ ЙКЕРЙЮУ Х ЯННАЫХКХ Н ОНКНФХРЕКЭМШУ ПЕГСКЭРЮРЮУ РЕПЮОХХ ЮМРХАХНРХЙЮЛХ ОПНРХБНБХПСЯМНЦН ДЕИЯРБХЪ. хЯЯКЕДНБЮМХЪ НРЕВЕЯРБЕММШУ ДЕПЛЮРНКНЦНБ, ЯРНПНММХЙНБ БХПСЯМНИ ОПХПНДШ ЩРНЦН ДЕПЛЮРНГЮ, УНРЪ Х ОНЙЮГЮКХ БНГЛНФМНЯРЭ НАМЮПСФЕМХЪ ОПНРХБНБХПСЯМШУ ЮМРХРЕК Х БМСРПХЙКЕРНВМШУ ОПНДСЙРНБ ФХГМЕДЕЪРЕКЭМНЯРХ БХПСЯЮ, МЕ ОНКСВХКХ НАЫЕЦН ОПХГМЮМХЪ.
мЕБПНЦЕММЮЪ ЙНМЖЕОЖХЪ НЯМНБШБЮЕРЯЪ МЮ ТЮЙРЮУ БНГМХЙМНБЕМХЪ ЙПЮЯМНЦН ОКНЯЙНЦН КХЬЮЪ ОНЯКЕ ЯРПЕЯЯНБШУ ЯХРСЮЖХИ, ОПХ МЕБПНГЮУ, Ю РЮЙФЕ БЯКЕДЯРБХЕ МЮКХВХЪ С АНКЭМШУ ТСМЙЖХНМЮКЭМШУ Х НПЦЮМХВЕЯЙХУ ХГЛЕМЕМХИ ЖЕМРПЮКЭМНИ Х ОЕПХТЕПХВЕЯЙНИ МЕПБМНИ ЯХЯРЕЛШ. нАЛЕММЮЪ РЕНПХЪ ОНДРБЕПФДЮЕРЯЪ ВЮЯРШЛ НАМЮПСФЕМХЕЛ С АНКЭМШУ ЙПЮЯМШЛ ОКНЯЙХЛ КХЬЮЕЛ ЯЮУЮПМНЦН ДХЮАЕРЮ, НФХПЕМХЪ, ДХЯОПНРЕХМЕЛХХ. рЮЙ A. Powell Х R. Anion МЮЬКХ БШПЮФЕММШИ ЯЮУЮПМШИ ДХЮАЕР С 19% ОЮЖХЕМРНБ Я ЙПЮЯМШЛ ОКНЯЙХЛ КХЬЮЕЛ, С ВЮЯРХ ХГ МХУ ГМЮВХРЕКЭМНЕ ХГЛЕМЕМХЕ ЦКЧЙНГНРНКЕПЮМРМНЦН РЕЯРЮ. хЛЛСМНКНЦХВЕЯЙХЕ ХЯЯКЕДНБЮМХЪ ОНЯКЕДМХУ КЕР Я ОПХЛЕМЕМХЕЛ ХЛЛСМНТКЧНПЕЯЖЕМРМШУ ЛЕРНДНБ СЯРЮМНБХКХ МЮКХВХЕ ЮМРХРЕК ОПНРХБ НЯМНБМНИ ЛЕЛАПЮМШ Б РЙЮМХ ЮЙРХБМШУ БШЯШОЮМХИ Х Б ЖХПЙСКХПСЧЫЕИ ЙПНБХ АНКЭМШУ. яННАЫЮКНЯЭ Н ВЮЯРШУ (ДН 55 %) МЮУНДЙЮУ НРКНФЕМХИ ХЛЛСМНЦКНАСКХМНБ Б ЯНЯНВЙНБНЛ ЯКНЕ ЙНФХ, С ДЕПЛНЩОХДЕПЛЮКЭМНИ ЦПЮМХЖШ, ЯНВЕРЮЧЫХУЯЪ Я ОНКНФХРЕКЭМНИ ПЕЮЙЖХЕИ МЮ HL ю3-ЮМРХЦЕМШ.
═
яСЛЛХПСЪ ДЮММШЕ ОН ПЮГМШЛ ЙНМЖЕОЖХЪЛ ЩРХНКНЦХХ Х ОЮРНЦЕМЕГЮ ЙПЮЯМНЦН ОКНЯЙНЦН КХЬЮЪ Я СВЕРНЛ МНБШУ ЯБЕДЕМХИ Н ФХГМЕДЕЪРЕКЭМНЯРХ БХПСЯМНИ ТКНПШ, ЯКЕДСЕР, БХДХЛН, ХУ БЯЕ НАЗЕДХМХРЭ.
хГ ПЮАНР A. Waterson ВЕРЙН БШРЕЙЮЕР, ВРН МЕПБМЮЪ ЯХЯРЕЛЮ, ЙЮЙ ЖЕМРПЮКЭМЮЪ, РЮЙ Х ОЕПХТЕПХВЕЯЙЮЪ, ОПЕДЯРЮБКЪЕР ЯНАНИ ОПЕДОНВРХРЕКЭМСЧ ЯПЕДС НАХРЮМХЪ БХПСЯНБ. гЮРПСДМЪЕР ОНДРБЕПФДЕМХЕ БХПСЯМНИ ЩРХНКНЦХХ ЛМНЦХУ ГЮАНКЕБЮМХИ МЮКХВХЕ НЯНАШУ ОНОСКЪЖХИ БХПСЯНБ, ЯНДЕПФЮЫХУ МСЙКЕХМНБСЧ ЙХЯКНРС Я НВЕМЭ ЛЮКНИ ЛНКЕЙСКЪПМНИ ЛЮЯЯНИ, МЮОНДНАХЕ БХПНХДНБ, ОЮПЮГХРХПСЧЫХУ Б МЕПБМНИ РЙЮМХ. хГБЕЯРМН, ВРН ОПХ ЪБКЕМХЪУ ДХЯОПНРЕХМЕЛХХ, ЦХОЕПЦЮЛЛЮЦКНАСКХМЕЛХХ БХПСЯШ НАПЮГСЧР Я ЮМРХРЕКЮЛХ ОЮРНКНЦХВЕЯЙХЕ ХЛЛСММШЕ ЙНЛОКЕЙЯШ, НАКЮДЮЧЫХЕ ЮЦПЕЯЯХБМНИ ЮЙРХБМНЯРЭЧ. яКЕДНБЮРЕКЭМН, ЛНФМН ДНОСЯРХРЭ, ВРН ОПХ ЙПЮЯМНЛ ОКНЯЙНЛ КХЬЮЕ НАЛЕММШЕ, МЕБПНЦЕММШЕ, ТХГХВЕЯЙХЕ Х УХЛХВЕЯЙХЕ ТЮЙРНПШ ДЕИЯРБСЧР ОН ОПХМЖХОС АХНРПНОХГЛЮ, ЮЙРХБХПСЪ ЯЙПШРСЧ, БНГЛНФМН, БХПСЯМСЧ ХМТЕЙЖХЧ. гЮАНКЕБЮМХЕ, МЮЙНМЕЖ, ЛНФЕР ХЛЕРЭ Х МЮЯКЕДЯРБЕММШИ ЦЕМЕГ Я ЛСКЭРХТЮЙРНПХЮКЭМШЛ УЮПЮЙРЕПНЛ МЮЯКЕДНБЮМХЪ.
 яХЛОРНЛШ ЙПЮЯМНЦН КХЬЮЪ. яШОЭ ЙПЮЯМНЦН ОКНЯЙНЦН КХЬЮЪ ЛНМНЛНПТМЮЪ. оЮОСКШ ХЛЕЧР ОКНЯЙСЧ ОНБЕПУМНЯРЭ Я ЖЕМРПЮКЭМШЛ РНВЕВМШЛ ГЮОЮДЕМХЕЛ, ОНКХЦНМЮКЭМШЕ ЙНМРСПШ Х МЮЯШЫЕММН-ЙПЮЯМШИ ЖБЕР Я ЛЮКХМНБШЛ ХКХ КХКНБШЛ НРРЕМЙНЛ. пЮГЛЕПШ ОЮОСК БЮПЭХПСЧР НР ОПНЯЪМНЦН ГЕПМЮ ДН ЛЕКЙНИ ВЕВЕБХЖШ. оЮОСКШ ЦКЮДЙХЕ, АКЕЯРЪЫХЕ, Я БНЯЙНБХДМШЛ АКЕЯЙНЛ, ХКХ ЯКЕЦЙЮ ЬЕКСЬЮРЯЪ ЛЕКЙХЛХ НРПСАЕБХДМШЛХ ВЕЬСИЙЮЛХ. пЮЯОНКНФЕМХЕ ОЮОСК ВЮЫЕ ПЮЯЯЕЪММНЕ, МН БНГЛНФМН Х ЯКХЪМХЕ ХУ Б ЙПСОМШЕ АКЪЬЙХ Х ЙНКЭЖЕБХДМШЕ ТХЦСПШ. оПЕХЛСЫЕЯРБЕММЮЪ КНЙЮКХГЮЖХЪ - ЯЦХАЮРЕКЭМШЕ ОНБЕПУМНЯРХ ОПЕДОКЕВХИ, КСВЕГЮОЪЯРМШУ ЯСЯРЮБНБ, БМСРПЕММЪЪ ОНБЕПУМНЯРЭ АЕДЕП, РСКНБХЫЕ, ПЮГЦХАЮРЕКЭМШЕ ОНБЕПУМНЯРХ ЦНКЕМЕИ. йНФЮ КХЖЮ, БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ, КЮДНМЕИ Х ОНДНЬБ Б ОПНЖЕЯЯ НАШВМН МЕ БНБКЕЙЮЕРЯЪ.
яХЛОРНЛШ ЙПЮЯМНЦН КХЬЮЪ. яШОЭ ЙПЮЯМНЦН ОКНЯЙНЦН КХЬЮЪ ЛНМНЛНПТМЮЪ. оЮОСКШ ХЛЕЧР ОКНЯЙСЧ ОНБЕПУМНЯРЭ Я ЖЕМРПЮКЭМШЛ РНВЕВМШЛ ГЮОЮДЕМХЕЛ, ОНКХЦНМЮКЭМШЕ ЙНМРСПШ Х МЮЯШЫЕММН-ЙПЮЯМШИ ЖБЕР Я ЛЮКХМНБШЛ ХКХ КХКНБШЛ НРРЕМЙНЛ. пЮГЛЕПШ ОЮОСК БЮПЭХПСЧР НР ОПНЯЪМНЦН ГЕПМЮ ДН ЛЕКЙНИ ВЕВЕБХЖШ. оЮОСКШ ЦКЮДЙХЕ, АКЕЯРЪЫХЕ, Я БНЯЙНБХДМШЛ АКЕЯЙНЛ, ХКХ ЯКЕЦЙЮ ЬЕКСЬЮРЯЪ ЛЕКЙХЛХ НРПСАЕБХДМШЛХ ВЕЬСИЙЮЛХ. пЮЯОНКНФЕМХЕ ОЮОСК ВЮЫЕ ПЮЯЯЕЪММНЕ, МН БНГЛНФМН Х ЯКХЪМХЕ ХУ Б ЙПСОМШЕ АКЪЬЙХ Х ЙНКЭЖЕБХДМШЕ ТХЦСПШ. оПЕХЛСЫЕЯРБЕММЮЪ КНЙЮКХГЮЖХЪ - ЯЦХАЮРЕКЭМШЕ ОНБЕПУМНЯРХ ОПЕДОКЕВХИ, КСВЕГЮОЪЯРМШУ ЯСЯРЮБНБ, БМСРПЕММЪЪ ОНБЕПУМНЯРЭ АЕДЕП, РСКНБХЫЕ, ПЮГЦХАЮРЕКЭМШЕ ОНБЕПУМНЯРХ ЦНКЕМЕИ. йНФЮ КХЖЮ, БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ, КЮДНМЕИ Х ОНДНЬБ Б ОПНЖЕЯЯ НАШВМН МЕ БНБКЕЙЮЕРЯЪ.
с 30-40 % АНКЭМШУ НДМНБПЕЛЕММН ОНПЮФЕМШ ЙНФЮ Х ЯКХГХЯРШЕ НАНКНВЙХ ПРЮ Х ЦЕМХРЮКХИ, Ю С 15 % ОНПЮФЕМХЧ ЙНФХ ОПЕДЬЕЯРБСЧР БШЯШОЮМХЪ МЮ ЯКХГХЯРНИ НАНКНВЙЕ ПРЮ. мЮХАНКЕЕ ВЮЯРН ОПНЖЕЯЯ ЯНЯПЕДНРНВЕМ Б НАКЮЯРХ ЯКХГХЯРНИ НАНКНВЙХ ЫЕЙ Х ЪГШЙЮ Б БХДЕ АКЪЬЕЙ ХКХ БЕРБХЯРНИ ЯЕРЙХ. с 25 % АНКЭМШУ ОНПЮФЕМХЕ ЯКХГХЯРШУ НАНКНВЕЙ МЕ ЯНОПНБНФДЮЕРЯЪ ОПНЪБКЕМХЪЛХ МЮ ЙНФЕ, Х С МХУ МЮ ЯКХГХЯРНИ НАНКНВЙЕ ЙНМРПЮЯРМН БШДЕКЪЧРЯЪ ЯЕПНБЮРН-ОЕПКЮЛСРПНБШЕ ЛХКХЮПМШЕ ХКХ КХУЕМНХДМШЕ ОЮОСКШ, ЯЦПСООХПНБЮММШЕ Б ЙНКЭЖЮ, ОНКНЯШ ХКХ ДПЕБНБХДМСЧ ЯЕРЙС. б НАКЮЯРХ ЪГШЙЮ Х ЙПЮЯМНИ ЙЮИЛШ ЦСА ЯЕПНБЮРН-НОЮКНБШЕ Я КХКНБШЛ НРРЕМЙНЛ АКЪЬЙХ РЮЙФЕ ЯНЯРНЪР ХГ ЯЦПСООХПНБЮММШУ ОЮОСК.
мЮ ОНБЕПУМНЯРХ НРДЕКЭМШУ ОЮОСК Х ЯКХБМШУ НВЮЦНБ ОПНЯЛЮРПХБЮЧРЯЪ ЯЕПНБЮРН-АЕКЕЯНБЮРШЕ РНВЙХ Х ОНКНЯШ, ЯНЯРЮБКЪЧЫХЕ ОПХВСДКХБСЧ МЕОПЮБХКЭМСЧ ЯЕРЭ, ЙНРНПЮЪ ЯРЮМНБХРЯЪ АНКЕЕ ГЮЛЕРМНИ, ЕЯКХ ЯЛНВХРЭ ЩКЕЛЕМР ЯШОХ БНДНИ ХКХ ЯЛЮГЮРЭ ЕЦН ПЮЯРХРЕКЭМШЛ ЛЮЯКНЛ (ЯЕРЙЮ сХЙУЕЛЮ). щРС ЯЕРЭ НАПЮГСЕР МЕПЮБМНЛЕПМН ЦХОЕПРПНТХПНБЮММШИ ГЕПМХЯРШИ ЯКНИ ЩОХДЕПЛХЯЮ, ОПНЯБЕВХБЮЧЫХИ ВЕПЕГ ЙКЕРЙХ ПНЦНБНЦН ЯКНЪ. нЯНАЕММН ВЕРЙН ЯЕРЙЮ сХЙУЕЛЮ БХДМЮ МЮ ЯКХГХЯРНИ НАНКНВЙЕ ЫЕЙ, ЦДЕ НРЯСРЯРБСЕР ПНЦНБНИ ЯКНИ.
оНПЮФЕМХЕ МНЦРЕИ ОПХ ЙПЮЯМНЛ ОКНЯЙНЛ КХЬЮЕ УЮПЮЙРЕПХГСЕРЯЪ══ ОНЛСРМЕМХЕЛ═ Х═ ДЕТНПЛЮЖХЕИ═ МНЦРЕБШУ ОКЮЯРХМНЙ (ОПНДНКЭМНЕ СРНКЫЕМХЕ Б БХДЕ ЦХОЕПЙЕПЮРНРХВЕЯЙХУ ОНКНЯ). мЮ ПЮММХУ ЯРЮДХЪУ ЛНФМН БХДЕРЭ ЦХОЕПЕЛХЧ МНЦРЕБНЦН КНФЮ Х ОПНЯБЕВХБЮЧЫХЕ ЯЙБНГЭ БЕЫЕЯРБН МНЦРЪ СВЮЯРЙХ ОНДМНЦРЕБНЦН ЦХОЕПЙЕПЮРНГЮ.
йПЮЯМШИ ОКНЯЙХИ КХЬЮИ С ДЕРЕИ НРКХВЮЕРЯЪ ЩЙЯЯСДЮРХБМШЛ УЮПЮЙРЕПНЛ ХГ-ГЮ ЦХДПНТХКЭМНЯРХ Х НАХКЭМНИ БЮЯЙСКЪПХГЮЖХХ ЙНФХ. оНЩРНЛС ЯШОЭ ХЛЕЕР ЪПЙН-МЮЯШЫЕММШИ ЙПЮЯМШИ ЖБЕР Я КХКНБШЛ ХКХ ТХНКЕРНБШЛ НРРЕМЙНЛ, Ю МЮ ОНБЕПУМНЯРХ ОЮОСК ЛНЦСР БНГМХЙЮРЭ БЕГХЙСКЕГМШЕ ХКХ ОСГШПМШЕ ЩКЕЛЕМРШ. рЮЙХЕ ЙКХМХВЕЯЙХЕ ТНПЛШ МЮГШБЮЧРЯЪ БЕГХЙСКЕГМШЛХ, ХКХ ОЕЛТХЦНХДМШЛХ. оНЛХЛН МХУ, ЯСЫЕЯРБСЧР ДПСЦХЕ ЮРХОХВМШЕ ТНПЛШ.
аНПНДЮБВЮРЮЪ, ХКХ ЦХОЕПРПНТХВЕЯЙЮЪ, ПЮГМНБХДМНЯРЭ ВЮЫЕ КНЙЮКХГСЕРЯЪ МЮ МХФМХУ ЙНМЕВМНЯРЪУ, ЦДЕ МЮ ОНБЕПУМНЯРХ ЬЕПНУНБЮРШУ ОЮОХККНЛЮРНГМШУ ПЮГПЮЯРЮМХИ ХЛЕЕРЯЪ ГМЮВХРЕКЭМНЕ ЬЕКСЬЕМХЕ. оПХ ЮРПНТХВЕЯЙНИ, ХКХ ЯЙКЕПНРХВЕЯЙНИ, ТНПЛЕ, ВЮЫЕ Б НАКЮЯРХ БЕПУМЕИ ОНКНБХМШ РСКНБХЫЮ, МЮ ЙНФЕ, ЯКХГХЯРШУ НАНКНВЙЮУ ЦЕМХРЮКХИ Х МЮ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ, БХДМШ ЯКХБЮЧЫХЕЯЪ ОЮОСКШ, Б ЖЕМРПЕ ЙНРНПШУ ЕДБЮ ГЮЛЕРМНЕ ГЮОЮДЕМХЕ
ОПЕБПЮЫЮЕРЯЪ Б СВЮЯРЙХ БШПЮФЕММНИ ЮРПНТХХ Я ДЕОХЦЛЕМРЮЖХЕИ Х ЬЕКСЬЕМХЕЛ. мЮПЪДС Я ЮРПНТХВЕЯЙХЛХ, БНГМХЙЮЧР НВЮЦХ СОКНРМЕМХЪ, ОПХНАПЕРЮЧЫХЕ ЯКЕЦЙЮ ФЕКРНБЮРШИ НРРЕМНЙ (ЖБЕР ЯКНМНБНИ ЙНЯРХ) МЮ ЛЕЯРЕ ОПЕДЬЕЯРБНБЮБЬХУ ОЮОСК. мЮ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ ЮРПНТХЪ ЯНОПНБНФДЮЕРЯЪ БШОЮДЕМХЕЛ БНКНЯ ОН РХОС ОЯЕБДНОЕКЮДШ аПНЙЮ.
яНВЕРЮМХЕ ЮРПНТХВЕЯЙНИ ТНПЛШ ЙПЮЯМНЦН ОКНЯЙНЦН КХЬЮЪ МЮ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ Я ЙЕПЮРНРХВЕЯЙИЛХ ТНККХЙСКЪПМШЛХ ОЮОСКЮЛХ МЮ ЙНФЕ РСКНБХЫЮ Х ПЮГЦХАЮРЕКЭМНИ ОНБЕПУМНЯРХ ЙНМЕВМНЯРЕИ Х Я БШОЮДЕМХЕЛ БНКНЯ МЮ КНАЙЕ Х Б ОНДЛШЬЕВМШУ БОЮДХМЮУ НОХЯЮМН ОНД МЮГБЮМХЕЛ ЯХМДПНЛЮ кЮЯЯЧЩПЮ-кХРРКЮ.
нЯРПНЙНМЕВМЮЪ, ХКХ ОЕПХТНККХЙСКЪПМЮЪ, ПЮГМНБХДМНЯРЭ ОПНЪБКЪЕРЯЪ ЛХКХЮПМШЛХ Х КХУЕМНХДМШЛХ ОЮОСКЮЛХ ТНККХЙСКЪПМНЦН УЮПЮЙРЕПЮ Я ЦХОЕПЙЕПЮРНГНЛ СЯРЭЪ ТНККХЙСКНБ Б БХДЕ ПНЦНБШУ ЯЙНОКЕМХИ. мЮХАНКЕЕ ВЮЯРЮЪ КНЙЮКХГЮЖХЪ - ПЮГЦХАЮРЕКЭМЮЪ ОНБЕПУМНЯРЭ ОКЕВ Х АЕДЕП; МЮ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ ОЮОСКШ ПЮГПЕЬЮЧРЯЪ ПСАЖНБНИ ЮРПНТХЕИ. йНКЭЖЕБХДМШИ, ХКХ ЮММСКЪПМШИ, ЙПЮЯМШИ КХЬЮИ МЮВХМЮЕРЯЪ НАШВМНИ, РХОХВМНИ ТНПЛНИ, Ю ГЮРЕЛ ОЮОСКШ ЦПСООХПСЧРЯЪ Б ЙНКЭЖЕБХДМШЕ ТХЦСПШ Я ЖЕМРПЮКЭМШЛ ПЕЦПЕЯЯХПНБЮМХЕЛ. с ЛЮКЭВХЙНБ ВЮЯРН МЮАКЧДЮЧР ЙНКЭЖЕБХДМНЕ ПЮЯОНКНФЕМХЕ ОЮОСК МЮ ЦНКНБЙЕ ОНКНБНЦН ВКЕМЮ Х МЮ ЛНЬНМЙЕ. оПХ НАХКЭМНЛ ПЮЯОПНЯРПЮМЕМХХ БШЯШОЮМХИ ТНПЛХПСЕРЯЪ МЕ РНКЭЙН ЙНКЭЖЕБХДМШИ, МН Х РЮЙХЕ ПЕДЙН БЯРПЕВЮЧЫХЕЯЪ ЙКХМХВЕЯЙХЕ БЮПХЮМРШ, ЙЮЙ КХМЕИМШИ, ГНЯРЕПХТНПЛМШИ Х ЛНМХКХТНПЛМШИ. лНМХКХТНПЛМШИ БЮПХЮМР НРКХВЮЕРЯЪ ЙПСОМШЛХ, УНКЛННАПЮГМШЛХ ОЮОСКЮЛХ АЕГ ЖЕМРПЮКЭМНЦН БДЮБКЕМХЪ, ПЮЯОНКЮЦЮЧЫХЛХЯЪ КХМЕИМН, Б БХДЕ ВЕРНЙ, АСЯ ХКХ ЙЕКНХДНОНДНАМШУ РЪФЕИ.
б КЧАНИ ЯБНЕИ ПЮГМНБХДМНЯРХ АНКЕГМЭ ХЛЕЕР 3 ЯРЮДХХ РЕВЕМХЪ: ОПНЦПЕЯЯХПСЧЫСЧ, ЯРЮЖХНМЮПМСЧ Х ПЕЦПЕЯЯХБМСЧ. б ОПНЦПЕЯЯХПСЧЫЕИ ЯРЮДХХ С ДЕРЕИ НРЛЕВЮЧР БШПЮФЕММШИ ГСД (ХМНЦДЮ ГСДЮ МЕ АШБЮЕР) Х ОНКНФХРЕКЭМШИ ТЕМНЛЕМ йЕАМЕПЮ (ОНЪБКЕМХЕ РХОХВМШУ ЩКЕЛЕМРНБ ДЕПЛЮРНГЮ МЮ ЛЕЯРЮУ ЖЮПЮОХМ, ДЮБКЕМХЪ, ПЮЯВЕЯНБ).
рЕВЕМХЕ АНКЕГМХ УПНМХВЕЯЙХ ПЕЖХДХБХПСЧЫЕЕ. нДМЮЙН РЕМДЕМЖХЪ Й ПЕЖХДХБХПНБЮМХЧ БШПЮФЕМЮ ЛЕМЕЕ ХМРЕМЯХБМН, ВЕЛ, МЮОПХЛЕП, ОПХ ЩЙГЕЛЕ ХКХ МЕИПНДЕПЛХРЕ. оПХ ПЮЖХНМЮКЭМНЛ КЕВЕМХХ ДЕПЛЮРНГ ПЮГПЕЬЮЕРЯЪ, НЯРЮБКЪЪ ДКХРЕКЭМСЧ ОХЦЛЕМРЮЖХЧ ХКХ ЮРПНТХЧ (ЯЙКЕПНЮРПНТХВЕЯЙХЕ БЮПХЮМРШ). б ЯКСВЮЪУ РЪФЕКНЦН РЕВЕМХЪ Х МЕОПЕПШБМНЦН ОПНЦПЕЯЯХПНБЮМХЪ ЛНФЕР ОПНХГНИРХ РПЮМЯТНПЛЮЖХЪ БН БРНПХВМСЧ ЩПХРПНДЕПЛХЧ Я ОНПЮФЕМХЕЛ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ Х МНЦРЕИ.
дХЮЦМНГ ЙПЮЯМНЦН ОКНЯЙНЦН КХЬЮЪ. гЮАНКЕБЮМХЕ КЕЦЙН ПЮЯОНГМЮЕРЯЪ ОН УЮПЮЙРЕПМШЛ ЙКХМХВЕЯЙХЛ ОПХГМЮЙЮЛ. б ЮРХОХВМШУ ЯКСВЮЪУ ДХЮЦМНЯРХЙЕ ОНЛНЦЮЕР ЦХЯРНКНЦХВЕЯЙНЕ ХЯЯКЕДНБЮМХЕ.
цХЯРНОЮРНКНЦХЪ. мЕПЮБМНЛЕПМНЕ ПЮГПЮЯРЮМХЕ ГЕПМХЯРНЦН ЯКНЪ (ЦХ-ОЕПЦПЮМСКЕГ), СЛЕПЕММШИ ЦХОЕПЙЕПЮРНГ, ОЮПЮЙЕПЮРНГ, ЮЙЮМРНГ Х ОЮОХККНЛЮРНГ ОПЕДЯРЮБКЪЧР ЯНАНИ УЮПЮЙРЕПМШЕ ОПНЪБКЕМХЪ ЙПЮЯМНЦН ОКНЯЙНЦН КХЬЮЪ. й МХЛ ЯКЕДСЕР ДНАЮБХРЭ КХЛТНЖХРЮПМШИ ОНКНЯНБХДМШИ ХМТХКЭРПЮР Я МЕГМЮВХРЕКЭМШЛ СВЮЯРХЕЛ ЦХЯРХНЖХРНБ Х ОНКХЛНПТМНЪДЕПМШУ КЕИЙНЖХРНБ.
дХТТЕПЕМЖХЮКЭМШИ ДХЮЦМНГ Я БРНПХВМШЛ ЯХТХКХЯНЛ, ОЯНПХЮГНЛ, КХЬЮЕЛ ГНКНРСЬМШУ Х МЕИПНДЕПЛХРНЛ ОПНБНДЪР Я СВЕРНЛ НЯНАЕММНЯРЕИ ЙКХМХЙХ, ПЕГСКЭРЮРНБ ЛХЙПНЯЙНОХВЕЯЙХУ ХЯЯКЕДНБЮМХИ МЮ АКЕДМСЧ РПЕОНМЕЛС, ЯЕПНКНЦХВЕЯЙХУ ПЕЮЙЖХИ Х БМСРПХЙНФМНИ ОПНАШ лЮМРС. аНКЕЕ ЯКНФМШЛ АШБЮЕР ДХТТЕПЕМЖХПНБЮМХЕ ОПХ ХГНКХПНБЮММНЛ ОНПЮФЕМХХ ЙПЮЯМНИ ЙЮИЛШ ЦСА, ЙНЦДЮ ЯКЕДСЕР НРКХВЮРЭ ЙПЮЯМШИ ОКНЯЙХИ КХЬЮИ НР ПСАЖСЧЫЕЦНЯЪ ЩПХРЕЛЮРНГЮ. б ЩРХУ ЯКСВЮЪУ, ОНЛХЛН ЦХЯРНКНЦХВЕЯЙНЦН ХЯЯКЕДНБЮМХЪ, ХМНЦДЮ ОПХЯНЕДХМЪЧР ТКЧНПЕЯЖЕМРМНЕ НОПЕДЕКЕМХЕ ЮМРХМСЙКЕЮПМШУ ЮМРХРЕК Х ХГЛЕПЕМХЕ АХНДНГШ ст н.
кЕВЕМХЕ ЙПЮЯМНЦН ОКНЯЙНЦН КХЬЮЪ. яЮМХПСЧР НВЮЦХ УПНМХВЕЯЙНИ ХМТЕЙЖХХ, ЙНППХЦХПСЧР БЕПНЪРМШЕ ОЮРНЦЕМЕРХВЕЯЙХЕ ЙНЛОНМЕМРШ (МЕБПНРХВЕЯЙХЕ, НАЛЕММШЕ, ХЛЛСМНКНЦХВЕЯЙХЕ). б ОПНЦПЕЯЯХПСЧЫЕИ ЯРЮДХХ МЮГМЮВЮЧР ЮМРХАХНРХЙХ: ЛЮЙПНКХДШ, РЕРПЮЖХЙКХМШ, МЕНЛХЖХМ Б ДНГЮУ, ЯННРБЕРЯРБСЧЫХУ БНГПЮЯРС Х ЛЮЯЯЕ РЕКЮ ПЕАЕМЙЮ Б РЕВЕМХЕ 7-12 ДМЕИ. нДМНБПЕЛЕММН ХЯОНКЭГСЧР ЮМРХЦХЯРЮЛХММШЕ═ ОПЕОЮПЮРШ:═ ДХЛЕДПНК Б ПЮГНБНИ ДНГЕ ОН 0,0025-0,005 Ц ДЕРЪЛ ДН 1 ЦНДЮ, ОН 0,01-0,015 Ц - НР 1 ЦНДЮ ДН 3 КЕР Х ОН 0,02-0,025 Ц ДН 7--10-КЕРМЕЦН БНГПЮЯРЮ 1-2 ПЮГЮ Б ЯСРЙХ. яРЮПЬЕ 10 КЕЦ - ОН 0,025 Ц 2 ПЮГЮ Б ДЕМЭ Б РЕВЕМХЕ 7-10 ДМЕИ. оПХ БШПЮФЕММШУ МЕБПНРХВЕЯЙХУ ПЕЮЙЖХЪУ ОПХЛЕМЪЧР ОПЕОЮПЮРШ АПНЛЮ, БЮКЕПХЮМШ Х ЛЮКШЕ РПЮМЙБХКХГЮРНПШ (ПСДНРЕКЭ, РЮГЕОЮЛ, ЮГЮТЕМ, ЛЕАХЙЮП) Б ЯНВЕРЮМХХ Я БХРЮЛХМЮЛХ б6, B12, B15, я, МХЙНРХМНБНИ ЙХЯКНРНИ ЙЮЙ БМСРПЭ, РЮЙ Х Б ХМЗЕЙЖХЪУ. дЕРЪЛ ЬЙНКЭМНЦН БНГПЮЯРЮ МЮГМЮВЮЧР ЩКЕЙРПНЯНМ Б ЯНВЕРЮМХХ Я ЦХОМНГНЛ ХКХ АЕГ ЦХОМНГЮ Я ОНЯКЕДСЧЫХЛ ОПХЛЕМЕМХЕЛ сбв-РЕПЮОХХ, стн.
б ОЕПХНД ОПНЦПЕЯЯХПНБЮМХЪ ОПНЖЕЯЯЮ, НЯНАЕММН Я РЕМДЕМЖХЕИ Й ЩПХРПНДЕПЛХХ, ОПХЛЕМЪЧР ЛЮКШЕ ДНГШ ЦКЧЙНЙНПРХЙНХДНБ (СПАЮГНМ, ДЕЙЯЮГНМ, ОПЕДМХГНКНМ) БЛЕЯРЕ Я ЮМЮАНКХВЕЯЙХЛХ МЕЦНПЛНМЮКЭМШЛХ ЯПЕДЯРБЮЛХ (ТХРХМ, ЛЕРХКСПЮЖХК, ЙЮКХЪ НПНРЮР), НАКЮДЮЧЫХЛХ РЮЙФЕ ХЛЛСМНЯРХЛСКХПСЧЫХЛ ДЕИЯРБХЕЛ. хЯОНКЭГСЧР ЦХЯРЮЦКНАХМ Б ЙНЛОКЕЙЯЕ Я БХРЮЛХМЮЛХ ю Х е.
мЮПСФМНЕ КЕВЕМХЕ. оПХ ХМРЕМЯХБМНЛ ГСДЕ ХЯОНКЭГСЧР ЯОХПРНБШЕ НАРХПЮМХЪ Я ДНАЮБКЕМХЕЛ Й 70 % ЯОХПРС Б 0,5 % ХКХ 1 % ЙНМЖЕМРПЮЖХХ УКНПЮКЦХДПЮРЮ, ЛЕМРНКЮ, ЮМЕЯРЕГХМЮ, РХЛНКЮ Х Я ОНЯКЕДСЧЫХЛ ОПХЛЕМЕМХЕЛ ЛЮГЕИ Я ЦКЧЙНЙНПРХЙНХДМШЛХ ЦНПЛНМЮЛХ Х ЮМРХАХНРХЙЮЛХ (НЙЯХЙНПР, ДЕПЛНГНКНМ, КНПХМДЕМ я, ЦХНЙЯХГНМ). б ЯРЮЖХНМЮПМНИ Х ПЕЦПЕЯЯХБМНИ ЯРЮДХЪУ ДКЪ СЯЙНПЕМХЪ ПЮЯЯЮЯШБЮМХЪ ХМТХКЭРПЮРХБМШУ Х НЯНАЕММН ЦХОЕПРПНТХВЕЯЙХУ АКЪЬЕЙ ОПХЛЕМЪЧР ТНМНТНПЕГ Я ЦХДПНЙНПРХГНМНБНИ ЯСЯОЕМГХЕИ, сбв-РЕПЮОХЧ, НАЙЮКШБЮМХЕ НВЮЦНБ 5 % ПЮЯРБНПНЛ УХМЦЮЛХМЮ, Ю РЮЙФЕ ЛЮГХ Х ОЮЯРШ Я ПЕГНПЖХМНЛ, ДЕЦРЕЛ, ХУРХНКНЛ, ЯЕПНИ Б 5-10 % ЙНМЖЕМРПЮЖХХ.
я ЖЕКЭЧ ПЮГПСЬЕМХЪ НРДЕКЭМШУ ЦХОЕПРПНТХВЕЯЙХУ ОЮОСК ЛНФМН ОПХЛЕМХРЭ ЙПХНДЕЯРПСЙЖХЧ, ДХЮРЕПЛНЙНЮЦСКЪЖХЧ ХКХ КСВХ аСЙЙХ. оПХ ОНПЮФЕМХХ ЯКХГХЯРШУ НАНКНВЕЙ МЮГМЮВЮЧР ОНКНЯЙЮМХЪ 1-2% ПЮЯРБНПНЛ ЯНДШ, ЯЛЮГШБЮМХЕ 0,25-0,5% ПЮЯРБНПНЛ ЛЕДХ ЯСКЭТЮРЮ Я ОНЯКЕДСЧЫХЛХ ЮООКХЙЮЖХЪЛХ ЛЮЯКЪМШУ ПЮЯРБНПНБ БХРЮЛХМНБ ю, е.
дЕРЪЛ ЯРЮПЬЕ 3 КЕР Б ОЕПХНД ПЮГПЕЬЕМХЪ ОПНЖЕЯЯЮ ДКЪ ГЮЙПЕОКЕМХЪ РЕПЮОЕБРХВЕЯЙНЦН ПЕГСКЭРЮРЮ ОНЙЮГЮМН ОПЕАШБЮМХЕ МЮ .ЙСПНПРЮУ Я ОПХЛЕМЕМХЕЛ ЯЕПНБНДНПНДМШУ Х ПЮДНМНБШУ БЮММ (оЪРХЦНПЯЙ, яНВХ, яЕПМНБНДЯЙ, жУЮКРСАН, йЕЛЕПХ).