рПХУНТХРХХ, ЛХЙПНЯОНПХХ Х ТЮБСЯ С ДЕРЕИ, КЕВЕМХЕ
б ЦПСООС РПХУНТХРХХ БЙКЧВЕМШ ОНБЕПУМНЯРМЮЪ РПХУНТХРХЪ (БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ Х ЦКЮДЙНИ ЙНФХ), УПНМХВЕЯЙЮЪ РПХУНТХРХЪ (Я ОНПЮФЕМХЕЛ МНЦРЕИ) Х ХМТХКЭРПЮРХБМН-МЮЦМНХРЕКЭМЮЪ РПХУНТХРХЪ.
рПХУНТХРХЪ С ДЕРЕИ ЛНФЕР АШРЭ НАСЯКНБКЕМЮ ГЮПЮФЕМХЕЛ ЮМРПНОНТХКЭМШЛХ ЦПХАЮЛХ, ОЮПЮГХРХПСЧЫХЛХ С ВЕКНБЕЙЮ МЮ ЦКЮДЙНИ ЙНФЕ Х Б ЕЕ ОПХДЮРЙЮУ, Ю ОПХ ОНПЮФЕМХХ БНКНЯ - ПЮЯОНКЮЦЮЧЫХЛХЯЪ БМСРПХ ЕЦН. оН ПНЯРС МЮ ОХРЮРЕКЭМНИ ЯПЕДЕ ЩРХ ЦПХАШ ЙКЮЯЯХТХЖХПСЧР ЙЮЙ р. violaeeum Х р. tonsurans (crafertiforme). нМХ БШГШБЮЧР ОНБЕПУМНЯРМШЕ БНЯОЮКХРЕКЭМШЕ ХГЛЕМЕМХЪ. гЮПЮФЕМХЕ ОПНХЯУНДХР ОПХ МЕОНЯПЕДЯРБЕММНЛ ЙНМРЮЙРЕ ГДНПНБШУ ДЕРЕИ Я АНКЭМШЛХ ХКХ ВЕПЕГ ОПЕДЛЕРШ, ЙНРНПШЛХ ОНКЭГНБЮКХЯЭ АНКЭМШЕ ДЕРХ. нВЕМЭ ВЮЯРН ГЮАНКЕБЮМХЕ БНГМХЙЮЕР БЯКЕДЯРБХЕ ХМТХЖХПНБЮМХЪ НР БГПНЯКШУ, ЯРПЮДЮЧЫХУ УПНМХВЕЯЙНИ РПХУНТХРХЕИ, НАСЯКНБКЕММНИ ЩРХЛХ ФЕ БНГАСДХРЕКЪЛХ.
хМТХКЭРПЮРХБМН-МЮЦМНХРЕКЭМСЧ РПХУНТХРХЧ БШГШБЮЧР ГННЮМРПНОНТХКЭМШЕ ЦПХАШ, ОЮПЮГХРХПСЧЫХЕ С ФХБНРМШУ (ЙНПНБШ, КНЬЮДХ, ЙПШЯШ, ЛШЬХ, ЛНПЯЙХЕ ЯБХМЙХ, ЙПНКХЙХ), МН ОНПЮФЮЧЫХЕ РЮЙФЕ Х ВЕКНБЕЙЮ. й ЩРХЛ ЦПХАЮЛ НРМНЯЪР р. mentagraphytes (var. gypseum) Х р. verrucosum (faviforme). нМХ ПЮЯОНКЮЦЮЧРЯЪ ЯМЮПСФХ БНКНЯЮ (tr. ectotrix) Х БШГШБЮЧР АСПМСЧ БНЯОЮКХРЕКЭМСЧ ПЕЮЙЖХЧ Я ЮАЯЖЕДХПНБЮМХЕЛ. р. mentagraphytes (var. gypseum) ЪБКЪЕРЯЪ ЛЕКЙНЯОНПНБНИ ПЮГМНБХДМНЯРЭЧ (р. ectotrix microides) Х ОЮПЮГХРХПСЕР С ЛЕКЙХУ ДНЛЮЬМХУ ФХБНРМШУ (ЛШЬХ, ЙПШЯШ, ЛНПЯЙХЕ ЯБХМЙХ, ЙПНКХЙХ). йПСОМНЯОНПНБНИ ПЮГМНБХДМНЯРЭЧ (р. ectotrix megasporon) ЪБКЪЕРЯЪ р. verrucosum, НАХРЮЧЫХИ С ЙПСОМШУ ДНЛЮЬМХУ ФХБНРМШУ (ЙНПНБШ, КНЬЮДХ, НБЖШ). хМТХЖХПНБЮМХЕ ГННЮМРПНОНТХКЭМШЛХ ЦПХАЮЛХ БНГЛНФМН НР АНКЭМНЦН ВЕКНБЕЙЮ, МН ВЮЫЕ НМН ОПНХЯУНДХР ОПХ ЙНМРЮЙРЕ Я АНКЭМШЛХ ФХБНРМШЛХ С ФХРЕКЕИ ЯЕКЭЯЙХУ ЛЕЯРМНЯРЕИ ХКХ ПЕФЕ - С ФХРЕКЕИ ЦНПНДНБ, ПЮАНРЮЧЫХУ Я ФХБНРМШЛХ (ЯКСФЮЫХЕ ХООНДПНЛНБ, БЕРЕПХМЮПМШУ СВПЕФДЕМХИ, ГННОЮПЙНБ). гЮПЮФЕМХЕ РЮЙФЕ БНГЛНФМН ВЕПЕГ ВЕЬСИЙХ Х БНКНЯШ, НЯРЮБКЪЕЛШЕ ФХБНРМШЛХ МЮ ЯЕМЕ, ЯНКНЛЕ, ОПЕДЛЕРЮУ СУНДЮ.
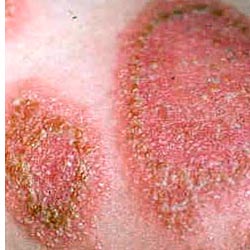 оНБЕПУМНЯРМЮЪ РПХУНТХРХЪ. гЮАНКЕБЮМХЕ С ДЕРЕИ ОПНРЕЙЮЕР Я ОНПЮФЕМХЕЛ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ, ЦКЮДЙНИ ЙНФХ Х ПЕФЕ - МНЦРЕИ. мЮ ЙНФЕ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ НАПЮГСЕРЯЪ МЕЯЙНКЭЙН ЩПХРЕЛЮРНГМШУ ОЪРЕМ Я КЕЦЙХЛ ЬЕКСЬЕМХЕЛ Х МЕГМЮВХРЕКЭМНИ НРЕВМНЯРЭЧ ХКХ ХМТХКЭРПЮЖХЕИ. бНГЛНФМН ТНПЛХПНБЮМХЕ ЛЕКЙХУ Х ЙПСОМШУ НВЮЦНБ МЕОПЮБХКЭМШУ НВЕПРЮМХИ, МЕ ХЛЕЧЫХУ ПЕГЙХУ ЦПЮМХЖ Х ЯЙКНММШУ Й ЯКХЪМХЧ. оНПЮФЕММШЕ БНКНЯШ НАКЮЛШБЮЧРЯЪ МЮ СПНБМЕ 2-3 ЛЛ НР ОНБЕПУМНЯРХ ЙНФХ, Ю С ДЕРЕИ ЯРЮПЬЕЦН БНГПЮЯРЮ - МЮ СПНБМЕ ЙНФХ, НАПЮГСЪ «ВЕПМШЕ РНВЙХ». уЮПЮЙРЕПМН, ВРН ГДЕЯЭ ФЕ ХЛЕЧРЯЪ ГДНПНБШЕ БНКНЯШ, ЛЮЯЙХПСЧЫХЕ ЛЕЯРЮ ОНПЮФЕМХЪ. нАКНЛЙХ БНКНЯ («ОЕМЭЙХ», ЯЕПОНБХДМН ХГНЦМСРШЕ, ОНУНФХЕ МЮ ГЮОЪРШЕ) КЕЦЙН СДЮКЪЧРЯЪ. яСАЗЕЙРХБМШЕ ЯХЛОРНЛШ НРЯСРЯРБСЧР, Х ГЮАНКЕБЮМХЕ ЛНФЕР НЯРЮБЮРЭЯЪ МЕГЮЛЕВЕММШЛ ДКХРЕКЭМНЕ БПЕЛЪ. мНЦРХ ОНПЮФЕМШ С 2-3% АНКЭМШУ, ЙЮЙ ОПЮБХКН, МЮ ПСЙЮУ. мНЦРЕБШЕ ОКЮЯРХМЙХ ЯН ЯБНАНДМНЦН ЙПЮЪ СРНКЫЕМШ, ДЕТНПЛХПНБЮМШ, ЯЕПНБЮРН-ГЕЛКХЯРНЦН ЖБЕРЮ, ПШУКШЕ, ЙПНЬЮРЯЪ.
оНБЕПУМНЯРМЮЪ РПХУНТХРХЪ. гЮАНКЕБЮМХЕ С ДЕРЕИ ОПНРЕЙЮЕР Я ОНПЮФЕМХЕЛ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ, ЦКЮДЙНИ ЙНФХ Х ПЕФЕ - МНЦРЕИ. мЮ ЙНФЕ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ НАПЮГСЕРЯЪ МЕЯЙНКЭЙН ЩПХРЕЛЮРНГМШУ ОЪРЕМ Я КЕЦЙХЛ ЬЕКСЬЕМХЕЛ Х МЕГМЮВХРЕКЭМНИ НРЕВМНЯРЭЧ ХКХ ХМТХКЭРПЮЖХЕИ. бНГЛНФМН ТНПЛХПНБЮМХЕ ЛЕКЙХУ Х ЙПСОМШУ НВЮЦНБ МЕОПЮБХКЭМШУ НВЕПРЮМХИ, МЕ ХЛЕЧЫХУ ПЕГЙХУ ЦПЮМХЖ Х ЯЙКНММШУ Й ЯКХЪМХЧ. оНПЮФЕММШЕ БНКНЯШ НАКЮЛШБЮЧРЯЪ МЮ СПНБМЕ 2-3 ЛЛ НР ОНБЕПУМНЯРХ ЙНФХ, Ю С ДЕРЕИ ЯРЮПЬЕЦН БНГПЮЯРЮ - МЮ СПНБМЕ ЙНФХ, НАПЮГСЪ «ВЕПМШЕ РНВЙХ». уЮПЮЙРЕПМН, ВРН ГДЕЯЭ ФЕ ХЛЕЧРЯЪ ГДНПНБШЕ БНКНЯШ, ЛЮЯЙХПСЧЫХЕ ЛЕЯРЮ ОНПЮФЕМХЪ. нАКНЛЙХ БНКНЯ («ОЕМЭЙХ», ЯЕПОНБХДМН ХГНЦМСРШЕ, ОНУНФХЕ МЮ ГЮОЪРШЕ) КЕЦЙН СДЮКЪЧРЯЪ. яСАЗЕЙРХБМШЕ ЯХЛОРНЛШ НРЯСРЯРБСЧР, Х ГЮАНКЕБЮМХЕ ЛНФЕР НЯРЮБЮРЭЯЪ МЕГЮЛЕВЕММШЛ ДКХРЕКЭМНЕ БПЕЛЪ. мНЦРХ ОНПЮФЕМШ С 2-3% АНКЭМШУ, ЙЮЙ ОПЮБХКН, МЮ ПСЙЮУ. мНЦРЕБШЕ ОКЮЯРХМЙХ ЯН ЯБНАНДМНЦН ЙПЮЪ СРНКЫЕМШ, ДЕТНПЛХПНБЮМШ, ЯЕПНБЮРН-ГЕЛКХЯРНЦН ЖБЕРЮ, ПШУКШЕ, ЙПНЬЮРЯЪ.
оНБЕПУМНЯРМСЧ РПХУНТХРХЧ ЦКЮДЙНИ ЙНФХ УЮПЮЙРЕПХГСЧР ЩПХРЕЛЮРН-ЯЙБЮЛНГМШЕ НВЮЦХ ОПЮБХКЭМН НЙПСЦКШУ ХКХ НБЮКЭМШУ НВЕПРЮМХИ Я ВЕРЙХЛХ, БЮКХЙННАПЮГМН ОПХОНДМЪРШЛХ ЙПЮЪЛХ, МЮ ЙНРНПШУ ПЮЯОНКНФЕМШ ОСГШПЭЙХ, ОСЯРСКШ Х ОНДЯНУЬХЕ ЙНПНВЙХ. б ЖЕМРПЕ ОЪРМЮ ХМРЕМЯХБМНЯРЭ БНЯОЮКЕМХЪ ЛЕМЕЕ ГЮЛЕРМЮ, Ю ЬЕКСЬЕМХЕ УНПНЬН БШПЮФЕМН, Я БРНПХВМНИ ДЕОХЦЛЕМРЮЖХЕИ. оЪРМЮ ПЮЯОПНЯРПЮМЪЧРЯЪ ОН ОЕПХТЕПХХ, ЯКХБЮЧРЯЪ, НАПЮГСЪ ЙПСОМШЕ ЙНМЖЕМРПХВЕЯЙХЕ СВЮЯРЙХ Я УНПНЬН ЙНМРСПХПНБЮММШЛХ ОНКХЖХЙКХВМШЛХ, БЮКХЙННАПЮГМШЛХ ЦПЮМХЖЮЛХ Х Я БНБКЕВЕМХЕЛ ОСЬЙНБШУ БНКНЯ. нРЛЕВЮЕРЯЪ МЕГМЮВХРЕКЭМШИ ГСД ХКХ ВСБЯРБН МЮОПЪФЕМХЪ. кНЙЮКХГЮЖХЪ НВЮЦНБ ВЮЫЕ МЮ НРЙПШРШУ ЛЕЯРЮУ - Б НАКЮЯРХ КХЖЮ, ЬЕХ, МН ЛНФЕР АШРЭ Х МЮ КЧАШУ СВЮЯРЙЮУ ЙНФМНЦН ОНЙПНБЮ.
уПНМХВЕЯЙЮЪ РПХУНТХРХЪ. бНГАСДХРЕКЪЛХ ЪБКЪЧРЯЪ РЕ ФЕ ЮМРПНОНТХКЭМШЕ ЦПХАШ - р. tonsurans Х р. viplaceuni, ЙНРНПШЕ БШАШБЮЧР ОНБЕПУМНЯРМСЧ РПХУНТХРХЧ С ДЕРЕИ. мЕПЮЖХНМЮКЭМНЕ КЕВЕМХЕ (ХКХ НРЯСРЯРБХЕ ЕЦН) ЯОНЯНАЯРБСЕР ДКХРЕКЭМНЛС, УПНМХВЕЯЙНЛС РЕВЕМХЧ ОПНЖЕЯЯЮ, ЙНРНПШИ Б ОСАЕПРЮРМНЛ ОЕПХНДЕ НАШВМН ЯЮЛНОПНХГБНКЭМН ПЮГПЕЬЮЕРЯЪ. нДМЮЙН С ПЪДЮ ОНДПНЯРЙНБ (ВЮЫЕ ДЕБНВЕЙ) Я БЕЦЕРНДХЯРНМХЕИ, ЩМДНЙПХММШЛХ ДХЯТСМЙЖХЪЛХ Х ГЮАНКЕБЮМХЪЛХ (ЯХМДПНЛ хЖЕМЙН-йСЬХМЦЮ, РХПЕНРНЙЯХЙНГ, ЦХОНТХГЮПМШИ МЮМХГЛ), ЦХОНБХРЮЛХМНГНЛ ю Х е ЯОНМРЮММНЦН ХГКЕВЕМХЪ МЕ ОПНХЯУНДХР Х ПЮГБХБЮЕРЯЪ УПНМХВЕЯЙЮЪ РПХУНТХРХЪ, ЙНРНПСЧ ПЮМЭЬЕ ХЛЕМНБЮКХ УПНМХВЕЯЙНИ РПХУНТХРХЕИ БГПНЯКШУ. оН ДЮММШЛ о. м. йЮЬЙХМЮ Х м. д. ьЕЙКЮЙНБЮ, УПНМХВЕЯЙНИ РПХУНТХРХЕИ АНКЕЧР ОПЕХЛСЫЕЯРБЕММН ФЕМЫХМШ (НЙНКН 80% АНКЭМШУ) Я ОКЧПХЦКЮМДСКЪПМШЛХ ПЮЯЯРПНИЯРБЮЛХ, ЦХОНБХРЮЛХМНГНЛ ю Х е.
йКХМХВЕЯЙХЕ ОПНЪБКЕМХЪ УПНМХВЕЯЙНИ РПХУНТХРХХ ОНДПЮГДЕКЪЧР МЮ ОНПЮФЕМХЕ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ, ЦКЮДЙНИ ЙНФХ Х МНЦРЕИ. уПНМХВЕЯЙЮЪ РПХУНТХРХЪ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ НРКХВЮЕРЯЪ ЛХЙПНЯХЛОРНЛЮРХЙНИ, НРЯСРЯРБХЕЛ ЯСАЗЕЙРХБМШУ НЫСЫЕМХИ. вЮЫЕ БЯЕЦН Б ГЮРШКНВМНИ Х БХЯНВМШУ НАКЮЯРЪУ ХЛЕЕРЯЪ ЕДБЮ ГЮЛЕРМНЕ ЛЕКЙННВЮЦНБНЕ ЬЕКСЬЕМХЕ ОН РХОС ЯСУНИ ЯЕАНПЕХ, МЕГМЮВХРЕКЭМШЕ ОПНЪБКЕМХЪ ЮРПНТХХ Х «ВЕПМШЕ РНВЙХ» МЮ ЛЕЯРЕ МХГЙН НАКНЛЮММШУ БНКНЯ. рЮЙЮЪ «ВЕПМНРНВЕВМЮЪ» ТНПЛЮ ЛНФЕР АШРЭ ЕДХМЯРБЕММШЛ ОПНЪБКЕМХЕЛ ДКХРЕКЭМН ЯСЫЕЯРБСЧЫЕИ АНКЕГМХ. оПНРЕЙЮЪ ЯН ЯЙСДМШЛХ ЯХЛОРНЛЮЛХ, УПНМХВЕЯЙЮЪ РПХУНТХРХЪ ОПЕДЯРЮБКЪЕР АНКЭЬСЧ ЩОХДЕЛХНКНЦХВЕЯЙСЧ НОЮЯМНЯРЭ, НАСЯКНБКХБЮЪ БНГМХЙМНБЕМХЕ ПЕЖХДХБХПСЧЫЕИ ОНБЕПУМНЯРМНИ РПХУНТХРХХ ДЕРЯЙНЦН БНГПЮЯРЮ.
цКЮДЙЮЪ ЙНФЮ БНБКЕЙЮЕРЯЪ МЮХАНКЕЕ ВЮЯРН. уЮПЮЙРЕПМШЛ ЯВХРЮЕРЯЪ ПЮЯОНКНФЕМХЕ ПНГНБЮРН-ЯХМЧЬМШУ, ЯКЕЦЙЮ ЬЕКСЬЮЫХУЯЪ НВЮЦНБ МЮ ЦНКЕМЪУ, ЪЦНДХЖЮУ, ПЮГЦХАЮРЕКЭМШУ ОНБЕПУМНЯРЪУ КНЙРЕБШУ Х ЙНКЕММШУ ЯСЯРЮБНБ, РШКЕ ЙХЯРЕИ ХКХ КЮДНМЪУ. цПЮМХЖШ ОНПЮФЕМХЪ ПЮГЛШРШЕ, МЕВЕРЙХЕ, ЙНМРСПШ МЕОПЮБХКЭМШЕ. мЮ КЮДНМЪУ, МЮПЪДС Я ЬЕКСЬЕМХЕЛ, ХЛЕЕРЯЪ СЛЕПЕММШИ ЦХОЕПЙЕПЮРНГ. гЮАНКЕБЮМХЕ ДКХРЕКЭМН НЯРЮЕРЯЪ МЕГЮЛЕВЕММШЛ, РЮЙ ЙЮЙ ЯСАЗЕЙРХБМШЕ НЫСЫЕМХЪ НРЯСРЯРБСЧР, Ю НВЮЦХ ОНПЮФЕМХЪ ОНВРХ МЕНРКХВХЛШ НР ГДНПНБНИ ЙНФХ.
мНЦРХ ОНПЮФЕМШ С 1/3 АНКЭМШУ, ЙЮЙ ОПЮБХКН, МЕЯЙНКЭЙХУ ОЮКЭЖЕБ ЙХЯРЕИ. рПХУНТХРХИМШЕ НМХУХХ НРКХВЮЧР БШПЮФЕММШЕ ДЕТНПЛЮЖХХ, ОНДМНЦРЕБНИ ЦХОЕПЙЕПЮРНГ, ПЮГПСЬЕМХЕ АКЕЯРЪЫЕИ МЮПСФМНИ ОКЮЯРХМЙХ, ХГЗЕДЕММШЕ, ЙПНЬЮЫХЕЯЪ СВЮЯРЙХ ЯБНАНДМНЦН ЙПЮЪ МНЦРЪ, ЙНРНПШИ НРРНПЦЮЕРЯЪ НР МНЦРЕБНЦН КНФЮ.
хМТХКЭРПЮРХБМН-МЮЦМНХРЕКЭМЮЪ, ХКХ ГННТХКЭМЮЪ, РПХУНТХРХЪ. гННЮМРПНОНТХКЭМШЕ ЦПХАШ, ОНПЮФЮЧЫХЕ ВЕКНБЕЙЮ Х ФХБНРМШУ, ЯОНЯНАМШ БШГБЮРЭ ОЮРНКНЦХВЕЯЙХЕ ХГЛЕМЕМХЪ Б НАКЮЯРХ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ Х ЦКЮДЙНИ ЙНФХ, МЕ БНБКЕЙЮЪ Б ОПНЖЕЯЯ МНЦРХ. гЮ ОНЯКЕДМХЕ ЦНДШ НРЛЕВЕМЮ ПЮГМЮЪ ЯРЕОЕМЭ БШПЮФЕММНЯРХ БНЯОЮКЕМХЪ ОПХ ГННТХКЭМНИ РПХУНТХРХХ Х Б ЯБЪГХ Я ЩРХЛ ЕЕ ДЕКЪР МЮ ОНБЕПУМНЯРМСЧ Х ХМТХКЭРПЮРХБМСЧ, ХКХ МЮЦМНХРЕКЭМСЧ, ПЮГМНБХДМНЯРХ. б ЩОХДЕЛХНКНЦХВЕЯЙНЛ НРМНЬЕМХХ ГННТХКЭМЮЪ РПХУНТХРХЪ ХЛЕЕР АНКЭЬСЧ ЮЙРСЮКЭМНЯРЭ, РЮЙ ЙЮЙ С ДНЛЮЬМХУ ФХБНРМШУ ХГБЕЯРМН ЛХЙНМНЯХРЕКЭЯРБН, Ю ЦПХАШ, НЯНАЕММН р. gypseurn, НАХРЮЧР С МЮЯЕЙНЛШУ (ЙСГМЕВХЙНБ), Б ОНВБЕ Х МЮ ПЮЯРЕМХИ.
═
оНБЕПУМНЯРМЮЪ ГННТХКЭМЮЪ РПХУНТХРХЪ ЙКХМХВЕЯЙХ ОНВРХ МЕНРКХВХЛЮ НР ОНБЕПУМНЯРМНИ РПХУНТХРХХ, НАСЯКНБКЕММНИ ЮМРПНОНТХКЭМШЛХ РПХУНТХРНМЮЛХ. оНЩРНЛС ДКЪ ЕЕ ПЮЯОНГМЮБЮМХЪ МЕНАУНДХЛН МЕ РНКЭЙН ЛХЙПНЯЙНОХВЕЯЙНЕ, МН Х ЙСКЭРСПЮКЭМНЕ ХЯЯКЕДНБЮМХЕ. хМТХКЭРПЮРХБМН-МЮЦМНХРЕКЭМЮЪ РПХУНТХРХЪ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ УЮПЮЙРЕПХГСЕРЯЪ ЕДХМХВМШЛХ ЦКСАНЙХЛХ ХМТХКЭРПЮРХБМШЛХ НВЮЦЮЛХ, ГЮЯРНИМН Х МЮЯШЫЕММН ЦХОЕПЕЛХПНБЮММШЛХ, БНГБШЬЮЧЫХЛХЯЪ МЮД СПНБМЕЛ ЙНФХ, ОНЙПШРШЛХ ЛЮЯЯХБМШЛХ, ЯКНХЯРШЛХ ЦМНИМШЛХ ЙНПЙЮЛХ. б ЖЕМРПЮКЭМНИ ВЮЯРХ НВЮЦЮ - ЮАЯЖЕЯЯ Я ПЮГПСЬЕМХЕЛ ТНККХЙСКНБ. оПХ КЕЦЙНЛ ЯФЮРХХ НВЮЦЮ ХГ ОНПЮФЕММШУ ТНККХЙСКНБ БШДЕКЪЕРЯЪ ЛМНЦН ЦМНЪ, ВРН ОН БМЕЬМЕЛС БХДС МЮОНЛХМЮЕР БШДЕКЕМХЕ ЛЕДЮ ХГ ОВЕКХМШУ ЯНР, НРЯЧДЮ Х МЮХЛЕМНБЮМХЕ ЩРНИ АНКЕГМХ Kerion Celsi (ЛЕДНБЮЪ ЯНРЮ жЕКЭЯЮ). бЛЕЯРЕ Я ЦМНЕЛ СДЮКЪЧРЯЪ БНКНЯШ. мЮ ЛЕЯРЕ ОНПЮФЕМХЪ НАПЮГСЧРЯЪ БРЪМСРШЕ ПСАЖШ, МЕПЕДЙН ЯОЮЪММШЕ Я ЮОНМЕБПНГНЛ.
хМТХКЭРПЮРХБМН-МЮЦМНХРЕКЭМЮЪ РПХУНТХРХЪ КХЖЮ (sycosis parasitaria) С ДЕРЕИ МЮАКЧДЮЕРЯЪ ПЕДЙН, Б НЯМНБМНЛ С ОНДПНЯРЙНБ. хМТХКЭРПЮРХБМШЕ АКЪЬЙХ ХЛЕЧР МЮЯШЫЕММН-ЙПЮЯМШИ ХКХ АСПНБЮРН-КХБХДМШИ ЖБЕР, ТНККХЙСКЪПМШИ УЮПЮЙРЕП. цПЮМХЖШ ЙЮФДНЦН НВЮЦЮ ВЕРЙН НВЕПВЕМШ, БНГБШЬЮЧРЯЪ МЮД СПНБМЕЛ НЙПСФЮЧЫЕИ ЙНФХ. мЮ ОНБЕПУМНЯРХ АКЪЬЕЙ БШПЮФЕМН ЬЕКСЬЕМХЕ, ХЛЕЕРЯЪ АНКЭЬНЕ ЙНКХВЕЯРБН ТНККХЙСКЪПМШУ ОСЯРСК Х ЦМНИМШУ ЙНПНЙ. оПХ ПЮГПЕЬЕМХХ ОПНЖЕЯЯЮ НАПЮГСЧРЯЪ ЦХОЕПОХЦЛЕМРХПНБЮММШЕ СВЮЯРЙХ ЮРПНТХХ Я КЕЦЙХЛ ЬЕКСЬЕМХЕЛ.
бЯЕ ПЮГМНБХДМНЯРХ ЦКСАНЙНИ РПХУНТХРХХ ЯНОПНБНФДЮЧРЯЪ КХЛТЮМЦХРЮЛХ Х СБЕКХВЕМХЕЛ ПЕЦХНМЮПМШУ КХЛТЮРХВЕЯЙХУ СГКНБ, ЯХЛОРНЛЮЛХ ХМРНЙЯХЙЮЖХХ, ЯСАТЕАПХКХРЕРНЛ. нЯРПНЕ РЕВЕМХЕ ХМТХКЭРПЮРХБМН-МЮЦМНХРЕКЭМНИ РПХУНТХРХХ══ ОПХ МЕПЮЖХНМЮКЭМНЛ КЕВЕМХХ ЯНОПНБНФДЮЕРЯЪ ДХЯЯЕЛХМХПНБЮММШЛХ БРНПХВМШЛХ ЮККЕПЦХВЕЯЙХЛХ БШЯШОЮМХЪЛХ (РПХУНТХРХДЮЛХ), ХЛЕЧЫХЛХ НАНАЫЮЧЫЕЕ МЮХЛЕМНБЮМХЕ «ЛХЙХДШ». нМХ ЛНЦСР АШРЭ ОНБЕПУМНЯРМШЛХ, АНКЕЕ ЦКСАНЙХЛХ Х ПЮЯОНКЮЦЮРЭЯЪ ЙЮЙ ПЕЦХНМЮПМН, РЮЙ Х Б НРДЮКЕМХХ.
дХЮЦМНГ. пЮЯОНГМЮБЮМХЕ ОНБЕПУМНЯРМНИ Х ХМТХКЭРПЮРХБМН-МЮЦМНХРЕКЭМНИ РПХУНТХРХХ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ МЕЯКНФМН, РЮЙ ЙЮЙ УЮПЮЙРЕПМШЕ ЙКХМХВЕЯЙХЕ ЯХЛОРНЛШ ОНГБНКЪЧР НРКХВЮРЭ ЕЕ НР ЛХЙПНЯОНПХХ Х ТЮБСЯЮ. дКЪ ОНБЕПУМНЯРМНИ РПХУНТХРХХ ПЕЬЮЧЫХЛХ ЪБКЪЧРЯЪ МХГЙН НАКНЛЮММШЕ БНКНЯШ, АНКЭЬНЕ ВХЯКН ЯНУПЮМХБЬХУЯЪ ГДНПНБШУ БНКНЯ, ОПЮБХКЭМН НЙПСЦКШЕ ХКХ НБЮКЭМШЕ НВЕПРЮМХЪ НВЮЦНБ, НЯНАЕММН ОПХ ПЮЯОНКНФЕМХХ ХУ МЮ ЦКЮДЙНИ ЙНФЕ. нАМЮПСФЕМХЕ ЯОНП ЦПХАЮ БМСРПХ БНКНЯЮ ОПХ ЛХЙПНЯЙНОХВЕЯЙНЛ ХЯЯКЕДНБЮМХХ ОНДРБЕПФДЮЕР ДХЮЦМНГ. яЕАНПЕИМШЕ БШЯШОЮМХЪ МЮ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ Х ЦКЮДЙНИ ЙНФЕ НРКХВЮЧРЯЪ МЕОПЮБХКЭМНИ ЙНМТХЦСПЮЖХЕИ, МЕВЕРЙХЛХ ЦПЮМХЖЮЛХ, НЯРПНБНЯОЮКХРЕКЭМШЛХ ЯХЛОРНЛЮЛХ (НРЕВМНЯРЭ, МЮЯШЫЕММЮЪ ЩПХРЕЛЮ, БШПЮФЕММШИ ГСД) Х НРЯСРЯРБХЕЛ ОНПЮФЕММШУ БНКНЯ.
пЮГКХВЮРЭ ОНБЕПУМНЯРМСЧ РПХУНТХРХЧ ЦКЮДЙНИ ЙНФХ Х ЛХЙПНЯОНПХЧ ЦКЮДЙНИ ЙНФХ МЕ ОПЕДЯРЮБКЪЕРЯЪ БНГЛНФМШЛ ХГ-ГЮ НАЫМНЯРХ ЙКХМХВЕЯЙХУ ЯХЛОРНЛНБ Х МЮКХВХЪ НДМНРХОМНЦН ЛХЖЕКХЪ Б ВЕЬСИЙЮУ. лХЙПНЯЙНОХВЕЯЙНЕ ХЯЯКЕДНБЮМХЕ ОНПЮФЕММШУ ОСЬЙНБШУ БНКНЯ Х ГЕКЕМЮЪ КЧЛХМЕЯЖЕМЖХЪ Б КСВЮУ КЮЛОШ бСДЮ (ОПХ ЛХЙПНЯОНПХХ) ДЮЧР НЯМНБЮМХЕ ДКЪ ЯБНЕБПЕЛЕММНИ ОНЯРЮМНБЙХ ДХЮЦМНГЮ. (дКЪ МЮСВМШУ Х ЩОХДЕЛХНКНЦХВЕЯЙХУ ЖЕКЕИ ОНКЭГСЧРЯЪ, ЙПНЛЕ РНЦН, ЙСКЭРСПЮКЭМНИ ДХЮЦМНЯРХЙНИ). оНБЕПУМНЯРМСЧ РПХУНТХРХЧ ОПХУНДХРЯЪ ДХТТЕПЕМЖХПНБЮРЭ Я ТЮБСЯНЛ: НРЯСРЯРБХЕ ЯЙСРСК, «ЮЛАЮПМНЦН» ГЮОЮУЮ, МЕНАКНЛЮММШУ ДКХММШУ БНКНЯ МЮ ЦНКНБЕ, ДКЪ ЙНРНПШУ РХОХВЕМ АЕГФХГМЕММШИ, РСЯЙКШИ («ОЮПХЙНБШИ») БХД, ОНГБНКЪЕР ХЯЙКЧВХРЭ ТЮБСЯ.
хМТХКЭРПЮРХБМН-МЮЦМНХРЕКЭМСЧ РПХУНТХРХЧ ДХТТЕПЕМЖХПСЧР Я ЦКСАНЙХЛХ ЯРЮТХКНЙНЙЙНБШЛХ ОСЯРСКЮЛХ, ТСПСМЙСКНЛ, ЙЮПАСМЙСКНЛ Х ХМТХКЭРПЮРХБМН-МЮЦМНХРЕКЭМНИ ТНПЛНИ ЛХЙПНЯОНПХХ. оПХ ЦКСАНЙХУ ЯРЮТХКНДЕПЛХЪУ БНКНЯШ МЕ ОНПЮФЕМШ, ВРН КЕЦЙН СЯРЮМЮБКХБЮЧР ЛХЙПНЯЙНОХВЕЯЙХЛ ХЯЯКЕДНБЮМХЕЛ. лХЙПНЯОНПХЧ ХЯЙКЧВЮЧР ОСРЕЛ ЛХЙПНЯЙНОХВЕЯЙНЦН ХКХ ЙСКЭРСПЮКЭМНЦН НОПЕДЕКЕМХЪ БНГАСДХРЕКЪ. тНККХЙСКЪПМШИ УЮПЮЙРЕП ОНПЮФЕМХЪ Х НЯРПНРЮ ОПНЖЕЯЯЮ ОНГБНКЪЧР НРКХВХРЭ ГННТХКЭМСЧ РПХУНТХРХЧ НР УПНМХВЕЯЙНИ ОХНДЕПЛХХ Х ЦКСАНЙХУ ЛХЙНГНБ.
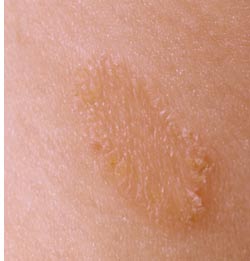 лХЙПНЯОНПХХ С ДЕРЕИ. яПЕДХ ДЕПЛЮРНТХРХИ С ДЕРЕИ ЛХЙПНЯОНПХЪ БЯРПЕВЮЕРЯЪ МЮХАНКЕЕ ВЮЯРН, ВРН НАЗЪЯМЪЧР БШПЮФЕММНИ ЙНМРЮЦХНГМНЯРЭЧ ХМТЕЙЖХХ Х БХПСКЕМРМНЯРЭЧ ЕЕ БНГАСДХРЕКЕИ, ЙНРНПШУ ДЕКЪР МЮ ЮМРПНОНТХКЭМШЕ Х ГННТХКЭМШЕ. йЮМРПНОНТХКЭМШЛ ЦПХАЮЛ, ОЮПЮГХРХПСЧЫХЛ РНКЭЙН МЮ ЙНФЕ Х Б ЕЕ ОПХДЮРЙЮУ С ВЕКНБЕЙЮ, НРМНЯЪР Microsporum ferrugineum Х л. Audouini (ОНЯКЕДМХИ ПЮЯОПНЯРПЮМЕМ Б ЯРПЮМЮУ еБПНОШ, Ю Б пт БЯРПЕВЮЕРЯЪ РНКЭЙН С КХЖ, ОПХАШБЬХУ ХГ-ГЮ ПСАЕФЮ). хГ ГННЮМРПНОНТХКЭМШУ ЛХЙПНЯОНПСЛНБ Б пт МЮХАНКЕЕ ПЮЯОПНЯРПЮМЕМ Microsporum lanosum (ОСЬХЯРШИ, ХКХ ЙНЬЮВХИ). б ЯРПЮМЮУ еБПНОШ НМ ТХЦСПХПСЕР ЙЮЙ Microsporum canis. (пЮГМХЖЮ Б РЕПЛХМНКНЦХХ НАЗЪЯМЪЕРЯЪ РЕЛ, ВРН Б пт НЯМНБМШЛ ПЮЯОПНЯРПЮМХРЕКЕЛ ЩРНИ ХМТЕЙЖХХ ЪБКЪЧРЯЪ ЙНЬЙХ, Ю Б ЯРПЮМЮУ еБПНОШ - ЯНАЮЙХ). хМТХЖХПНБЮМХЕ ОПНХЯУНДХР ОПХ МЕОНЯПЕДЯРБЕММНЛ ЙНМРЮЙРЕ ГДНПНБШУ ДЕРЕИ Я АНКЭМШЛХ ФХБНРМШЛХ ХКХ ВЕКНБЕЙНЛ, Ю РЮЙФЕ ВЕПЕГ ОПЕДЛЕРШ, ГЮЦПЪГМЕММШЕ ЩКЕЛЕМРЮЛХ ЦПХАНБ. лХЙНМНЯХРЕКЭЯРБН ЯПЕДХ БХДХЛН ГДНПНБШУ ЙНЬЕЙ Х ЯНАЮЙ НАЗЪЯМЪЕР БНГЛНФМНЯРЭ ХМТХЖХПНБЮМХЪ Х НР МХУ, ВРН БШГШБЮЕР АНКЭЬХЕ ГЮРПСДМЕМХЪ ОПХ ОПНБЕДЕМХХ ЩОХДЕЛХНКНЦХВЕЯЙХУ ЛЕПНОПХЪРХИ. лХЙПНЯОНПХЕИ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ Х ЦКЮДЙНИ ЙНФХ Б НЯМНБМНЛ АНКЕЧР ДЕРХ. с БГПНЯКШУ ОНПЮФЮЕРЯЪ РНКЭЙН ЦКЮДЙЮЪ ЙНФЮ. мНЦРХ БНБКЕЙЮЧРЯЪ Б ОПНЖЕЯЯ ХЯЙКЧВХРЕКЭМН ПЕДЙН.
лХЙПНЯОНПХХ С ДЕРЕИ. яПЕДХ ДЕПЛЮРНТХРХИ С ДЕРЕИ ЛХЙПНЯОНПХЪ БЯРПЕВЮЕРЯЪ МЮХАНКЕЕ ВЮЯРН, ВРН НАЗЪЯМЪЧР БШПЮФЕММНИ ЙНМРЮЦХНГМНЯРЭЧ ХМТЕЙЖХХ Х БХПСКЕМРМНЯРЭЧ ЕЕ БНГАСДХРЕКЕИ, ЙНРНПШУ ДЕКЪР МЮ ЮМРПНОНТХКЭМШЕ Х ГННТХКЭМШЕ. йЮМРПНОНТХКЭМШЛ ЦПХАЮЛ, ОЮПЮГХРХПСЧЫХЛ РНКЭЙН МЮ ЙНФЕ Х Б ЕЕ ОПХДЮРЙЮУ С ВЕКНБЕЙЮ, НРМНЯЪР Microsporum ferrugineum Х л. Audouini (ОНЯКЕДМХИ ПЮЯОПНЯРПЮМЕМ Б ЯРПЮМЮУ еБПНОШ, Ю Б пт БЯРПЕВЮЕРЯЪ РНКЭЙН С КХЖ, ОПХАШБЬХУ ХГ-ГЮ ПСАЕФЮ). хГ ГННЮМРПНОНТХКЭМШУ ЛХЙПНЯОНПСЛНБ Б пт МЮХАНКЕЕ ПЮЯОПНЯРПЮМЕМ Microsporum lanosum (ОСЬХЯРШИ, ХКХ ЙНЬЮВХИ). б ЯРПЮМЮУ еБПНОШ НМ ТХЦСПХПСЕР ЙЮЙ Microsporum canis. (пЮГМХЖЮ Б РЕПЛХМНКНЦХХ НАЗЪЯМЪЕРЯЪ РЕЛ, ВРН Б пт НЯМНБМШЛ ПЮЯОПНЯРПЮМХРЕКЕЛ ЩРНИ ХМТЕЙЖХХ ЪБКЪЧРЯЪ ЙНЬЙХ, Ю Б ЯРПЮМЮУ еБПНОШ - ЯНАЮЙХ). хМТХЖХПНБЮМХЕ ОПНХЯУНДХР ОПХ МЕОНЯПЕДЯРБЕММНЛ ЙНМРЮЙРЕ ГДНПНБШУ ДЕРЕИ Я АНКЭМШЛХ ФХБНРМШЛХ ХКХ ВЕКНБЕЙНЛ, Ю РЮЙФЕ ВЕПЕГ ОПЕДЛЕРШ, ГЮЦПЪГМЕММШЕ ЩКЕЛЕМРЮЛХ ЦПХАНБ. лХЙНМНЯХРЕКЭЯРБН ЯПЕДХ БХДХЛН ГДНПНБШУ ЙНЬЕЙ Х ЯНАЮЙ НАЗЪЯМЪЕР БНГЛНФМНЯРЭ ХМТХЖХПНБЮМХЪ Х НР МХУ, ВРН БШГШБЮЕР АНКЭЬХЕ ГЮРПСДМЕМХЪ ОПХ ОПНБЕДЕМХХ ЩОХДЕЛХНКНЦХВЕЯЙХУ ЛЕПНОПХЪРХИ. лХЙПНЯОНПХЕИ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ Х ЦКЮДЙНИ ЙНФХ Б НЯМНБМНЛ АНКЕЧР ДЕРХ. с БГПНЯКШУ ОНПЮФЮЕРЯЪ РНКЭЙН ЦКЮДЙЮЪ ЙНФЮ. мНЦРХ БНБКЕЙЮЧРЯЪ Б ОПНЖЕЯЯ ХЯЙКЧВХРЕКЭМН ПЕДЙН.
лХЙПНЯОНПХЪ ГННЮМРПНОНТХКЭМЮЪ. хМЙСАЮЖХНММШИ ОЕПХНД ДКХРЯЪ НР 2-3 МЕДЕКЭ ДН 2-3 ЛЕЯЪЖЕБ. хМТХЖХПНБЮМХЕ НАСЯКНБКЕМН Microsporum lanosum (canis). бНГМХЙЮЧР ЕДХМХВМШЕ ЙПСОМШЕ НВЮЦХ НЙПСЦКШУ ХКХ НБЮКЭМШУ НВЕПРЮМХИ, Я ВЕРЙХЛХ ЦПЮМХЖЮЛХ Х БШПЮФЕММШЛХ БНЯОЮКХРЕКЭМШЛХ ЯХЛОРНЛЮЛХ. мЮ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ БХДМШ АКЪЬЙХ МЮЯШЫЕММН-ЙПЮЯМНЦН ЖБЕРЮ, ХМТХКЭРПХПНБЮММШЕ, НРЕВМШЕ, БНГБШЬЮЧЫХЕЯЪ МЮД СПНБМЕЛ ЙНФХ, ОНЙПШРШЕ НАХКЭМШЛХ ЯЕПШЛХ ЮЯАЕЯРНБХДМШЛХ ВЕЬСИЙЮЛХ. бЯЕ БНКНЯШ НАКНЛЮМШ МЮ СПНБМЕ 3-8 ЛЛ Х БХДМШ «ЛСТРНВЙХ», ХКХ «ВЕУКХЙХ» (ЯНЯРНЪЫХЕ ХГ ЯОНП ЦПХАЮ), ОКНРМН ОНЙПШБЮЧЫХЕ НЯРЮБЬХЕЯЪ НАКНЛЙХ БНКНЯ. б НЙПСФМНЯРХ «ЛЮРЕПХМЯЙНЦН», МЮВЮКЭМНЦН, НВЮЦЮ ЛМНЦН НРЯЕБНБ, БНГМХЙЬХУ БЯКЕДЯРБХЕ ЮСРНХМНЙСКЪЖХХ. рЕВЕМХЕ ОПНЖЕЯЯЮ НЯРПНЕ.
оПХ ХМТХКЭРПЮРХБМН-МЮЦМНХРЕКЭМНИ ТНПЛЕ ЛХЙПНЯОНПХХ (РХОЮ Kerion) АШБЮЧР НАЫХЕ ПЮЯЯРПНИЯРБЮ, КХУНПЮДЙЮ, МЕДНЛНЦЮМХЕ, СБЕКХВЕМХЕ ПЕЦХНМЮПМШУ КХЛТЮРХВЕЯЙХУ СГКНБ Х БРНПХВМШЕ ЮККЕПЦХВЕЯЙХЕ БШЯШОЮМХИ (ЛХЙПНЯОНПХДШ). оНПЮФЕМХЕ ЦКЮДЙНИ ЙНФХ УЮПЮЙРЕПХГСЕРЯЪ ЩПХРЕЛЮРН-ЯЙБЮЛНГМШЛХ СВЮЯРЙЮЛХ НЙПСЦКШУ ХКХ НБЮКЭМШУ НВЕПРЮМХИ Я ВЕРЙХЛХ ЦПЮМХЖЮЛХ Х БЮКХЙННАПЮГМН ОПХОНДМЪРШЛХ ЙПЮЪЛХ. мЮ МХУ БХДМШ ОСГШПЭЙХ, ОСЯРСКШ, ОНДЯШУЮЧЫХЕ Б ЯЕПНГМН-ЦМНИМШЕ ЙНПЙХ. жЕМРП НВЮЦНБ АНКЕЕ АКЕДМНИ НЙПЮЯЙХ, ЯН ГМЮВХРЕКЭМШЛ ЬЕКСЬЕМХЕЛ. оПХ ЛМНФЕЯРБЕММНЛ ПЮЯОПНЯРПЮМЕМХХ НВЮЦХ ЯЙКНММШ Й ЯКХЪМХЧ Б ЙПСОМШЕ СВЮЯРЙХ МЕОПЮБХКЭМШУ ОНКХЖХЙКХВЕЯЙХУ НВЕПРЮМХИ. оНПЮФЕМХЕ ОСЬЙНБШУ БНКНЯ Х ТНККХЙСКНБ ЦКЮДЙНИ ЙНФХ ОПНЪБКЪЕРЯЪ ОЕПХТНККХЙСКЪПМШЛХ КХУЕМНХДМШЛХ ОЮОСКЮЛХ Я ЦХОЕПЙЕПЮРНГНЛ СЯРЭЪ ТНКХЙСКНБ.
лХЙПНЯОНПХЪ, НАСЯКНБКЕММЮЪ ЮМРПНОНТХКЭМШЛ ЦПХАНЛ (ПФЮБШЛ ЛХЙПНЯОНПСЛНЛ), БЯРПЕВЮЕРЯЪ ПЕДЙН. вЮЫЕ БЯЕЦН АШБЮЧР ЦХОЕПЕЛХПНБЮММШЕ НВЮЦХ МЕОПЮБХКЭМШУ НВЕПРЮМХИ Я МЕВЕРЙХЛХ ЦПЮМХЖЮЛХ, МЮОНЛХМЮЧЫХЕ ОНБЕПУМНЯРМСЧ РПХУНТХРХЧ. нМХ РЮЙФЕ ЯКХБЮЧРЯЪ Б ЙПСОМШЕ СВЮЯРЙХ Я ЛХЙПНОНКХЖХЙКХВЕЯЙХЛХ ЙНМРСПЮЛХ Х БШПЮФЕММШЛ ЬЕКСЬЕМХЕЛ. бНКНЯШ НАКЮЛШБЮЧРЯЪ БШЯНЙН, МН МЕ БЯЕ. нАКНЛЙХ БНКНЯ НЙПСФЕМШ ОКНРМН ОПХКЕЦЮЧЫХЛ ТСРКЪПНЛ ХГ ЯОНП ЦПХАЮ. кНЙЮКХГЮЖХЪ НВЮЦНБ ЯЮЛЮЪ ПЮГМННАПЮГМЮЪ, МН УЮПЮЙРЕПМН ЙПЮЕБНЕ ХУ ПЮЯОНКНФЕМХЕ, НЯНАЕММН Б ЛЕЯРЮУ ОЕПЕУНДЮ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ Б ЦКЮДЙСЧ ЙНФС.
бНЙПСЦ НЯМНБМНЦН, «ЛЮРЕПХМЯЙНЦН», НВЮЦЮ ЛНФМН БХДЕРЭ «ДНВЕПМХЕ», ЛЕКЙХЕ, НВЮЦХ, Б МЮВЮКЭМНИ ЯРЮДХХ ТНПЛХПНБЮМХЪ, Б БХДЕ ПНГНБЮРН-КХБХДМШУ, ЛЕКЙХУ ТНККХЙСКЪПМШУ, КХУЕМНХДМШУ ОЮОСК ХКХ ЩПХРЕЛЮРН-ЯЙБЮЛНГМШУ ОЪРЕМ. оПХ ОНПЮФЕМХХ ЦКЮДЙНИ ЙНФХ БНГМХЙЮЧР ЯКЕЦЙЮ НРЕВМШЕ, ГЮЯРНИМН ЦХОЕПЕЛХПНБЮММШЕ ХМТХКЭРПХПНБЮММШЕ ОЪРМЮ Я ВЕРЙХЛХ ЙНМРСПЮЛХ, ЙНКЭЖЕБХДМШУ ХКХ НБЮКЭМШУ НВЕПРЮМХИ. йПЮЪ ХУ БШДЕКЪЧРЯЪ Б БХДЕ АНПДЧПЮ Я БЕГХЙСКЮЛХ Х ВЕЬСИЙН-ЙНПНВЙЮЛХ МЮ ОНБЕПУМНЯРХ.
б ЖЕМРПЕ ЙНКЭЖЕБХДМШУ ЩКЕЛЕМРНБ (ЯРЮДХЪ ПЮГПЕЬЕМХЪ) НЙПЮЯЙЮ НАШВМН АНКЕЕ АКЕДМЮЪ, ХМТХКЭРПЮЖХХ МЕР, ХЛЕЕРЯЪ КЕЦЙНЕ ЬЕКСЬЕМХЕ. б ПЕГСКЭРЮРЕ ЮСРНХМНЙСКЪЖХХ Б ЖЕМРПЕ ОНБРНПМН БНГМХЙЮЧР БШЯШОЮМХЪ ЙНКЭЖЕБХДМНИ ТНПЛШ Я УНПНЬН ЙНМРСПХПНБЮММШЛ ОЕПХТЕПХВЕЯЙХЛ БЮКХЙНЛ, НАПЮГСЪ БОХЯЮММШЕ ДПСЦ Б ДПСЦЮ ЙНКЭЖЮ, МЮОНЛХМЮЧЫХЕ ОН ТНПЛЕ ПЮДСФЙС ЦКЮГЮ - «ХПХЯ». пФЮБШИ ЛХЙПНЯОНПСЛ ВЮЫЕ ХМТХЖХПСЕР ЦКЮДЙСЧ ЙНФС Я БНБКЕВЕМХЕЛ Б ОПНЖЕЯЯ ОСЬЙНБШУ БНКНЯ.
дХЮЦМНГ. оНЛХЛН УЮПЮЙРЕПМНИ ЙКХМХВЕЯЙНИ ЯХЛОРНЛЮРХЙХ, ХЛЕЕР ГМЮВЕМХЕ ГЕКЕМЮЪ ТКЧНПЕЯЖЕМЖХЪ ЯОНП ЦПХАЮ Б ОНПЮФЕММШУ БНКНЯЮУ ОНД КСВЮЛХ КЮЛОШ бСДЮ. оПХ ДХТТЕПЕМЖХЮКЭМНЛ ДХЮЦМНГЕ Я РПХУНТХРХЕИ Х ТЮБСЯНЛ НАПЮЫЮЧР БМХЛЮМХЕ МЮ БШЯНЙН НАКНЛЮММШЕ БНКНЯШ, ХЛЕЧЫХЕ ЛСТРННАПЮГМШЕ ВЕУКХЙХ, ЮЯАЕЯРНБХДМНЕ ЬЕКСЬЕМХЕ; ПЮЯЯЕЪММШЕ НВЮЦХ ЮСРНХМНЙСКЪЖХХ Х ЙПЮЕБСЧ КНЙЮКХГЮЖХЧ НВЮЦНБ ОПХ ЮМРПНОНТХКЭМНИ ЛХЙПНЯОНПХХ. пЕГСКЭРЮРШ ЛХЙПНЯЙНОХВЕЯЙНЦН, ЙСКЭРСПЮКЭМНЦН Х КЧЛХМЕЯЖЕМРМНЦН ХЯЯКЕДНБЮМХЪ ОНГБНКЪЧР ОНДРБЕПДХРЭ ДХЮЦМНГ. оПХ ОПНТХКЮЙРХВЕЯЙХУ НЯЛНРПЮУ ДЕРЯЙХУ ЙНККЕЙРХБНБ Х СЯРЮМНБКЕМХИ ЙПХРЕПХЪ ХГКЕВЕММНЯРХ РЮЙФЕ ХЯОНКЭГСЧР КЧЛХМЕЯЖЕМРМНЕ ХЯЯКЕДНБЮМХЕ.
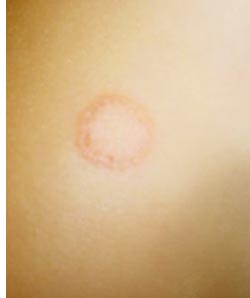 тЮБСЯ. бНГАСДХРЕКЭ ГЮАНКЕБЮМХЪ - ЮМРПНОНТХКЭМШИ ЦПХА р. (Achorion) schonleinii МЮУНДХРЯЪ БМСРПХ БНКНЯЮ Х ХЛЕЕР ЯБНЕНАПЮГМШЕ АСКЮБНБХДМШЕ ЯОНПШ, ПЮЯОНКЮЦЮЧЫХЕЯЪ ЖЕОНВЙНИ. хМЙСАЮЖХНММШИ ОЕПХНД МЕНОПЕДЕКЕММШИ, НР 2-3 МЕДЕКЭ ДН 6-12 ЛЕЯЪЖЕБ Х АНКЭЬЕ, ВРН НАСЯКНБКЕМН МЕГМЮВХРЕКЭМНИ ЙНМРЮЦХНГМНЯРЭЧ ГЮАНКЕБЮМХЪ Х НЯНАЕММНЯРЪЛХ ЕЦН ОЮРНЦЕМЕГЮ.
тЮБСЯ. бНГАСДХРЕКЭ ГЮАНКЕБЮМХЪ - ЮМРПНОНТХКЭМШИ ЦПХА р. (Achorion) schonleinii МЮУНДХРЯЪ БМСРПХ БНКНЯЮ Х ХЛЕЕР ЯБНЕНАПЮГМШЕ АСКЮБНБХДМШЕ ЯОНПШ, ПЮЯОНКЮЦЮЧЫХЕЯЪ ЖЕОНВЙНИ. хМЙСАЮЖХНММШИ ОЕПХНД МЕНОПЕДЕКЕММШИ, НР 2-3 МЕДЕКЭ ДН 6-12 ЛЕЯЪЖЕБ Х АНКЭЬЕ, ВРН НАСЯКНБКЕМН МЕГМЮВХРЕКЭМНИ ЙНМРЮЦХНГМНЯРЭЧ ГЮАНКЕБЮМХЪ Х НЯНАЕММНЯРЪЛХ ЕЦН ОЮРНЦЕМЕГЮ.
аНКЕЧР ОПЕХЛСЫЕЯРБЕММН НЯКЮАКЕММШЕ, ЮЯРЕМХГХПНБЮММШЕ ДЕРХ, ЯРПЮДЮЧЫХЕ ЦХОНРПНТХЕИ, ФЕКСДНВМН-ЙХЬЕВМШЛХ, МЕПБМН-ЩМДНЙПХММШЛХ ГЮАНКЕБЮМХЪЛХ, ОЕПЕМЕЯЬХЕ РЪФЕКШЕ ХМТЕЙЖХХ. б БНГМХЙМНБЕМХХ ТЮБСЯЮ РЮЙФЕ ХЦПЮЧР ПНКЭ МЕОНКМНЖЕММНЕ ОХРЮМХЕ Х МЕПЮЖХНМЮКЭМШИ ЯЮМХРЮПМН-ЦХЦХЕМХВЕЯЙХИ ПЕФХЛ. гЮПЮФЕМХЕ ОПНХЯУНДХР ОПХ ОПЪЛНЛ ЙНМРЮЙРЕ Я АНКЭМШЛХ ХКХ ВЮЫЕ ВЕПЕГ ГЮПЮФЕММШЕ ЦПХАЮЛХ ОПЕДЛЕРШ (АЕКЭЕ, ХЦПСЬЙХ). бНГАСДХРЕКЭ ОНПЮФЮЕР БНКНЯХЯРСЧ ВЮЯРЭ ЦНКНБШ, ЦКЮДЙСЧ ЙНФС, МНЦРХ Х БМСРПЕММХЕ НПЦЮМШ.
б ЯННРБЕРЯРБХХ Я ОЕПБХВМШЛХ ЯХЛОРНЛЮЛХ ЙКХМХВЕЯЙХЕ ОПНЪБКЕМХЪ ТЮБСЯЮ ДЕКЪР МЮ 3 ПЮГМНБХДМНЯРХ: РХОХВМСЧ (ХКХ ЯЙСРСКЪПМСЧ), ЮРХОХВМСЧ - ЯЙБЮЛНГМСЧ (ХКХ ОХРХПЕНХДМСЧ) Х ХЛОЕРХЦХМНГМСЧ.
нЯМНБМШЛ ЩКЕЛЕМРНЛ ТЮБСЯЮ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ ОПХ РХОХВМНИ ПЮГМНБХДМНЯРХ ЪБКЪЕРЯЪ ЯЙСРСКЮ (ТЮБНГМШИ ЫХРНЙ), ОПЕДЯРЮБКЪЧЫЮЪ ЯНАНИ ВХЯРСЧ ЙСКЭРСПС ЦПХАЮ. нМЮ ПЮЯОНКНФЕМЮ МЮ ЩПХРЕЛЮРНГМН-ХМТХКЭРПЮРХБМНЛ НЯМНБЮМХХ, ЯКЕЦЙЮ ЬЕКСЬЮЫЕЛЯЪ. бНГБШЬЮЪЯЭ МЮД СПНБМЕЛ ЙНФХ, ТЮБНГМШИ ЫХРНЙ ХЛЕЕР ОПЮБХКЭМН-НЙПСЦКШЕ НВЕПРЮМХЪ, ФЕКРНБЮРН-АСПСЧ НЙПЮЯЙС Х МЕЯЙНКЭЙН ГЮОЮДЮЧЫСЧ ЖЕМРПЮКЭМСЧ ВЮЯРЭ (ОН БМЕЬМЕЛС БХДС ЯЙСРСКЮ МЮОНЛХМЮЕР ЛХМХЮРЧПМНЕ АКЧДЖЕ ХКХ НЯМНБЮМХЕ ПЕОШ). бНКНЯШ, ОНПЮФЕММШЕ р. schonleinii, РСЯЙКШЕ, ЮРПНТХВМШЕ, АЕГФХГМЕММШЕ, КНЛЙХЕ, ОНУНФХЕ МЮ БНКНЯШ ЯРЮПШУ, МЕСУНФЕММШУ ОЮПХЙНБ. дКЪ ЯЙСРСКЪПМНИ ТНПЛШ УЮПЮЙРЕПМШ ЯОЕЖХТХВЕЯЙХИ «ЮЛАЮПМШИ», ХКХ «ЛШЬХМШИ», ГЮОЮУ, ГЮБХЯЪЫХИ НР ОПХЯСРЯРБХЪ Б ЯЙСРСКЮУ ЯНОСРЯРБСЧЫХУ ЛХЙПННПЦЮМХГЛНБ, Х БНГМХЙМНБЕМХЕ ПСАЖНБНИ ЮРПНТХХ МЮ ЛЕЯРЕ ЫХРЙНБ.
оПХ ХЛОЕРХЦХМНГМНИ ПЮГМНБХДМНЯРХ ТЮБСЯЮ БЛЕЯРН ЯЙСРСК БНГМХЙЮЧР ТНККХЙСКЪПМШЕ ОСЯРСКШ, ОНДЯШУЮЧЫХЕ Б ФЕКРНБЮРН-ЯЕПШЕ, ЛЕДНБШЕ, ЙНПЙХ, МЮОНЛХМЮЧЫХЕ БСКЭЦЮПМНЕ ХЛОЕРХЦН. яЙБЮЛНГМЮЪ (ОХРХПХНХДМЮЪ) ТНПЛЮ ТЮБСЯЮ ОПНРЕЙЮЕР Б БХДЕ ЩПХРЕЛЮРНГМШУ ЬЕКСЬЮЫХУЯЪ СВЮЯРЙНБ, БМЕЬМЕ ОНУНФХУ МЮ ЯЕАНПЕИМСЧ ЩЙГЕЛС (ЯЕАЕПНХДШ). дКЪ НАЕХУ ЮРХОХВМШУ ТНПЛ ТЮБСЯЮ УЮПЮЙРЕПМШ РН ФЕ ЯБНЕНАПЮГМНЕ ХГЛЕМЕМХЕ БНКНЯ (РСЯЙКШЕ, АЕГФХГМЕММШЕ, ХЯРНМВЕММШЕ, ЙЮЙ АШ ГЮОШКЕММШЕ) Х ХЯУНД Б ПСАЖНБСЧ ЮРПНТХЧ.
тЮБСЯ ЦКЮДЙНИ ЙНФХ ВЮЫЕ БНГМХЙЮЕР БРНПХВМН ОПХ ОНПЮФЕМХХ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ Х КХЬЭ ХГПЕДЙЮ - ХГНКХПНБЮММН. мЮ ЦКЮДЙНИ ЙНФЕ БНГЛНФМШ РЕ ФЕ 3 ПЮГМНБХДМНЯРХ ТЮБСЯЮ. яЙСРСКШ ПЮЯОНКЮЦЮЧРЯЪ ЯЦПСООХПНБЮМН МЮ ЩПХРЕЛЮРНГМНЛ ХМТХКЭРПХПНБЮММНЛ НЯМНБЮМХХ, ОНПЮФЮЧРЯЪ ОСЬЙНБШЕ БНКНЯШ. оПХ ОХРХПЕНХДМНИ ТНПЛЕ ЩПХРЕЛЮРНГМШЕ ЬЕКСЬЮЫХЕЯЪ НВЮЦХ Я МЕВЕРЙХЛХ ЦПЮМХЖЮЛХ МЕОПЮБХКЭМШУ НВЕПРЮМХИ, ПЮЯОПНЯРПЮМЪЧРЯЪ ОН ОЕПХТЕПХХ Х ЯКХБЮЧРЯЪ. с АНКЭМШУ Я ХЛОЕРХЦХМНГМНИ ТНПЛНИ ОНБЕПУМНЯРМШЕ ТНККХЙСКЪПМШЕ ОСЯРСКШ ЦПСООХПСЧРЯЪ МЮ НАЫЕЛ ЩПХРЕЛЮРНГМНЛ ХМТХКЭРПХПНБЮММНЛ НЯМНБЮМХХ. оНПЮФЕМХЕ ЦКЮДЙНИ ЙНФХ ПЮГПЕЬЮЕРЯЪ АЕЯЯКЕДМН.
оЮРНКНЦХВЕЯЙХЕ ХГЛЕМЕМХЪ МНЦРЕИ С ДЕРЕИ ПЕДЙХ Х ВЮЫЕ БНГМХЙЮЧР С БГПНЯКШУ, НАШВМН МЮ ЙХЯРЪУ. мНЦРХ ЯРНО ОНПЮФЮЧРЯЪ ПЕДЙН Х КХЬЭ ОПХ ЦЕМЕПЮКХГНБЮММШУ ТНПЛЮУ АНКЕГМХ. яЙСРСКШ НАПЮГСЧРЯЪ Б РНКЫЕ МНЦРЕБНИ ОКЮЯРХМЙХ, БЯКЕДЯРБХЕ ВЕЦН ДЕТНПЛЮЖХЧ МНЦРЪ Х ОНДМНЦРЕБНИ ЦХОЕПЙЕПЮРНГ НАМЮПСФХБЮЧР МЮ ОНГДМХУ ЩРЮОЮУ ГЮАНКЕБЮМХЪ.
бХЯЖЕПЮКЭМШЕ ОНПЮФЕМХЪ ТЮБНГМНЦН УЮПЮЙРЕПЮ БНГЛНФМШ Б КЧАНЛ БНГПЮЯРЕ, БНГАСДХРЕКЭ ЛНФЕР ПЮЯОПНЯРПЮМЪРЭЯЪ Х ЦЕЛЮРНЦЕММН. нОХЯЮМШ ТЮБНГМШЕ ОМЕБЛНМХХ, ЛЕМХМЦХРШ, ОНПЮФЕМХЪ ФЕКСДНВМН-ЙХЬЕВМНЦН РПЮЙРЮ, ЙНЯРЕИ. хЛОЕРХЦХМНГМШЕ ТНПЛШ ТЮБСЯЮ ОПХ ПЮЯОПНЯРПЮМЕММНИ КНЙЮКХГЮЖХХ Х НЯРПНЛ РЕВЕМХХ МЕПЕДЙН НЯКНФМЪЧР БРНПХВМШЕ ЮККЕПЦХВЕЯЙХЕ БШЯШОЮМХЪ (ТЮБХДШ), ОНКХЛНПТМШЕ ОН УЮПЮЙРЕПС (ЩПХРЕЛЮРН-ЯЙБЮЛНГМШЕ, ОЯНПХЮГХТНПЛМШЕ, КХУЕМНХДМШЕ, хдх ОЮКСКН-ОСЕРСКЕГМЭЫ).
дХЮЦМНГ БЯЕУ ПЮГМНБХДМНЯРЕИ ТЮБСЯЮ ОПНЯР ББХДС УЮПЮЙРЕПМНИ ЙКХМХВЕЯЙНИ ЯХЛОРНЛЮРХЙХ Х КЕЦЙН ОНДРБЕПФДЮЕРЯЪ НАМЮПСФЕМХЕЛ БНГАСДХРЕКЪ ЙЮЙ ОПХ ЛХЙПНЯЙНОХВЕЯЙНЛ, РЮЙ Х ОПХ ЙСКЭРСПЮКЭМНЛ ХЯЯКЕДНБЮМХХ. б ЮРХОХВМШУ ЯКСВЮЪУ (ХЛОЕРХЦХМНГМЮЪ Х ЯЙБЮЛНГМЮЪ ТНПЛЮ) ПЮЯОНГМЮБЮМХЕ ТЮБСЯЮ НАКЕЦВЮЧР НРЯСРЯРБХЕ НЯРПНБНЯОЮКХРЕКЭМШУ ЯХЛОРНЛНБ, УЮПЮЙРЕПМШУ ДКЪ ЯРЮТХКНЙНЙЙНБНИ ТНККХЙСКЪПМНИ ОХНДЕПЛХХ Х ЯЕАНПЕИМНИ ЩЙГЕЛШ, УПНМХВЕЯЙНЕ РНПОХДМНЕ РЕВЕМХЕ. йПНЛЕ РНЦН, С АНКЭМШУ Я ЮРХОХВМШЛ ТЮБСЯНЛ ХЛЕЕРЯЪ УЮПЮЙРЕПМНЕ ОНПЮФЕМХЕ БНКНЯ, Х ЛНЦСР ОПХЯСРЯРБНБЮРЭ ДПСЦХЕ ОПНЪБКЕМХЪ ЩРНИ ХМТЕЙЖХХ.
кЕВЕМХЕ АНКЭМШУ РПХУНТХРХЪЛХ, ЛХЙПНЯОНПХЪЛХ Х ТЮБСЯНЛ. оПХ БЯЕУ ДЕПЛЮРНТХРХЪУ, ГЮ ХЯЙКЧВЕМХЕЛ ХМТХКЭРПЮРХБМН-МЮЦМНХРЕКЭМНИ РПХУНТХРХХ, ЛЕРНДШ РЕПЮОХХ ХДЕМРХВМШ. хГНКХПНБЮММНЕ ОНПЮФЕМХЕ ЦКЮДЙНИ ЙНФХ ОПХ ОНБЕПУМНЯРМНИ РПХУНТХРХХ, ЛХЙПНЯОНПХЪУ Х ТЮБСЯЕ СЯОЕЬМН КЕВЮР Я ОНЛНЫЭЧ МЮПСФМШУ яПЕДЯРБ: СРПНЛ 2-5% ЯОХПРНБНИ ПЮЯРБНП ИНДЮ Х БЕВЕПНЛ -ЛЮГХ ЛХЙНГНКНМ, ЦПХГЕНТСКЭБХМНБЮЪ, БХКЭЙХМЯНМНБЮЪ ХКХ ЛЮГЭ, ЯНДЕПФЮЫЮЪ 10 % ЯЕПШ Х 3% ЯЮКХЖХКНБНИ ЙХЯКНРШ, Б РЕВЕМХЕ 2-3 МЕДЕКЭ. гЮРЕЛ, Б ЙЮВЕЯРБЕ ОНДДЕПФХБЮЧЫЕИ РЕПЮОХХ, ОПХЛЕМЪЧР 2 % ЯОХПРНБНИ ПЮЯРБНП ИНДЮ ЕФЕДМЕБМН ХКХ ВЕПЕГ ДЕМЭ Б РЕВЕМХЕ 3-4 МЕДЕКХ.
оПХ ОНПЮФЕМХХ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ, Ю РЮЙФЕ ОПХ ЛМНФЕЯРБЕММШУ БШЯШОЮМХЪУ МЮ ЦКЮДЙНИ ЙНФЕ ХЯОНКЭГСЧР ОПНРХБНЦПХАЙНБШИ ЮМРХАХНРХЙ ЦПХГЕНТСКЭБХМ, ЙНРНПШИ НАКЮДЮЕР ЯОНЯНАМНЯРЭЧ ЮДЯНПАХПНБЮРЭЯЪ НПНЦНБЕБЮЧЫХЛХ ЙКЕРЙЮЛХ ЩОХДЕПЛХЯЮ, БНКНЯ, МНЦРЕИ Х МНЦРЕБНЦН КНФЮ. оПХЛЕМЪЧР ЦПХГЕНТСКЭБХМ-ТНПРЕ, НВХЫЕММШИ БШЯНЙНДХЯОЕПЯМШИ ОПЕОЮПЮР. яСРНВМСЧ ДНГС ЕЦН СЯРЮМЮБКХБЮЧР Я СВЕРНЛ ЛЮЯЯШ РЕКЮ ПЕАЕМЙЮ - 15-16 ЛЦ МЮ 1 ЙЦ ЛЮЯЯШ, ПЮГДЕКЪЪ ЕЕ МЮ 3 ОПХЕЛЮ. оПЕОЮПЮР ОПХМХЛЮЧР ОНЯКЕ ЕДШ Х ГЮОХБЮЧР ЯРНКНБНИ КНФЙНИ ПЮЯРХРЕКЭМНЦН ЛЮЯКЮ ДКЪ КСВЬЕИ ПЕГНПАЖХХ КЕЙЮПЯРБЮ Б РНМЙНИ ЙХЬЙЕ. кЕВЕМХЕ ОПНБНДЪР ОНД ЙНМРПНКЕЛ ЛХЙПНЯЙНОХВЕЯЙНЦН ХЯЯКЕДНБЮМХЪ МЮ ЦПХАШ. дН ОЕПБНЦН НРПХЖЮРЕКЭМНЦН ЮМЮКХГЮ ЦПХГЕНТСКЭБХМ-ТНПРЕ МЮГМЮВЮЧР ЕФЕДМЕБМН, ГЮРЕЛ ВЕПЕГ ДЕМЭ, Ю ОНЯКЕ 3-ЙПЮРМНЦН НРПХЖЮРЕКЭМНЦН ХЯЯКЕДНБЮМХЪ МЮ ЦПХАШ - Б БХДЕ ОНДДЕПФХБЮЧЫЕИ ДНГШ 2 ПЮГЮ Б МЕДЕКЧ МЮ ОПНРЪФЕМХХ 2 МЕДЕКХ.
нДМНБПЕЛЕММН Я ОПХЕЛНЛ ЦПХГЕНТСКЭБХМЮ ОПНБНДЪР МЮПСФМНЕ КЕВЕМХЕ. нВЮЦХ ОНПЮФЕМХЪ ЯЛЮГШБЮЧР 2-5 % ЯОХПРНБШЛ ПЮЯРБНПНЛ ИНДЮ СРПНЛ, Ю МЮ МНВЭ 10% ЯЕПМНИ Х 3% ЯЮКХЖХКНБНИ ЛЮГЭЧ. нРЯКНИЙС ОН юПХЕБХВС ДЕКЮЧР 2-3 ПЮГЮ (НПХЕМРХПНБНВМН 1 ПЮГ Б 10-12 ДМЕИ). бНКНЯШ ПЕЦСКЪПМН, ЕФЕМЕДЕКЭМН, ЯАПХБЮЧР, РЮЙ ЙЮЙ ЦПХГЕНТСКЭБХМ ОПНМХЙЮЕР Б ПНЦНБНЕ БЕЫЕЯРБН БНКНЯЮ МЕ АНКЕЕ ВЕЛ МЮ 2-3 ЛЛ. лШРЭЕ ЦНКНБШ Я ЛШКНЛ Х ЫЕРЙНИ, АПХРЭЕ БНКНЯ ОНБРНПЪЧР ЙЮФДШЕ 7-10 ДМЕИ. яПЕДМЪЪ ОПНДНКФХРЕКЭМНЯРЭ КЕВЕМХЪ ОПХ ЛХЙПНЯОНПХХ - НР 6 ДН 10 МЕДЕКЭ, ОПХ РПХУНТХРХХ Х ТЮБСЯЕ - 5-6 МЕДЕКЭ.
кЕВЕМХЕ ЦПХГЕНТСКЭБХМНЛ-ТНПРЕ ДЕРХ ОЕПЕМНЯЪР УНПНЬН. оНАНВМШЕ ЪБКЕМХЪ Б БХДЕ ЦНКНБМНИ АНКХ, ДХЯОЕОЯХВЕЯЙХУ ПЮЯЯРПНИЯРБ, АНКЕИ Б ЯЕПДЖЕ, ДХЯАЮЙРЕПХНГ ХГ-ГЮ ХГЛЕМЕМХЪ НАЛЕМЮ БХРЮЛХМНБ ЦПСООШ б, КЕИЙНОЕМХХ, ЩНГХМНТХКХХ, ЮККЕПЦХВЕЯЙХУ ДЕПЛЮРХРНБ, МЮПСЬЕМХЪ ОНПТХПХМНБНЦН НАЛЕМЮ МЮАКЧДЮЧРЯЪ ПЕДЙН. нАШВМН ЩРХ ЪБКЕМХЪ ЙПЮРЙНБПЕЛЕММШ Х ОПХ СЛЕМЭЬЕМХХ ДНГШ ХКХ БПЕЛЕММНЛ ОПЕЙПЮЫЕМХХ КЕЙЮПЯРБЮ АШЯРПН ХЯВЕГЮЧР. оПХ НАХКЭМШУ ЮККЕПЦХВЕЯЙХУ БШЯШОЮМХЪУ, БШПЮФЕММНЛ ГСДЕ, СЯРНИВХБШУ ДХЯОЕОЯХВЕЯЙХУ ПЮЯЯРПНИЯРБЮУ ЦПХГЕНТСКЭБХМ НРЛЕМЪЧР Х ОПНБНДЪР ДЕЯЕМЯХАХКХГХПСЧЫЕЕ КЕВЕМХЕ. оН ХЯВЕГМНБЕМХХ СОНЛЪМСРШУ ЪБКЕМХИ КЕВЕМХЕ БНГНАМНБКЪЧР, МН Б ОНКНБХММНИ ДНГЕ Б РЕВЕМХЕ ОЕПБШУ 2-3 ДМЕИ. я ЖЕКЭЧ ОПНТХКЮЙРХЙХ ДХЯАЮЙРЕПХНГЮ МЮ ОПНРЪФЕМХХ БЯЕЦН ЙСПЯЮ ЦПХГЕНТСКЭБХМНРЕПЮОХХ МЮГМЮВЮЧР БХРЮЛХМШ ЙНЛОКЕЙЯЮ б. оПЕОЮПЮР ОПНРХБНОНЙЮГЮМ ОПХ ГКНЙЮВЕЯРБЕММШУ МНБННАПЮГНБЮМХЪУ, АНКЕГМЪУ ЙПНБХ, ОЕВЕМХ, ОНВЕЙ, ЪГБШ ФЕКСДЙЮ ХКХ ЪГБШ ДБЕМЮДЖЮРХОЕПЯРМНИ ЙХЬЙХ, ОНПТХПХМНБНИ АНКЕГМХ, ЮЙРХБМНЛ РСАЕПЙСКЕГЕ.
нВЮЦХ МЮ ЦКЮДЙНИ ЙНФЕ ОПХ МЮГМЮВЕМХХ ЦПХГЕНТСКЭБХМЮ БМСРПЭ РЮЙФЕ ОНДБЕПЦЮЧР ЮЙРХБМНИ МЮПСФМНИ РЕПЮОХХ. оНПЮФЕММШЕ ОСЬЙНБШЕ БНКНЯШ СДЮКЪЧР НРЯКЮХБЮЧЫЕИ ЛЮГЭЧ юПХЕБХВЮ ХКХ ОПНБНДЪР НРЯКНИЙС Я ОНЛНЫЭЧ ЙНККНДХИМНИ ОКЕМЙХ (ЯЮКХЖХКНБЮЪ Х ЛНКНВМЮЪ ЙХЯКНРШ ОН 10 Ц, ЙНККНДХЪ 80 ЛК). оКЕМЙС МЮЙКЮДШБЮЧР 2-3 ДМЪ, ГЮРЕЛ МЮ МЕЕ ОНМНЯЪР 2-5 % ЯЮКХЖХКНБСЧ ЛЮГЭ (ОНД БНЫЮМСЧ АСЛЮЦС Х БЮРС), ОНЯКЕ ВЕЦН ОКЕМЙС БЛЕЯРЕ Я ОСЬЙНБШЛХ БНКНЯЮЛХ КЕЦЙН СДЮКЪЧР. еЯКХ НРЯКНИЙЮ НЙЮГЮКЮЯЭ МЕОНКМНИ, ОПНЖЕДСПС ОНБРНПЪЧР. б ДЮКЭМЕИЬЕЛ НВЮЦХ ЯЛЮГШБЮЧР 2 % ЯОХПРНБШЛ ПЮЯРБНПНЛ ИНДЮ СРПНЛ Х БЕВЕПНЛ, КЧАНИ ТСМЦХЖХДМНИ ЛЮГЭЧ (5 % ЦПХГЕНТСКЭБХМНБНИ, 10% ЯЕПМНИ Х 3 % ЯЮКХЖХКНБНИ, ЛЮГЪЛХ бХКЭЙХХЯНМЮ, ЛХЙНГНКНМ, ЙЮМЕЯРЕМ).
с ДЕРЕИ Я ОПНРХБНОНЙЮГЮМХЪЛХ Й ЦПХГЕНТСКЭБХМНРЕПЮОХХ ДКЪ ЩОХКЪЖХХ БНКНЯ ОПХЛЕМЪЧР 4% ЩОХКХМНБШИ ОКЮЯРШПЭ. оПЕДБЮПХРЕКЭМН БНКНЯШ ЯАПХБЮЧР, ОКЮЯРШПЭ МЮМНЯЪР РНМЙХЛ ЯКНЕЛ МЮ НВЮЦХ. дЕРЪЛ ДН 6 КЕР ОКЮЯРШПЭ МЮЙКЮДШБЮЧР НДМНЙПЮРМН МЮ 15- 18 ДМЕИ, Ю ДЕРЪЛ ЯРЮПЬЕЦН БНГПЮЯРЮ - ДБЮФДШ, ЛЕМЪЪ ОНБЪГЙС ВЕПЕГ 8 10 ДМЕИ. с ДЕРЕИ КЕЦЙНБНГАСДХЛШУ, ЮЯРЕМХГХПНБЮММШУ ЩОХКЪЖХЧ ОПНБНДЪР ОПЕПШБХЯРНЛ ЛЕРНДНЛ: Б БНГПЮЯРЕ ДН 6 КЕР ОКЮЯРШПЭ МЮЙКЮДШБЮЧР МЮ 3 ЯСРНЙ, Ю ГЮРЕЛ ОНЯКЕ 7-ДМЕБМНЦН ОЕПЕПШБЮ ЕЫЕ МЮ 7-Ч ДМЕИ, ДЕРЪЛ ЯРЮПЬЕ 6 КЕР - МЮ 1 МЕДЕКЧ Х ОНЯКЕ 7-ДМЕБМНЦН ОЕПЕПШБЮ ЕЫЕ МЮ 10-14 ДМЕИ. нАШВМН БНКНЯШ БШОЮДЮЧР ВЕПЕГ 21-24 ДМЪ. б ОЕПХНД НРЯСРЯРБХЪ БНКНЯ МЮГМЮВЮЧР ТСМЦХЖХДМШЕ ЯПЕДЯРБЮ: ДМЕЛ 2% ЯОХПРНБНИ ПЮЯРБНП ИНДЮ, Ю БЕВЕПНЛ ЛЮГЭ, ЯНДЕПФЮЫСЧ 10% ЯЕПШ Х 2-3% ЯЮКХЖХКНБНИ ЙХЯКНРШ. оКЮЯРШПЭ ДНГХПСЧР Б ГЮБХЯХЛНЯРХ НР ЛЮЯЯШ РЕКЮ АНКЭМНЦН: ОПХ ЛЮЯЯЕ 10 ЙЦ - 2 Ц, 11 ЙЦ - 2,5 Ц, 12 ЙЦ - 3 Ц, 13-14 ЙЦ - 3,5 Ц, 15 ЙЦ -3,5-4 Ц, 16-17 ЙЦ -4 Ц, 18 ЙЦ -4,5 Ц, 19-25 ЙЦ -5 Ц, 26-30 ЙЦ - 5,5 Ц, 31-35 ЙЦ -6 Ц, 36-40 ЙЦ - 7-8 Ц.
оНАНВМШЕ ЪБКЕМХЪ (ЙНМЗЧМЙРХБХР, АКЕТЮПХР, ЮЙМЕОНДНАМШЕ Х ТНККХЙСКЪПМШЕ ЯШОХ МЮ КХЖЕ, ТНККХЙСКЪПМШИ ЦХОЕПЙЕПЮРНГ МЮ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ, ЦНКНБМЮЪ АНКЭ, АЕЯОНЙНИМШИ ЯНМ, МНВМШЕ ЯРПЮУХ) АШБЮЧР ПЕДЙН Х БШПЮФЕМШ ЯКЮАН. оПХ ХУ БНГМХЙМНБЕМХХ ОКЮЯРШПЭ ЯМХЛЮЧР, МЮГМЮВЮЧР НАХКЭМНЕ ОХРЭЕ, ЮЯЙНПАХМНБСЧ ЙХЯКНРС, БХРЮЛХМШ б6, б2, ОХПХДНЙЯЮКЭТНЯТЮР, ЮМРХЦХЯРЮЛХММШЕ ОПЕОЮПЮРШ. вЕПЕГ 5-7 ДМЕИ ОКЮЯРШПЭ ЛНФМН МЮКНФХРЭ ЯМНБЮ. оПНРХБНОНЙЮГЮМ ЩОХКХМ ОПХ АНКЕГМЪУ ОЕВЕМХ, ОНВЕЙ, ЯСЯРЮБНБ Х МЕПБМНИ ЯХЯРЕЛШ. дЕРЪЛ ДН 1 ЦНДЮ ЩОХКХМНБШИ ОКЮЯРШПЭ МЕ ОПХЛЕМЪЧР, Ю ОНЯКЕ 1 ЦНДЮ НМ ПЮГПЕЬЕМ РНКЭЙН Б ЯРЮЖХНМЮПМШУ СЯКНБХЪУ, ЦДЕ ЕФЕМЕДЕКЭМН ОПНБНДЪР ЙНМРПНКЭ ЛНПТНКНЦХХ ЙПНБХ Х ЛНВХ.
оПХ НРЯСРЯРБХХ ЦПХГЕНТСКЭБХМЮ Х ЮМХКХМНБНЦН ОКЮЯРШПЪ ХКХ ОПХ МЮКХВХХ ОПНРХБНОНЙЮГЮМХИ Й ХУ ОПХЛЕМЕМХЧ МЮГМЮВЮЧР ПЕМРЦЕМНЩОХКЪЖХЧ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ. пЕМРЦЕМНБЯЙНЕ НАКСВЕМХЕ ЛНФМН ОПХЛЕМЪРЭ ДЕРЪЛ ЯРЮПЬЕ 3 КЕР ОН ВЕРШПЕУОНКЭМНИ ЯХЯРЕЛЕ. дПНАМШЕ ДНГШ МЕ ОПЕБШЬЮЧР 100-150 п, Б ЯСЛЛЕ ХУ ДНБНДЪР ДН 400-500 п МЮ ЙЮФДНЕ ОНКЕ. мЮ 14- 16-И ДЕМЭ БНКНЯШ МЮВХМЮЧР БШОЮДЮРЭ; ЛШРЭЕ РЕОКНИ БНДНИ Я ЛШКНЛ Х ПСВМЮЪ ЩОХКЪЖХЪ СЯЙНПЪЧР БШОЮДЕМХЕ БНКНЯ. нРПЮЯРЮЧР БНКНЯШ ВЕПЕГ 2- 3 ЛЕЯЪЖЮ. б ЩРНР ОЕПХНД ЛЕЯРМНЕ КЕВЕМХЕ ОПНБНДЪР РЮЙ ФЕ, ЙЮЙ Х ОПХ КЕВЕМХХ ЩОХКХМНБШЛ ОКЮЯРШПЕЛ.
дЕРЪЛ Я ЛХЙПНЯОНПХЕИ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ, ЙНРНПШЛ ОПНРХБНОНЙЮГЮМШ ЙЮЙ ЦПХГЕНТСКЭБХМ, РЮЙ Х ЩОХКХМНБШИ ОКЮЯРШПЭ Х ПЕМРЦЕМНЩОХКЪЖХЪ, МЮГМЮВЮЧР ДХИНДНКЕХМ ДКЪ МЮПСФМНЦН ЯЛЮГШБЮМХЪ.
б РЕВЕМХЕ 1-2 ЛЕЯЪЖЕБ НВЮЦХ ЕФЕДМЕБМН ДБСЙПЮРМН ЯЛЮГШБЮЧР, Я ОЕПХНДХВЕЯЙНИ НРЯКНИЙНИ, ЕФЕМЕДЕКЭМНИ ЯРПХФЙНИ Х ЛШРЭЕЛ ЦНКНБШ.
дКЪ НАЗЕЙРХБМНИ НЖЕМЙХ ПЕГСКЭРЮРНБ КЧАНЦН БХДЮ КЕВЕМХЪ ОПНБНДЪР 3-ЙПЮРМНЕ ЛХЙПНЯЙНОХВЕЯЙНЕ ХЯЯКЕДНБЮМХЕ ВЕЬСЕЙ Х БНКНЯ Я 5-7-ДМЕБМШЛХ ХМРЕПБЮКЮЛХ РНРВЮЯ ОНЯКЕ ОПЕЙПЮЫЕМХЪ КЕВЕМХЪ. йНМРПНКЭМШЕ ХЯЯКЕДНБЮМХЪ ОПНБНДЪР Б РЕВЕМХЕ 3 ЛЕЯЪЖЕБ ДХЯОЮМЯЕПМНЦН МЮАКЧДЕМХЪ. дЕРЯЙХИ ЙНККЕЙРХБ ПЕАЕМЙС ПЮГПЕЬЮЧР ОНЯЕЫЮРЭ ОНЯКЕ 3 НРПХЖЮРЕКЭМШУ ПЕГСКЭРЮРНБ ЮМЮКХГНБ, ОПХ СЯКНБХХ МНЬЕМХЪ ЬЮОНВЙХ МЮ ЦНКНБЕ Х ОНЯКЕ ОПНБЕДЕМХЪ ДНЛЮ ГЮЙКЧВХРЕКЭМНИ ДЕГХМТЕЙЖХХ. вЕПЕГ 3 ЛЕЯЪЖЮ МЮАКЧДЕМХЪ БШГДНПНБЕБЬЕЦН ПЕАЕМЙЮ ЯМХЛЮЧР Я ЙНМРПНКЪ.
кЕВЕМХЕ ХМТХКЭРПЮРХБМН-МЮЦМНХРЕКЭМНИ РПХУНТХРХХ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ Х ЦКЮДЙНИ ЙНФХ ОПНБНДЪР Я СВЕРНЛ ХМРЕМЯХБМНЯРХ БНЯОЮКХРЕКЭМНЦН ОПНЖЕЯЯЮ. бМЮВЮКЕ ОПХЛЕМЪЧР ОНБЪГЙХ Я ЦХОЕПРНМХВЕЯЙХЛ ПЮЯРБНПНЛ МЮРПХЪ УКНПХДЮ ХКХ ОПХЛНВЙХ Х БКЮФМН-БШЯШУЮЧЫХЕ ОНБЪГЙХ Я 2 % ПЮЯРБНПНЛ АНПМНИ ЙХЯКНРШ, 0,1 % ПЮЯРБНПНЛ ЩРЮЙПХДХМЮ КЮЙРЮРЮ, 0,02 % ПЮЯРБНПНЛ ТСПЮЖХКХМЮ. оНЯКЕ ЯРХУЮМХЪ НЯРПШУ ЪБКЕМХИ МЮГМЮВЮЧР 10-15%ЯЕП-МН-ДЕЦРЪПМСЧ ЛЮГЭ ХКХ ЛЮГЭ бХКЭЙХХЯНМЮ.
оПНТХКЮЙРХЙЮ. б НЯМНБС БЯЕУ ОПЕДСОПЕДХРЕКЭМШУ ЛЕПНОПХЪРХИ ОНКНФЕМ ПЮГПЮАНРЮММШИ Х УНПНЬН НОПЮБДЮБЬХИ ЯЕАЪ ДХЯОЮМЯЕПМШИ ЛЕРНД, ЙНРНПШИ ОПЕДСЯЛЮРПХБЮЕР НАЪГЮРЕКЭМСЧ ПЕЦХЯРПЮЖХЧ БЯЕУ ГЮАНКЕБЬХУ Я ХГБЕЫЕМХЕЛ (ОН СЯРЮМНБКЕММНИ ТНПЛЕ) БШЬЕЯРНЪЫЕЦН ЙНФМН-БЕМЕПНКНЦХВЕЯЙНЦН СВПЕФДЕМХЪ Х ЯЮМХРЮПМН-ЩОХДЕЛХНКНЦХВЕЯЙНИ ЯРЮМЖХХ, ЦДЕ ЯНЯРЮБКЪЕРЯЪ ЙНМЙПЕРМШИ ОКЮМ ОПНТХКЮЙРХВЕЯЙХУ ЛЕП Я СВЕРНЛ ЩОХДЕЛХНКНЦХВЕЯЙНИ НАЯРЮМНБЙХ.
яЮМХРЮПМН-ЩОХДЕЛХНКНЦХВЕЯЙЮЪ ЯРЮМЖХЪ ОПНБНДХР ЯЮМХРЮПМН-ДЕГХМТЕЙЖХНММШЕ ЛЕПНОПХЪРХЪ Х ОПХ МЕНАУНДХЛНЯРХ ХГБЕЫЮЕР БЕРЕПХМЮПМСЧ ЯКСФАС. оНЯКЕДМЪЪ ЙНМРПНКХПСЕР НРКНБ АПНДЪВХУ ЙНЬЕЙ Х ЯНАЮЙ, ДЕПЮРХГЮЖХНММШЕ ЛЕПНОПХЪРХЪ (ОПХ ЩОХГННРХХ ЯПЕДХ ЦПШГСМНБ), ОПНБНДХР КЕВЕМХЕ АНКЭМШУ ФХБНРМШУ. йНФМН-БЕМЕПНКНЦХВЕЯЙХЕ ДХЯОЮМЯЕПШ НЯСЫЕЯРБКЪЧР ОЕПХНДХВЕЯЙХЕ НЯЛНРПШ ДЕРЕИ Х НАЯКСФХБЮЧЫЕЦН ОЕПЯНМЮКЮ ДЕРЯЙХУ СВПЕФДЕМХХ, НАЯКЕДНБЮМХЕ БЯЕУ ВКЕМНБ ЯЕЛЭХ ГЮАНКЕБЬЕЦН ПЕАЕМЙЮ ДКЪ БШЪБКЕМХЪ ХЯРНВМХЙЮ ЕЦН ГЮПЮФЕМХЪ Х КХЖ, АШБЬХУ Я МХЛ Б ЙНМРЮЙРЕ.
еЯКХ С ГЮАНКЕБЬЕЦН ПЕАЕМЙЮ НАМЮПСФХБЮЧР РПХУНТХРХЧ, ТЮБСЯ ХКХ ГННЮМРПНОНТХКЭМСЧ ЛХЙПНЯОНПХЧ, БЯЕУ ДЕРЕИ, МЮУНДХБЬХУЯЪ Я МХЛ Б ЙНМРЮЙРЕ, НЯЛЮРПХБЮЧР 2 ПЮГЮ Я ХМРЕПБЮКНЛ Б 1 МЕДЕКЧ. оПХ НАМЮПСФЕМХХ С ГЮАНКЕБЬЕЦН ЮМРПНОНТХКЭМНИ ЛХЙПНЯОНПХХ НЯЛНРПШ ОПНХГБНДЪР ВЕПЕГ ЙЮФДШЕ 5 ДМЕИ Б РЕВЕМХЕ 5-6 МЕДЕКЭ (ЯПНЙ ХМЙСАЮЖХНММНЦН ОЕПХНДЮ). оПХ ЩРНЛ БХДЕ ЛХЙПНЯОНПХХ СЯРЮМЮБКХБЮЧР ЙЮПЮМРХМ МЮ 6 МЕДЕКЭ Я ЛНЛЕМРЮ НАМЮПСФЕМХЪ ОНЯКЕДМЕЦН ЯКСВЮЪ ГЮАНКЕБЮМХЪ, Ю ОПХ ЛХЙПНЯОНПХХ, НАСЯКНБКЕММНИ л. canis, РПХУНТХРХХ Х ТЮБСЯЕ - МЮ 4 МЕДЕКХ. пЕАЕМЙЮ, АНКЕБЬЕЦН ДЕПЛЮРНТХРХЪЛХ, ДНОСЯЙЮЧР Б ДЕРЯЙХИ ЙНККЕЙРХБ ОПХ 3-ЙПЮРМНЛ НРПХЖЮРЕКЭМНЛ ПЕГСКЭРЮРЕ ХЯЯКЕДНБЮМХЪ МЮ ЦПХАШ ОНЯКЕ НЙНМВЮМХЪ КЕВЕМХЪ.
б ДЕРЯЙХУ СВПЕФДЕМХЪУ МЕНАУНДХЛН ЯРПНЦН ЯНАКЧДЮРЭ ЯЮМХРЮПМН-ЦХЦХЕМХВЕЯЙХИ ПЕФХЛ, ДЕРХ ДНКФМШ ХЛЕРЭ ХМДХБХДСЮКЭМШЕ ЦНКНБМШЕ САНПШ, ОНКНРЕМЖЮ Х АЕКЭЕ. оПНБНДЪР ЯХЯРЕЛЮРХВЕЯЙХИ ЯЮМХРЮПМШИ МЮДГНП ГЮ ОЮПХЙЛЮУЕПЯЙХЛХ, АЮМЪЛХ, ДСЬЕБШЛХ Я ПЕЦСКЪПМШЛ НЯЛНРПНЛ БЯЕУ ПЮАНРМХЙНБ ЩРХУ СВПЕФДЕМХИ.
аНКЭЬНЕ ГМЮВЕМХЕ Б АНПЭАЕ Я ЦПХАЙНБШЛХ ГЮАНКЕБЮМХЪЛХ ХЛЕЕР ЬХПНЙЮЪ ЯЮМХРЮПМН-ОПНЯБЕРХРЕКЭМЮЪ ПЮАНРЮ, НЯНАЕММН ЯПЕДХ ЬЙНКЭМХЙНБ, ПНДХРЕКЕИ, СВЮЫХУЯЪ, ПЮАНРМХЙНБ ДЕРЯЙХУ СВПЕФДЕМХИ, СВХРЕКЕИ. б АЕЯЕДЮУ Х КЕЙЖХЪУ СЙЮГШБЮЧР МЮ НОЮЯМНЯРЭ ГЮПЮФЕМХЪ ОПХ ОНКЭГНБЮМХХ ВСФХЛХ ОПЕДЛЕРЮЛХ РСЮКЕРЮ, ЦНКНБМШЛХ САНПЮЛХ, ОПХ ХЦПЕ Я АПНДЪВХЛХ ЯНАЮЙЮЛХ Х ЙНЬЙЮЛХ, Ю РЮЙФЕ МЮ МЕНАУНДХЛНЯРЭ БШОНКМЕМХЪ ЯЮМХРЮПМШУ ОПЮБХК Б ОЮПХЙЛЮУЕПЯЙХУ. яРЕОЕМЭ ПЮЯОПНЯРПЮМЕМХЪ ГЮПЮГМШУ ЦПХАЙНБШУ ГЮАНКЕБЮМХИ МЮУНДХРЯЪ Б ГЮБХЯХЛНЯРХ НР ЯНЖХЮКЭМШУ Х ЦХЦХЕМХВЕЯЙХУ СЯКНБХИ ФХГМХ МЮЯЕКЕМХЪ Х ЕЦН ЯЮМХРЮПМНИ ЦПЮЛНРМНЯРХ.
рПХУНТХРХЪ С ДЕРЕИ ЛНФЕР АШРЭ НАСЯКНБКЕМЮ ГЮПЮФЕМХЕЛ ЮМРПНОНТХКЭМШЛХ ЦПХАЮЛХ, ОЮПЮГХРХПСЧЫХЛХ С ВЕКНБЕЙЮ МЮ ЦКЮДЙНИ ЙНФЕ Х Б ЕЕ ОПХДЮРЙЮУ, Ю ОПХ ОНПЮФЕМХХ БНКНЯ - ПЮЯОНКЮЦЮЧЫХЛХЯЪ БМСРПХ ЕЦН. оН ПНЯРС МЮ ОХРЮРЕКЭМНИ ЯПЕДЕ ЩРХ ЦПХАШ ЙКЮЯЯХТХЖХПСЧР ЙЮЙ р. violaeeum Х р. tonsurans (crafertiforme). нМХ БШГШБЮЧР ОНБЕПУМНЯРМШЕ БНЯОЮКХРЕКЭМШЕ ХГЛЕМЕМХЪ. гЮПЮФЕМХЕ ОПНХЯУНДХР ОПХ МЕОНЯПЕДЯРБЕММНЛ ЙНМРЮЙРЕ ГДНПНБШУ ДЕРЕИ Я АНКЭМШЛХ ХКХ ВЕПЕГ ОПЕДЛЕРШ, ЙНРНПШЛХ ОНКЭГНБЮКХЯЭ АНКЭМШЕ ДЕРХ. нВЕМЭ ВЮЯРН ГЮАНКЕБЮМХЕ БНГМХЙЮЕР БЯКЕДЯРБХЕ ХМТХЖХПНБЮМХЪ НР БГПНЯКШУ, ЯРПЮДЮЧЫХУ УПНМХВЕЯЙНИ РПХУНТХРХЕИ, НАСЯКНБКЕММНИ ЩРХЛХ ФЕ БНГАСДХРЕКЪЛХ.
хМТХКЭРПЮРХБМН-МЮЦМНХРЕКЭМСЧ РПХУНТХРХЧ БШГШБЮЧР ГННЮМРПНОНТХКЭМШЕ ЦПХАШ, ОЮПЮГХРХПСЧЫХЕ С ФХБНРМШУ (ЙНПНБШ, КНЬЮДХ, ЙПШЯШ, ЛШЬХ, ЛНПЯЙХЕ ЯБХМЙХ, ЙПНКХЙХ), МН ОНПЮФЮЧЫХЕ РЮЙФЕ Х ВЕКНБЕЙЮ. й ЩРХЛ ЦПХАЮЛ НРМНЯЪР р. mentagraphytes (var. gypseum) Х р. verrucosum (faviforme). нМХ ПЮЯОНКЮЦЮЧРЯЪ ЯМЮПСФХ БНКНЯЮ (tr. ectotrix) Х БШГШБЮЧР АСПМСЧ БНЯОЮКХРЕКЭМСЧ ПЕЮЙЖХЧ Я ЮАЯЖЕДХПНБЮМХЕЛ. р. mentagraphytes (var. gypseum) ЪБКЪЕРЯЪ ЛЕКЙНЯОНПНБНИ ПЮГМНБХДМНЯРЭЧ (р. ectotrix microides) Х ОЮПЮГХРХПСЕР С ЛЕКЙХУ ДНЛЮЬМХУ ФХБНРМШУ (ЛШЬХ, ЙПШЯШ, ЛНПЯЙХЕ ЯБХМЙХ, ЙПНКХЙХ). йПСОМНЯОНПНБНИ ПЮГМНБХДМНЯРЭЧ (р. ectotrix megasporon) ЪБКЪЕРЯЪ р. verrucosum, НАХРЮЧЫХИ С ЙПСОМШУ ДНЛЮЬМХУ ФХБНРМШУ (ЙНПНБШ, КНЬЮДХ, НБЖШ). хМТХЖХПНБЮМХЕ ГННЮМРПНОНТХКЭМШЛХ ЦПХАЮЛХ БНГЛНФМН НР АНКЭМНЦН ВЕКНБЕЙЮ, МН ВЮЫЕ НМН ОПНХЯУНДХР ОПХ ЙНМРЮЙРЕ Я АНКЭМШЛХ ФХБНРМШЛХ С ФХРЕКЕИ ЯЕКЭЯЙХУ ЛЕЯРМНЯРЕИ ХКХ ПЕФЕ - С ФХРЕКЕИ ЦНПНДНБ, ПЮАНРЮЧЫХУ Я ФХБНРМШЛХ (ЯКСФЮЫХЕ ХООНДПНЛНБ, БЕРЕПХМЮПМШУ СВПЕФДЕМХИ, ГННОЮПЙНБ). гЮПЮФЕМХЕ РЮЙФЕ БНГЛНФМН ВЕПЕГ ВЕЬСИЙХ Х БНКНЯШ, НЯРЮБКЪЕЛШЕ ФХБНРМШЛХ МЮ ЯЕМЕ, ЯНКНЛЕ, ОПЕДЛЕРЮУ СУНДЮ.
 оНБЕПУМНЯРМЮЪ РПХУНТХРХЪ. гЮАНКЕБЮМХЕ С ДЕРЕИ ОПНРЕЙЮЕР Я ОНПЮФЕМХЕЛ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ, ЦКЮДЙНИ ЙНФХ Х ПЕФЕ - МНЦРЕИ. мЮ ЙНФЕ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ НАПЮГСЕРЯЪ МЕЯЙНКЭЙН ЩПХРЕЛЮРНГМШУ ОЪРЕМ Я КЕЦЙХЛ ЬЕКСЬЕМХЕЛ Х МЕГМЮВХРЕКЭМНИ НРЕВМНЯРЭЧ ХКХ ХМТХКЭРПЮЖХЕИ. бНГЛНФМН ТНПЛХПНБЮМХЕ ЛЕКЙХУ Х ЙПСОМШУ НВЮЦНБ МЕОПЮБХКЭМШУ НВЕПРЮМХИ, МЕ ХЛЕЧЫХУ ПЕГЙХУ ЦПЮМХЖ Х ЯЙКНММШУ Й ЯКХЪМХЧ. оНПЮФЕММШЕ БНКНЯШ НАКЮЛШБЮЧРЯЪ МЮ СПНБМЕ 2-3 ЛЛ НР ОНБЕПУМНЯРХ ЙНФХ, Ю С ДЕРЕИ ЯРЮПЬЕЦН БНГПЮЯРЮ - МЮ СПНБМЕ ЙНФХ, НАПЮГСЪ «ВЕПМШЕ РНВЙХ». уЮПЮЙРЕПМН, ВРН ГДЕЯЭ ФЕ ХЛЕЧРЯЪ ГДНПНБШЕ БНКНЯШ, ЛЮЯЙХПСЧЫХЕ ЛЕЯРЮ ОНПЮФЕМХЪ. нАКНЛЙХ БНКНЯ («ОЕМЭЙХ», ЯЕПОНБХДМН ХГНЦМСРШЕ, ОНУНФХЕ МЮ ГЮОЪРШЕ) КЕЦЙН СДЮКЪЧРЯЪ. яСАЗЕЙРХБМШЕ ЯХЛОРНЛШ НРЯСРЯРБСЧР, Х ГЮАНКЕБЮМХЕ ЛНФЕР НЯРЮБЮРЭЯЪ МЕГЮЛЕВЕММШЛ ДКХРЕКЭМНЕ БПЕЛЪ. мНЦРХ ОНПЮФЕМШ С 2-3% АНКЭМШУ, ЙЮЙ ОПЮБХКН, МЮ ПСЙЮУ. мНЦРЕБШЕ ОКЮЯРХМЙХ ЯН ЯБНАНДМНЦН ЙПЮЪ СРНКЫЕМШ, ДЕТНПЛХПНБЮМШ, ЯЕПНБЮРН-ГЕЛКХЯРНЦН ЖБЕРЮ, ПШУКШЕ, ЙПНЬЮРЯЪ.
оНБЕПУМНЯРМЮЪ РПХУНТХРХЪ. гЮАНКЕБЮМХЕ С ДЕРЕИ ОПНРЕЙЮЕР Я ОНПЮФЕМХЕЛ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ, ЦКЮДЙНИ ЙНФХ Х ПЕФЕ - МНЦРЕИ. мЮ ЙНФЕ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ НАПЮГСЕРЯЪ МЕЯЙНКЭЙН ЩПХРЕЛЮРНГМШУ ОЪРЕМ Я КЕЦЙХЛ ЬЕКСЬЕМХЕЛ Х МЕГМЮВХРЕКЭМНИ НРЕВМНЯРЭЧ ХКХ ХМТХКЭРПЮЖХЕИ. бНГЛНФМН ТНПЛХПНБЮМХЕ ЛЕКЙХУ Х ЙПСОМШУ НВЮЦНБ МЕОПЮБХКЭМШУ НВЕПРЮМХИ, МЕ ХЛЕЧЫХУ ПЕГЙХУ ЦПЮМХЖ Х ЯЙКНММШУ Й ЯКХЪМХЧ. оНПЮФЕММШЕ БНКНЯШ НАКЮЛШБЮЧРЯЪ МЮ СПНБМЕ 2-3 ЛЛ НР ОНБЕПУМНЯРХ ЙНФХ, Ю С ДЕРЕИ ЯРЮПЬЕЦН БНГПЮЯРЮ - МЮ СПНБМЕ ЙНФХ, НАПЮГСЪ «ВЕПМШЕ РНВЙХ». уЮПЮЙРЕПМН, ВРН ГДЕЯЭ ФЕ ХЛЕЧРЯЪ ГДНПНБШЕ БНКНЯШ, ЛЮЯЙХПСЧЫХЕ ЛЕЯРЮ ОНПЮФЕМХЪ. нАКНЛЙХ БНКНЯ («ОЕМЭЙХ», ЯЕПОНБХДМН ХГНЦМСРШЕ, ОНУНФХЕ МЮ ГЮОЪРШЕ) КЕЦЙН СДЮКЪЧРЯЪ. яСАЗЕЙРХБМШЕ ЯХЛОРНЛШ НРЯСРЯРБСЧР, Х ГЮАНКЕБЮМХЕ ЛНФЕР НЯРЮБЮРЭЯЪ МЕГЮЛЕВЕММШЛ ДКХРЕКЭМНЕ БПЕЛЪ. мНЦРХ ОНПЮФЕМШ С 2-3% АНКЭМШУ, ЙЮЙ ОПЮБХКН, МЮ ПСЙЮУ. мНЦРЕБШЕ ОКЮЯРХМЙХ ЯН ЯБНАНДМНЦН ЙПЮЪ СРНКЫЕМШ, ДЕТНПЛХПНБЮМШ, ЯЕПНБЮРН-ГЕЛКХЯРНЦН ЖБЕРЮ, ПШУКШЕ, ЙПНЬЮРЯЪ.
оНБЕПУМНЯРМСЧ РПХУНТХРХЧ ЦКЮДЙНИ ЙНФХ УЮПЮЙРЕПХГСЧР ЩПХРЕЛЮРН-ЯЙБЮЛНГМШЕ НВЮЦХ ОПЮБХКЭМН НЙПСЦКШУ ХКХ НБЮКЭМШУ НВЕПРЮМХИ Я ВЕРЙХЛХ, БЮКХЙННАПЮГМН ОПХОНДМЪРШЛХ ЙПЮЪЛХ, МЮ ЙНРНПШУ ПЮЯОНКНФЕМШ ОСГШПЭЙХ, ОСЯРСКШ Х ОНДЯНУЬХЕ ЙНПНВЙХ. б ЖЕМРПЕ ОЪРМЮ ХМРЕМЯХБМНЯРЭ БНЯОЮКЕМХЪ ЛЕМЕЕ ГЮЛЕРМЮ, Ю ЬЕКСЬЕМХЕ УНПНЬН БШПЮФЕМН, Я БРНПХВМНИ ДЕОХЦЛЕМРЮЖХЕИ. оЪРМЮ ПЮЯОПНЯРПЮМЪЧРЯЪ ОН ОЕПХТЕПХХ, ЯКХБЮЧРЯЪ, НАПЮГСЪ ЙПСОМШЕ ЙНМЖЕМРПХВЕЯЙХЕ СВЮЯРЙХ Я УНПНЬН ЙНМРСПХПНБЮММШЛХ ОНКХЖХЙКХВМШЛХ, БЮКХЙННАПЮГМШЛХ ЦПЮМХЖЮЛХ Х Я БНБКЕВЕМХЕЛ ОСЬЙНБШУ БНКНЯ. нРЛЕВЮЕРЯЪ МЕГМЮВХРЕКЭМШИ ГСД ХКХ ВСБЯРБН МЮОПЪФЕМХЪ. кНЙЮКХГЮЖХЪ НВЮЦНБ ВЮЫЕ МЮ НРЙПШРШУ ЛЕЯРЮУ - Б НАКЮЯРХ КХЖЮ, ЬЕХ, МН ЛНФЕР АШРЭ Х МЮ КЧАШУ СВЮЯРЙЮУ ЙНФМНЦН ОНЙПНБЮ.
уПНМХВЕЯЙЮЪ РПХУНТХРХЪ. бНГАСДХРЕКЪЛХ ЪБКЪЧРЯЪ РЕ ФЕ ЮМРПНОНТХКЭМШЕ ЦПХАШ - р. tonsurans Х р. viplaceuni, ЙНРНПШЕ БШАШБЮЧР ОНБЕПУМНЯРМСЧ РПХУНТХРХЧ С ДЕРЕИ. мЕПЮЖХНМЮКЭМНЕ КЕВЕМХЕ (ХКХ НРЯСРЯРБХЕ ЕЦН) ЯОНЯНАЯРБСЕР ДКХРЕКЭМНЛС, УПНМХВЕЯЙНЛС РЕВЕМХЧ ОПНЖЕЯЯЮ, ЙНРНПШИ Б ОСАЕПРЮРМНЛ ОЕПХНДЕ НАШВМН ЯЮЛНОПНХГБНКЭМН ПЮГПЕЬЮЕРЯЪ. нДМЮЙН С ПЪДЮ ОНДПНЯРЙНБ (ВЮЫЕ ДЕБНВЕЙ) Я БЕЦЕРНДХЯРНМХЕИ, ЩМДНЙПХММШЛХ ДХЯТСМЙЖХЪЛХ Х ГЮАНКЕБЮМХЪЛХ (ЯХМДПНЛ хЖЕМЙН-йСЬХМЦЮ, РХПЕНРНЙЯХЙНГ, ЦХОНТХГЮПМШИ МЮМХГЛ), ЦХОНБХРЮЛХМНГНЛ ю Х е ЯОНМРЮММНЦН ХГКЕВЕМХЪ МЕ ОПНХЯУНДХР Х ПЮГБХБЮЕРЯЪ УПНМХВЕЯЙЮЪ РПХУНТХРХЪ, ЙНРНПСЧ ПЮМЭЬЕ ХЛЕМНБЮКХ УПНМХВЕЯЙНИ РПХУНТХРХЕИ БГПНЯКШУ. оН ДЮММШЛ о. м. йЮЬЙХМЮ Х м. д. ьЕЙКЮЙНБЮ, УПНМХВЕЯЙНИ РПХУНТХРХЕИ АНКЕЧР ОПЕХЛСЫЕЯРБЕММН ФЕМЫХМШ (НЙНКН 80% АНКЭМШУ) Я ОКЧПХЦКЮМДСКЪПМШЛХ ПЮЯЯРПНИЯРБЮЛХ, ЦХОНБХРЮЛХМНГНЛ ю Х е.
йКХМХВЕЯЙХЕ ОПНЪБКЕМХЪ УПНМХВЕЯЙНИ РПХУНТХРХХ ОНДПЮГДЕКЪЧР МЮ ОНПЮФЕМХЕ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ, ЦКЮДЙНИ ЙНФХ Х МНЦРЕИ. уПНМХВЕЯЙЮЪ РПХУНТХРХЪ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ НРКХВЮЕРЯЪ ЛХЙПНЯХЛОРНЛЮРХЙНИ, НРЯСРЯРБХЕЛ ЯСАЗЕЙРХБМШУ НЫСЫЕМХИ. вЮЫЕ БЯЕЦН Б ГЮРШКНВМНИ Х БХЯНВМШУ НАКЮЯРЪУ ХЛЕЕРЯЪ ЕДБЮ ГЮЛЕРМНЕ ЛЕКЙННВЮЦНБНЕ ЬЕКСЬЕМХЕ ОН РХОС ЯСУНИ ЯЕАНПЕХ, МЕГМЮВХРЕКЭМШЕ ОПНЪБКЕМХЪ ЮРПНТХХ Х «ВЕПМШЕ РНВЙХ» МЮ ЛЕЯРЕ МХГЙН НАКНЛЮММШУ БНКНЯ. рЮЙЮЪ «ВЕПМНРНВЕВМЮЪ» ТНПЛЮ ЛНФЕР АШРЭ ЕДХМЯРБЕММШЛ ОПНЪБКЕМХЕЛ ДКХРЕКЭМН ЯСЫЕЯРБСЧЫЕИ АНКЕГМХ. оПНРЕЙЮЪ ЯН ЯЙСДМШЛХ ЯХЛОРНЛЮЛХ, УПНМХВЕЯЙЮЪ РПХУНТХРХЪ ОПЕДЯРЮБКЪЕР АНКЭЬСЧ ЩОХДЕЛХНКНЦХВЕЯЙСЧ НОЮЯМНЯРЭ, НАСЯКНБКХБЮЪ БНГМХЙМНБЕМХЕ ПЕЖХДХБХПСЧЫЕИ ОНБЕПУМНЯРМНИ РПХУНТХРХХ ДЕРЯЙНЦН БНГПЮЯРЮ.
цКЮДЙЮЪ ЙНФЮ БНБКЕЙЮЕРЯЪ МЮХАНКЕЕ ВЮЯРН. уЮПЮЙРЕПМШЛ ЯВХРЮЕРЯЪ ПЮЯОНКНФЕМХЕ ПНГНБЮРН-ЯХМЧЬМШУ, ЯКЕЦЙЮ ЬЕКСЬЮЫХУЯЪ НВЮЦНБ МЮ ЦНКЕМЪУ, ЪЦНДХЖЮУ, ПЮГЦХАЮРЕКЭМШУ ОНБЕПУМНЯРЪУ КНЙРЕБШУ Х ЙНКЕММШУ ЯСЯРЮБНБ, РШКЕ ЙХЯРЕИ ХКХ КЮДНМЪУ. цПЮМХЖШ ОНПЮФЕМХЪ ПЮГЛШРШЕ, МЕВЕРЙХЕ, ЙНМРСПШ МЕОПЮБХКЭМШЕ. мЮ КЮДНМЪУ, МЮПЪДС Я ЬЕКСЬЕМХЕЛ, ХЛЕЕРЯЪ СЛЕПЕММШИ ЦХОЕПЙЕПЮРНГ. гЮАНКЕБЮМХЕ ДКХРЕКЭМН НЯРЮЕРЯЪ МЕГЮЛЕВЕММШЛ, РЮЙ ЙЮЙ ЯСАЗЕЙРХБМШЕ НЫСЫЕМХЪ НРЯСРЯРБСЧР, Ю НВЮЦХ ОНПЮФЕМХЪ ОНВРХ МЕНРКХВХЛШ НР ГДНПНБНИ ЙНФХ.
мНЦРХ ОНПЮФЕМШ С 1/3 АНКЭМШУ, ЙЮЙ ОПЮБХКН, МЕЯЙНКЭЙХУ ОЮКЭЖЕБ ЙХЯРЕИ. рПХУНТХРХИМШЕ НМХУХХ НРКХВЮЧР БШПЮФЕММШЕ ДЕТНПЛЮЖХХ, ОНДМНЦРЕБНИ ЦХОЕПЙЕПЮРНГ, ПЮГПСЬЕМХЕ АКЕЯРЪЫЕИ МЮПСФМНИ ОКЮЯРХМЙХ, ХГЗЕДЕММШЕ, ЙПНЬЮЫХЕЯЪ СВЮЯРЙХ ЯБНАНДМНЦН ЙПЮЪ МНЦРЪ, ЙНРНПШИ НРРНПЦЮЕРЯЪ НР МНЦРЕБНЦН КНФЮ.
хМТХКЭРПЮРХБМН-МЮЦМНХРЕКЭМЮЪ, ХКХ ГННТХКЭМЮЪ, РПХУНТХРХЪ. гННЮМРПНОНТХКЭМШЕ ЦПХАШ, ОНПЮФЮЧЫХЕ ВЕКНБЕЙЮ Х ФХБНРМШУ, ЯОНЯНАМШ БШГБЮРЭ ОЮРНКНЦХВЕЯЙХЕ ХГЛЕМЕМХЪ Б НАКЮЯРХ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ Х ЦКЮДЙНИ ЙНФХ, МЕ БНБКЕЙЮЪ Б ОПНЖЕЯЯ МНЦРХ. гЮ ОНЯКЕДМХЕ ЦНДШ НРЛЕВЕМЮ ПЮГМЮЪ ЯРЕОЕМЭ БШПЮФЕММНЯРХ БНЯОЮКЕМХЪ ОПХ ГННТХКЭМНИ РПХУНТХРХХ Х Б ЯБЪГХ Я ЩРХЛ ЕЕ ДЕКЪР МЮ ОНБЕПУМНЯРМСЧ Х ХМТХКЭРПЮРХБМСЧ, ХКХ МЮЦМНХРЕКЭМСЧ, ПЮГМНБХДМНЯРХ. б ЩОХДЕЛХНКНЦХВЕЯЙНЛ НРМНЬЕМХХ ГННТХКЭМЮЪ РПХУНТХРХЪ ХЛЕЕР АНКЭЬСЧ ЮЙРСЮКЭМНЯРЭ, РЮЙ ЙЮЙ С ДНЛЮЬМХУ ФХБНРМШУ ХГБЕЯРМН ЛХЙНМНЯХРЕКЭЯРБН, Ю ЦПХАШ, НЯНАЕММН р. gypseurn, НАХРЮЧР С МЮЯЕЙНЛШУ (ЙСГМЕВХЙНБ), Б ОНВБЕ Х МЮ ПЮЯРЕМХИ.
═
оНБЕПУМНЯРМЮЪ ГННТХКЭМЮЪ РПХУНТХРХЪ ЙКХМХВЕЯЙХ ОНВРХ МЕНРКХВХЛЮ НР ОНБЕПУМНЯРМНИ РПХУНТХРХХ, НАСЯКНБКЕММНИ ЮМРПНОНТХКЭМШЛХ РПХУНТХРНМЮЛХ. оНЩРНЛС ДКЪ ЕЕ ПЮЯОНГМЮБЮМХЪ МЕНАУНДХЛН МЕ РНКЭЙН ЛХЙПНЯЙНОХВЕЯЙНЕ, МН Х ЙСКЭРСПЮКЭМНЕ ХЯЯКЕДНБЮМХЕ. хМТХКЭРПЮРХБМН-МЮЦМНХРЕКЭМЮЪ РПХУНТХРХЪ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ УЮПЮЙРЕПХГСЕРЯЪ ЕДХМХВМШЛХ ЦКСАНЙХЛХ ХМТХКЭРПЮРХБМШЛХ НВЮЦЮЛХ, ГЮЯРНИМН Х МЮЯШЫЕММН ЦХОЕПЕЛХПНБЮММШЛХ, БНГБШЬЮЧЫХЛХЯЪ МЮД СПНБМЕЛ ЙНФХ, ОНЙПШРШЛХ ЛЮЯЯХБМШЛХ, ЯКНХЯРШЛХ ЦМНИМШЛХ ЙНПЙЮЛХ. б ЖЕМРПЮКЭМНИ ВЮЯРХ НВЮЦЮ - ЮАЯЖЕЯЯ Я ПЮГПСЬЕМХЕЛ ТНККХЙСКНБ. оПХ КЕЦЙНЛ ЯФЮРХХ НВЮЦЮ ХГ ОНПЮФЕММШУ ТНККХЙСКНБ БШДЕКЪЕРЯЪ ЛМНЦН ЦМНЪ, ВРН ОН БМЕЬМЕЛС БХДС МЮОНЛХМЮЕР БШДЕКЕМХЕ ЛЕДЮ ХГ ОВЕКХМШУ ЯНР, НРЯЧДЮ Х МЮХЛЕМНБЮМХЕ ЩРНИ АНКЕГМХ Kerion Celsi (ЛЕДНБЮЪ ЯНРЮ жЕКЭЯЮ). бЛЕЯРЕ Я ЦМНЕЛ СДЮКЪЧРЯЪ БНКНЯШ. мЮ ЛЕЯРЕ ОНПЮФЕМХЪ НАПЮГСЧРЯЪ БРЪМСРШЕ ПСАЖШ, МЕПЕДЙН ЯОЮЪММШЕ Я ЮОНМЕБПНГНЛ.
хМТХКЭРПЮРХБМН-МЮЦМНХРЕКЭМЮЪ РПХУНТХРХЪ КХЖЮ (sycosis parasitaria) С ДЕРЕИ МЮАКЧДЮЕРЯЪ ПЕДЙН, Б НЯМНБМНЛ С ОНДПНЯРЙНБ. хМТХКЭРПЮРХБМШЕ АКЪЬЙХ ХЛЕЧР МЮЯШЫЕММН-ЙПЮЯМШИ ХКХ АСПНБЮРН-КХБХДМШИ ЖБЕР, ТНККХЙСКЪПМШИ УЮПЮЙРЕП. цПЮМХЖШ ЙЮФДНЦН НВЮЦЮ ВЕРЙН НВЕПВЕМШ, БНГБШЬЮЧРЯЪ МЮД СПНБМЕЛ НЙПСФЮЧЫЕИ ЙНФХ. мЮ ОНБЕПУМНЯРХ АКЪЬЕЙ БШПЮФЕМН ЬЕКСЬЕМХЕ, ХЛЕЕРЯЪ АНКЭЬНЕ ЙНКХВЕЯРБН ТНККХЙСКЪПМШУ ОСЯРСК Х ЦМНИМШУ ЙНПНЙ. оПХ ПЮГПЕЬЕМХХ ОПНЖЕЯЯЮ НАПЮГСЧРЯЪ ЦХОЕПОХЦЛЕМРХПНБЮММШЕ СВЮЯРЙХ ЮРПНТХХ Я КЕЦЙХЛ ЬЕКСЬЕМХЕЛ.
бЯЕ ПЮГМНБХДМНЯРХ ЦКСАНЙНИ РПХУНТХРХХ ЯНОПНБНФДЮЧРЯЪ КХЛТЮМЦХРЮЛХ Х СБЕКХВЕМХЕЛ ПЕЦХНМЮПМШУ КХЛТЮРХВЕЯЙХУ СГКНБ, ЯХЛОРНЛЮЛХ ХМРНЙЯХЙЮЖХХ, ЯСАТЕАПХКХРЕРНЛ. нЯРПНЕ РЕВЕМХЕ ХМТХКЭРПЮРХБМН-МЮЦМНХРЕКЭМНИ РПХУНТХРХХ══ ОПХ МЕПЮЖХНМЮКЭМНЛ КЕВЕМХХ ЯНОПНБНФДЮЕРЯЪ ДХЯЯЕЛХМХПНБЮММШЛХ БРНПХВМШЛХ ЮККЕПЦХВЕЯЙХЛХ БШЯШОЮМХЪЛХ (РПХУНТХРХДЮЛХ), ХЛЕЧЫХЛХ НАНАЫЮЧЫЕЕ МЮХЛЕМНБЮМХЕ «ЛХЙХДШ». нМХ ЛНЦСР АШРЭ ОНБЕПУМНЯРМШЛХ, АНКЕЕ ЦКСАНЙХЛХ Х ПЮЯОНКЮЦЮРЭЯЪ ЙЮЙ ПЕЦХНМЮПМН, РЮЙ Х Б НРДЮКЕМХХ.
дХЮЦМНГ. пЮЯОНГМЮБЮМХЕ ОНБЕПУМНЯРМНИ Х ХМТХКЭРПЮРХБМН-МЮЦМНХРЕКЭМНИ РПХУНТХРХХ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ МЕЯКНФМН, РЮЙ ЙЮЙ УЮПЮЙРЕПМШЕ ЙКХМХВЕЯЙХЕ ЯХЛОРНЛШ ОНГБНКЪЧР НРКХВЮРЭ ЕЕ НР ЛХЙПНЯОНПХХ Х ТЮБСЯЮ. дКЪ ОНБЕПУМНЯРМНИ РПХУНТХРХХ ПЕЬЮЧЫХЛХ ЪБКЪЧРЯЪ МХГЙН НАКНЛЮММШЕ БНКНЯШ, АНКЭЬНЕ ВХЯКН ЯНУПЮМХБЬХУЯЪ ГДНПНБШУ БНКНЯ, ОПЮБХКЭМН НЙПСЦКШЕ ХКХ НБЮКЭМШЕ НВЕПРЮМХЪ НВЮЦНБ, НЯНАЕММН ОПХ ПЮЯОНКНФЕМХХ ХУ МЮ ЦКЮДЙНИ ЙНФЕ. нАМЮПСФЕМХЕ ЯОНП ЦПХАЮ БМСРПХ БНКНЯЮ ОПХ ЛХЙПНЯЙНОХВЕЯЙНЛ ХЯЯКЕДНБЮМХХ ОНДРБЕПФДЮЕР ДХЮЦМНГ. яЕАНПЕИМШЕ БШЯШОЮМХЪ МЮ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ Х ЦКЮДЙНИ ЙНФЕ НРКХВЮЧРЯЪ МЕОПЮБХКЭМНИ ЙНМТХЦСПЮЖХЕИ, МЕВЕРЙХЛХ ЦПЮМХЖЮЛХ, НЯРПНБНЯОЮКХРЕКЭМШЛХ ЯХЛОРНЛЮЛХ (НРЕВМНЯРЭ, МЮЯШЫЕММЮЪ ЩПХРЕЛЮ, БШПЮФЕММШИ ГСД) Х НРЯСРЯРБХЕЛ ОНПЮФЕММШУ БНКНЯ.
пЮГКХВЮРЭ ОНБЕПУМНЯРМСЧ РПХУНТХРХЧ ЦКЮДЙНИ ЙНФХ Х ЛХЙПНЯОНПХЧ ЦКЮДЙНИ ЙНФХ МЕ ОПЕДЯРЮБКЪЕРЯЪ БНГЛНФМШЛ ХГ-ГЮ НАЫМНЯРХ ЙКХМХВЕЯЙХУ ЯХЛОРНЛНБ Х МЮКХВХЪ НДМНРХОМНЦН ЛХЖЕКХЪ Б ВЕЬСИЙЮУ. лХЙПНЯЙНОХВЕЯЙНЕ ХЯЯКЕДНБЮМХЕ ОНПЮФЕММШУ ОСЬЙНБШУ БНКНЯ Х ГЕКЕМЮЪ КЧЛХМЕЯЖЕМЖХЪ Б КСВЮУ КЮЛОШ бСДЮ (ОПХ ЛХЙПНЯОНПХХ) ДЮЧР НЯМНБЮМХЕ ДКЪ ЯБНЕБПЕЛЕММНИ ОНЯРЮМНБЙХ ДХЮЦМНГЮ. (дКЪ МЮСВМШУ Х ЩОХДЕЛХНКНЦХВЕЯЙХУ ЖЕКЕИ ОНКЭГСЧРЯЪ, ЙПНЛЕ РНЦН, ЙСКЭРСПЮКЭМНИ ДХЮЦМНЯРХЙНИ). оНБЕПУМНЯРМСЧ РПХУНТХРХЧ ОПХУНДХРЯЪ ДХТТЕПЕМЖХПНБЮРЭ Я ТЮБСЯНЛ: НРЯСРЯРБХЕ ЯЙСРСК, «ЮЛАЮПМНЦН» ГЮОЮУЮ, МЕНАКНЛЮММШУ ДКХММШУ БНКНЯ МЮ ЦНКНБЕ, ДКЪ ЙНРНПШУ РХОХВЕМ АЕГФХГМЕММШИ, РСЯЙКШИ («ОЮПХЙНБШИ») БХД, ОНГБНКЪЕР ХЯЙКЧВХРЭ ТЮБСЯ.
хМТХКЭРПЮРХБМН-МЮЦМНХРЕКЭМСЧ РПХУНТХРХЧ ДХТТЕПЕМЖХПСЧР Я ЦКСАНЙХЛХ ЯРЮТХКНЙНЙЙНБШЛХ ОСЯРСКЮЛХ, ТСПСМЙСКНЛ, ЙЮПАСМЙСКНЛ Х ХМТХКЭРПЮРХБМН-МЮЦМНХРЕКЭМНИ ТНПЛНИ ЛХЙПНЯОНПХХ. оПХ ЦКСАНЙХУ ЯРЮТХКНДЕПЛХЪУ БНКНЯШ МЕ ОНПЮФЕМШ, ВРН КЕЦЙН СЯРЮМЮБКХБЮЧР ЛХЙПНЯЙНОХВЕЯЙХЛ ХЯЯКЕДНБЮМХЕЛ. лХЙПНЯОНПХЧ ХЯЙКЧВЮЧР ОСРЕЛ ЛХЙПНЯЙНОХВЕЯЙНЦН ХКХ ЙСКЭРСПЮКЭМНЦН НОПЕДЕКЕМХЪ БНГАСДХРЕКЪ. тНККХЙСКЪПМШИ УЮПЮЙРЕП ОНПЮФЕМХЪ Х НЯРПНРЮ ОПНЖЕЯЯЮ ОНГБНКЪЧР НРКХВХРЭ ГННТХКЭМСЧ РПХУНТХРХЧ НР УПНМХВЕЯЙНИ ОХНДЕПЛХХ Х ЦКСАНЙХУ ЛХЙНГНБ.
 лХЙПНЯОНПХХ С ДЕРЕИ. яПЕДХ ДЕПЛЮРНТХРХИ С ДЕРЕИ ЛХЙПНЯОНПХЪ БЯРПЕВЮЕРЯЪ МЮХАНКЕЕ ВЮЯРН, ВРН НАЗЪЯМЪЧР БШПЮФЕММНИ ЙНМРЮЦХНГМНЯРЭЧ ХМТЕЙЖХХ Х БХПСКЕМРМНЯРЭЧ ЕЕ БНГАСДХРЕКЕИ, ЙНРНПШУ ДЕКЪР МЮ ЮМРПНОНТХКЭМШЕ Х ГННТХКЭМШЕ. йЮМРПНОНТХКЭМШЛ ЦПХАЮЛ, ОЮПЮГХРХПСЧЫХЛ РНКЭЙН МЮ ЙНФЕ Х Б ЕЕ ОПХДЮРЙЮУ С ВЕКНБЕЙЮ, НРМНЯЪР Microsporum ferrugineum Х л. Audouini (ОНЯКЕДМХИ ПЮЯОПНЯРПЮМЕМ Б ЯРПЮМЮУ еБПНОШ, Ю Б пт БЯРПЕВЮЕРЯЪ РНКЭЙН С КХЖ, ОПХАШБЬХУ ХГ-ГЮ ПСАЕФЮ). хГ ГННЮМРПНОНТХКЭМШУ ЛХЙПНЯОНПСЛНБ Б пт МЮХАНКЕЕ ПЮЯОПНЯРПЮМЕМ Microsporum lanosum (ОСЬХЯРШИ, ХКХ ЙНЬЮВХИ). б ЯРПЮМЮУ еБПНОШ НМ ТХЦСПХПСЕР ЙЮЙ Microsporum canis. (пЮГМХЖЮ Б РЕПЛХМНКНЦХХ НАЗЪЯМЪЕРЯЪ РЕЛ, ВРН Б пт НЯМНБМШЛ ПЮЯОПНЯРПЮМХРЕКЕЛ ЩРНИ ХМТЕЙЖХХ ЪБКЪЧРЯЪ ЙНЬЙХ, Ю Б ЯРПЮМЮУ еБПНОШ - ЯНАЮЙХ). хМТХЖХПНБЮМХЕ ОПНХЯУНДХР ОПХ МЕОНЯПЕДЯРБЕММНЛ ЙНМРЮЙРЕ ГДНПНБШУ ДЕРЕИ Я АНКЭМШЛХ ФХБНРМШЛХ ХКХ ВЕКНБЕЙНЛ, Ю РЮЙФЕ ВЕПЕГ ОПЕДЛЕРШ, ГЮЦПЪГМЕММШЕ ЩКЕЛЕМРЮЛХ ЦПХАНБ. лХЙНМНЯХРЕКЭЯРБН ЯПЕДХ БХДХЛН ГДНПНБШУ ЙНЬЕЙ Х ЯНАЮЙ НАЗЪЯМЪЕР БНГЛНФМНЯРЭ ХМТХЖХПНБЮМХЪ Х НР МХУ, ВРН БШГШБЮЕР АНКЭЬХЕ ГЮРПСДМЕМХЪ ОПХ ОПНБЕДЕМХХ ЩОХДЕЛХНКНЦХВЕЯЙХУ ЛЕПНОПХЪРХИ. лХЙПНЯОНПХЕИ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ Х ЦКЮДЙНИ ЙНФХ Б НЯМНБМНЛ АНКЕЧР ДЕРХ. с БГПНЯКШУ ОНПЮФЮЕРЯЪ РНКЭЙН ЦКЮДЙЮЪ ЙНФЮ. мНЦРХ БНБКЕЙЮЧРЯЪ Б ОПНЖЕЯЯ ХЯЙКЧВХРЕКЭМН ПЕДЙН.
лХЙПНЯОНПХХ С ДЕРЕИ. яПЕДХ ДЕПЛЮРНТХРХИ С ДЕРЕИ ЛХЙПНЯОНПХЪ БЯРПЕВЮЕРЯЪ МЮХАНКЕЕ ВЮЯРН, ВРН НАЗЪЯМЪЧР БШПЮФЕММНИ ЙНМРЮЦХНГМНЯРЭЧ ХМТЕЙЖХХ Х БХПСКЕМРМНЯРЭЧ ЕЕ БНГАСДХРЕКЕИ, ЙНРНПШУ ДЕКЪР МЮ ЮМРПНОНТХКЭМШЕ Х ГННТХКЭМШЕ. йЮМРПНОНТХКЭМШЛ ЦПХАЮЛ, ОЮПЮГХРХПСЧЫХЛ РНКЭЙН МЮ ЙНФЕ Х Б ЕЕ ОПХДЮРЙЮУ С ВЕКНБЕЙЮ, НРМНЯЪР Microsporum ferrugineum Х л. Audouini (ОНЯКЕДМХИ ПЮЯОПНЯРПЮМЕМ Б ЯРПЮМЮУ еБПНОШ, Ю Б пт БЯРПЕВЮЕРЯЪ РНКЭЙН С КХЖ, ОПХАШБЬХУ ХГ-ГЮ ПСАЕФЮ). хГ ГННЮМРПНОНТХКЭМШУ ЛХЙПНЯОНПСЛНБ Б пт МЮХАНКЕЕ ПЮЯОПНЯРПЮМЕМ Microsporum lanosum (ОСЬХЯРШИ, ХКХ ЙНЬЮВХИ). б ЯРПЮМЮУ еБПНОШ НМ ТХЦСПХПСЕР ЙЮЙ Microsporum canis. (пЮГМХЖЮ Б РЕПЛХМНКНЦХХ НАЗЪЯМЪЕРЯЪ РЕЛ, ВРН Б пт НЯМНБМШЛ ПЮЯОПНЯРПЮМХРЕКЕЛ ЩРНИ ХМТЕЙЖХХ ЪБКЪЧРЯЪ ЙНЬЙХ, Ю Б ЯРПЮМЮУ еБПНОШ - ЯНАЮЙХ). хМТХЖХПНБЮМХЕ ОПНХЯУНДХР ОПХ МЕОНЯПЕДЯРБЕММНЛ ЙНМРЮЙРЕ ГДНПНБШУ ДЕРЕИ Я АНКЭМШЛХ ФХБНРМШЛХ ХКХ ВЕКНБЕЙНЛ, Ю РЮЙФЕ ВЕПЕГ ОПЕДЛЕРШ, ГЮЦПЪГМЕММШЕ ЩКЕЛЕМРЮЛХ ЦПХАНБ. лХЙНМНЯХРЕКЭЯРБН ЯПЕДХ БХДХЛН ГДНПНБШУ ЙНЬЕЙ Х ЯНАЮЙ НАЗЪЯМЪЕР БНГЛНФМНЯРЭ ХМТХЖХПНБЮМХЪ Х НР МХУ, ВРН БШГШБЮЕР АНКЭЬХЕ ГЮРПСДМЕМХЪ ОПХ ОПНБЕДЕМХХ ЩОХДЕЛХНКНЦХВЕЯЙХУ ЛЕПНОПХЪРХИ. лХЙПНЯОНПХЕИ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ Х ЦКЮДЙНИ ЙНФХ Б НЯМНБМНЛ АНКЕЧР ДЕРХ. с БГПНЯКШУ ОНПЮФЮЕРЯЪ РНКЭЙН ЦКЮДЙЮЪ ЙНФЮ. мНЦРХ БНБКЕЙЮЧРЯЪ Б ОПНЖЕЯЯ ХЯЙКЧВХРЕКЭМН ПЕДЙН.
лХЙПНЯОНПХЪ ГННЮМРПНОНТХКЭМЮЪ. хМЙСАЮЖХНММШИ ОЕПХНД ДКХРЯЪ НР 2-3 МЕДЕКЭ ДН 2-3 ЛЕЯЪЖЕБ. хМТХЖХПНБЮМХЕ НАСЯКНБКЕМН Microsporum lanosum (canis). бНГМХЙЮЧР ЕДХМХВМШЕ ЙПСОМШЕ НВЮЦХ НЙПСЦКШУ ХКХ НБЮКЭМШУ НВЕПРЮМХИ, Я ВЕРЙХЛХ ЦПЮМХЖЮЛХ Х БШПЮФЕММШЛХ БНЯОЮКХРЕКЭМШЛХ ЯХЛОРНЛЮЛХ. мЮ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ БХДМШ АКЪЬЙХ МЮЯШЫЕММН-ЙПЮЯМНЦН ЖБЕРЮ, ХМТХКЭРПХПНБЮММШЕ, НРЕВМШЕ, БНГБШЬЮЧЫХЕЯЪ МЮД СПНБМЕЛ ЙНФХ, ОНЙПШРШЕ НАХКЭМШЛХ ЯЕПШЛХ ЮЯАЕЯРНБХДМШЛХ ВЕЬСИЙЮЛХ. бЯЕ БНКНЯШ НАКНЛЮМШ МЮ СПНБМЕ 3-8 ЛЛ Х БХДМШ «ЛСТРНВЙХ», ХКХ «ВЕУКХЙХ» (ЯНЯРНЪЫХЕ ХГ ЯОНП ЦПХАЮ), ОКНРМН ОНЙПШБЮЧЫХЕ НЯРЮБЬХЕЯЪ НАКНЛЙХ БНКНЯ. б НЙПСФМНЯРХ «ЛЮРЕПХМЯЙНЦН», МЮВЮКЭМНЦН, НВЮЦЮ ЛМНЦН НРЯЕБНБ, БНГМХЙЬХУ БЯКЕДЯРБХЕ ЮСРНХМНЙСКЪЖХХ. рЕВЕМХЕ ОПНЖЕЯЯЮ НЯРПНЕ.
оПХ ХМТХКЭРПЮРХБМН-МЮЦМНХРЕКЭМНИ ТНПЛЕ ЛХЙПНЯОНПХХ (РХОЮ Kerion) АШБЮЧР НАЫХЕ ПЮЯЯРПНИЯРБЮ, КХУНПЮДЙЮ, МЕДНЛНЦЮМХЕ, СБЕКХВЕМХЕ ПЕЦХНМЮПМШУ КХЛТЮРХВЕЯЙХУ СГКНБ Х БРНПХВМШЕ ЮККЕПЦХВЕЯЙХЕ БШЯШОЮМХИ (ЛХЙПНЯОНПХДШ). оНПЮФЕМХЕ ЦКЮДЙНИ ЙНФХ УЮПЮЙРЕПХГСЕРЯЪ ЩПХРЕЛЮРН-ЯЙБЮЛНГМШЛХ СВЮЯРЙЮЛХ НЙПСЦКШУ ХКХ НБЮКЭМШУ НВЕПРЮМХИ Я ВЕРЙХЛХ ЦПЮМХЖЮЛХ Х БЮКХЙННАПЮГМН ОПХОНДМЪРШЛХ ЙПЮЪЛХ. мЮ МХУ БХДМШ ОСГШПЭЙХ, ОСЯРСКШ, ОНДЯШУЮЧЫХЕ Б ЯЕПНГМН-ЦМНИМШЕ ЙНПЙХ. жЕМРП НВЮЦНБ АНКЕЕ АКЕДМНИ НЙПЮЯЙХ, ЯН ГМЮВХРЕКЭМШЛ ЬЕКСЬЕМХЕЛ. оПХ ЛМНФЕЯРБЕММНЛ ПЮЯОПНЯРПЮМЕМХХ НВЮЦХ ЯЙКНММШ Й ЯКХЪМХЧ Б ЙПСОМШЕ СВЮЯРЙХ МЕОПЮБХКЭМШУ ОНКХЖХЙКХВЕЯЙХУ НВЕПРЮМХИ. оНПЮФЕМХЕ ОСЬЙНБШУ БНКНЯ Х ТНККХЙСКНБ ЦКЮДЙНИ ЙНФХ ОПНЪБКЪЕРЯЪ ОЕПХТНККХЙСКЪПМШЛХ КХУЕМНХДМШЛХ ОЮОСКЮЛХ Я ЦХОЕПЙЕПЮРНГНЛ СЯРЭЪ ТНКХЙСКНБ.
лХЙПНЯОНПХЪ, НАСЯКНБКЕММЮЪ ЮМРПНОНТХКЭМШЛ ЦПХАНЛ (ПФЮБШЛ ЛХЙПНЯОНПСЛНЛ), БЯРПЕВЮЕРЯЪ ПЕДЙН. вЮЫЕ БЯЕЦН АШБЮЧР ЦХОЕПЕЛХПНБЮММШЕ НВЮЦХ МЕОПЮБХКЭМШУ НВЕПРЮМХИ Я МЕВЕРЙХЛХ ЦПЮМХЖЮЛХ, МЮОНЛХМЮЧЫХЕ ОНБЕПУМНЯРМСЧ РПХУНТХРХЧ. нМХ РЮЙФЕ ЯКХБЮЧРЯЪ Б ЙПСОМШЕ СВЮЯРЙХ Я ЛХЙПНОНКХЖХЙКХВЕЯЙХЛХ ЙНМРСПЮЛХ Х БШПЮФЕММШЛ ЬЕКСЬЕМХЕЛ. бНКНЯШ НАКЮЛШБЮЧРЯЪ БШЯНЙН, МН МЕ БЯЕ. нАКНЛЙХ БНКНЯ НЙПСФЕМШ ОКНРМН ОПХКЕЦЮЧЫХЛ ТСРКЪПНЛ ХГ ЯОНП ЦПХАЮ. кНЙЮКХГЮЖХЪ НВЮЦНБ ЯЮЛЮЪ ПЮГМННАПЮГМЮЪ, МН УЮПЮЙРЕПМН ЙПЮЕБНЕ ХУ ПЮЯОНКНФЕМХЕ, НЯНАЕММН Б ЛЕЯРЮУ ОЕПЕУНДЮ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ Б ЦКЮДЙСЧ ЙНФС.
бНЙПСЦ НЯМНБМНЦН, «ЛЮРЕПХМЯЙНЦН», НВЮЦЮ ЛНФМН БХДЕРЭ «ДНВЕПМХЕ», ЛЕКЙХЕ, НВЮЦХ, Б МЮВЮКЭМНИ ЯРЮДХХ ТНПЛХПНБЮМХЪ, Б БХДЕ ПНГНБЮРН-КХБХДМШУ, ЛЕКЙХУ ТНККХЙСКЪПМШУ, КХУЕМНХДМШУ ОЮОСК ХКХ ЩПХРЕЛЮРН-ЯЙБЮЛНГМШУ ОЪРЕМ. оПХ ОНПЮФЕМХХ ЦКЮДЙНИ ЙНФХ БНГМХЙЮЧР ЯКЕЦЙЮ НРЕВМШЕ, ГЮЯРНИМН ЦХОЕПЕЛХПНБЮММШЕ ХМТХКЭРПХПНБЮММШЕ ОЪРМЮ Я ВЕРЙХЛХ ЙНМРСПЮЛХ, ЙНКЭЖЕБХДМШУ ХКХ НБЮКЭМШУ НВЕПРЮМХИ. йПЮЪ ХУ БШДЕКЪЧРЯЪ Б БХДЕ АНПДЧПЮ Я БЕГХЙСКЮЛХ Х ВЕЬСИЙН-ЙНПНВЙЮЛХ МЮ ОНБЕПУМНЯРХ.
б ЖЕМРПЕ ЙНКЭЖЕБХДМШУ ЩКЕЛЕМРНБ (ЯРЮДХЪ ПЮГПЕЬЕМХЪ) НЙПЮЯЙЮ НАШВМН АНКЕЕ АКЕДМЮЪ, ХМТХКЭРПЮЖХХ МЕР, ХЛЕЕРЯЪ КЕЦЙНЕ ЬЕКСЬЕМХЕ. б ПЕГСКЭРЮРЕ ЮСРНХМНЙСКЪЖХХ Б ЖЕМРПЕ ОНБРНПМН БНГМХЙЮЧР БШЯШОЮМХЪ ЙНКЭЖЕБХДМНИ ТНПЛШ Я УНПНЬН ЙНМРСПХПНБЮММШЛ ОЕПХТЕПХВЕЯЙХЛ БЮКХЙНЛ, НАПЮГСЪ БОХЯЮММШЕ ДПСЦ Б ДПСЦЮ ЙНКЭЖЮ, МЮОНЛХМЮЧЫХЕ ОН ТНПЛЕ ПЮДСФЙС ЦКЮГЮ - «ХПХЯ». пФЮБШИ ЛХЙПНЯОНПСЛ ВЮЫЕ ХМТХЖХПСЕР ЦКЮДЙСЧ ЙНФС Я БНБКЕВЕМХЕЛ Б ОПНЖЕЯЯ ОСЬЙНБШУ БНКНЯ.
дХЮЦМНГ. оНЛХЛН УЮПЮЙРЕПМНИ ЙКХМХВЕЯЙНИ ЯХЛОРНЛЮРХЙХ, ХЛЕЕР ГМЮВЕМХЕ ГЕКЕМЮЪ ТКЧНПЕЯЖЕМЖХЪ ЯОНП ЦПХАЮ Б ОНПЮФЕММШУ БНКНЯЮУ ОНД КСВЮЛХ КЮЛОШ бСДЮ. оПХ ДХТТЕПЕМЖХЮКЭМНЛ ДХЮЦМНГЕ Я РПХУНТХРХЕИ Х ТЮБСЯНЛ НАПЮЫЮЧР БМХЛЮМХЕ МЮ БШЯНЙН НАКНЛЮММШЕ БНКНЯШ, ХЛЕЧЫХЕ ЛСТРННАПЮГМШЕ ВЕУКХЙХ, ЮЯАЕЯРНБХДМНЕ ЬЕКСЬЕМХЕ; ПЮЯЯЕЪММШЕ НВЮЦХ ЮСРНХМНЙСКЪЖХХ Х ЙПЮЕБСЧ КНЙЮКХГЮЖХЧ НВЮЦНБ ОПХ ЮМРПНОНТХКЭМНИ ЛХЙПНЯОНПХХ. пЕГСКЭРЮРШ ЛХЙПНЯЙНОХВЕЯЙНЦН, ЙСКЭРСПЮКЭМНЦН Х КЧЛХМЕЯЖЕМРМНЦН ХЯЯКЕДНБЮМХЪ ОНГБНКЪЧР ОНДРБЕПДХРЭ ДХЮЦМНГ. оПХ ОПНТХКЮЙРХВЕЯЙХУ НЯЛНРПЮУ ДЕРЯЙХУ ЙНККЕЙРХБНБ Х СЯРЮМНБКЕМХИ ЙПХРЕПХЪ ХГКЕВЕММНЯРХ РЮЙФЕ ХЯОНКЭГСЧР КЧЛХМЕЯЖЕМРМНЕ ХЯЯКЕДНБЮМХЕ.
 тЮБСЯ. бНГАСДХРЕКЭ ГЮАНКЕБЮМХЪ - ЮМРПНОНТХКЭМШИ ЦПХА р. (Achorion) schonleinii МЮУНДХРЯЪ БМСРПХ БНКНЯЮ Х ХЛЕЕР ЯБНЕНАПЮГМШЕ АСКЮБНБХДМШЕ ЯОНПШ, ПЮЯОНКЮЦЮЧЫХЕЯЪ ЖЕОНВЙНИ. хМЙСАЮЖХНММШИ ОЕПХНД МЕНОПЕДЕКЕММШИ, НР 2-3 МЕДЕКЭ ДН 6-12 ЛЕЯЪЖЕБ Х АНКЭЬЕ, ВРН НАСЯКНБКЕМН МЕГМЮВХРЕКЭМНИ ЙНМРЮЦХНГМНЯРЭЧ ГЮАНКЕБЮМХЪ Х НЯНАЕММНЯРЪЛХ ЕЦН ОЮРНЦЕМЕГЮ.
тЮБСЯ. бНГАСДХРЕКЭ ГЮАНКЕБЮМХЪ - ЮМРПНОНТХКЭМШИ ЦПХА р. (Achorion) schonleinii МЮУНДХРЯЪ БМСРПХ БНКНЯЮ Х ХЛЕЕР ЯБНЕНАПЮГМШЕ АСКЮБНБХДМШЕ ЯОНПШ, ПЮЯОНКЮЦЮЧЫХЕЯЪ ЖЕОНВЙНИ. хМЙСАЮЖХНММШИ ОЕПХНД МЕНОПЕДЕКЕММШИ, НР 2-3 МЕДЕКЭ ДН 6-12 ЛЕЯЪЖЕБ Х АНКЭЬЕ, ВРН НАСЯКНБКЕМН МЕГМЮВХРЕКЭМНИ ЙНМРЮЦХНГМНЯРЭЧ ГЮАНКЕБЮМХЪ Х НЯНАЕММНЯРЪЛХ ЕЦН ОЮРНЦЕМЕГЮ.
аНКЕЧР ОПЕХЛСЫЕЯРБЕММН НЯКЮАКЕММШЕ, ЮЯРЕМХГХПНБЮММШЕ ДЕРХ, ЯРПЮДЮЧЫХЕ ЦХОНРПНТХЕИ, ФЕКСДНВМН-ЙХЬЕВМШЛХ, МЕПБМН-ЩМДНЙПХММШЛХ ГЮАНКЕБЮМХЪЛХ, ОЕПЕМЕЯЬХЕ РЪФЕКШЕ ХМТЕЙЖХХ. б БНГМХЙМНБЕМХХ ТЮБСЯЮ РЮЙФЕ ХЦПЮЧР ПНКЭ МЕОНКМНЖЕММНЕ ОХРЮМХЕ Х МЕПЮЖХНМЮКЭМШИ ЯЮМХРЮПМН-ЦХЦХЕМХВЕЯЙХИ ПЕФХЛ. гЮПЮФЕМХЕ ОПНХЯУНДХР ОПХ ОПЪЛНЛ ЙНМРЮЙРЕ Я АНКЭМШЛХ ХКХ ВЮЫЕ ВЕПЕГ ГЮПЮФЕММШЕ ЦПХАЮЛХ ОПЕДЛЕРШ (АЕКЭЕ, ХЦПСЬЙХ). бНГАСДХРЕКЭ ОНПЮФЮЕР БНКНЯХЯРСЧ ВЮЯРЭ ЦНКНБШ, ЦКЮДЙСЧ ЙНФС, МНЦРХ Х БМСРПЕММХЕ НПЦЮМШ.
б ЯННРБЕРЯРБХХ Я ОЕПБХВМШЛХ ЯХЛОРНЛЮЛХ ЙКХМХВЕЯЙХЕ ОПНЪБКЕМХЪ ТЮБСЯЮ ДЕКЪР МЮ 3 ПЮГМНБХДМНЯРХ: РХОХВМСЧ (ХКХ ЯЙСРСКЪПМСЧ), ЮРХОХВМСЧ - ЯЙБЮЛНГМСЧ (ХКХ ОХРХПЕНХДМСЧ) Х ХЛОЕРХЦХМНГМСЧ.
нЯМНБМШЛ ЩКЕЛЕМРНЛ ТЮБСЯЮ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ ОПХ РХОХВМНИ ПЮГМНБХДМНЯРХ ЪБКЪЕРЯЪ ЯЙСРСКЮ (ТЮБНГМШИ ЫХРНЙ), ОПЕДЯРЮБКЪЧЫЮЪ ЯНАНИ ВХЯРСЧ ЙСКЭРСПС ЦПХАЮ. нМЮ ПЮЯОНКНФЕМЮ МЮ ЩПХРЕЛЮРНГМН-ХМТХКЭРПЮРХБМНЛ НЯМНБЮМХХ, ЯКЕЦЙЮ ЬЕКСЬЮЫЕЛЯЪ. бНГБШЬЮЪЯЭ МЮД СПНБМЕЛ ЙНФХ, ТЮБНГМШИ ЫХРНЙ ХЛЕЕР ОПЮБХКЭМН-НЙПСЦКШЕ НВЕПРЮМХЪ, ФЕКРНБЮРН-АСПСЧ НЙПЮЯЙС Х МЕЯЙНКЭЙН ГЮОЮДЮЧЫСЧ ЖЕМРПЮКЭМСЧ ВЮЯРЭ (ОН БМЕЬМЕЛС БХДС ЯЙСРСКЮ МЮОНЛХМЮЕР ЛХМХЮРЧПМНЕ АКЧДЖЕ ХКХ НЯМНБЮМХЕ ПЕОШ). бНКНЯШ, ОНПЮФЕММШЕ р. schonleinii, РСЯЙКШЕ, ЮРПНТХВМШЕ, АЕГФХГМЕММШЕ, КНЛЙХЕ, ОНУНФХЕ МЮ БНКНЯШ ЯРЮПШУ, МЕСУНФЕММШУ ОЮПХЙНБ. дКЪ ЯЙСРСКЪПМНИ ТНПЛШ УЮПЮЙРЕПМШ ЯОЕЖХТХВЕЯЙХИ «ЮЛАЮПМШИ», ХКХ «ЛШЬХМШИ», ГЮОЮУ, ГЮБХЯЪЫХИ НР ОПХЯСРЯРБХЪ Б ЯЙСРСКЮУ ЯНОСРЯРБСЧЫХУ ЛХЙПННПЦЮМХГЛНБ, Х БНГМХЙМНБЕМХЕ ПСАЖНБНИ ЮРПНТХХ МЮ ЛЕЯРЕ ЫХРЙНБ.
оПХ ХЛОЕРХЦХМНГМНИ ПЮГМНБХДМНЯРХ ТЮБСЯЮ БЛЕЯРН ЯЙСРСК БНГМХЙЮЧР ТНККХЙСКЪПМШЕ ОСЯРСКШ, ОНДЯШУЮЧЫХЕ Б ФЕКРНБЮРН-ЯЕПШЕ, ЛЕДНБШЕ, ЙНПЙХ, МЮОНЛХМЮЧЫХЕ БСКЭЦЮПМНЕ ХЛОЕРХЦН. яЙБЮЛНГМЮЪ (ОХРХПХНХДМЮЪ) ТНПЛЮ ТЮБСЯЮ ОПНРЕЙЮЕР Б БХДЕ ЩПХРЕЛЮРНГМШУ ЬЕКСЬЮЫХУЯЪ СВЮЯРЙНБ, БМЕЬМЕ ОНУНФХУ МЮ ЯЕАНПЕИМСЧ ЩЙГЕЛС (ЯЕАЕПНХДШ). дКЪ НАЕХУ ЮРХОХВМШУ ТНПЛ ТЮБСЯЮ УЮПЮЙРЕПМШ РН ФЕ ЯБНЕНАПЮГМНЕ ХГЛЕМЕМХЕ БНКНЯ (РСЯЙКШЕ, АЕГФХГМЕММШЕ, ХЯРНМВЕММШЕ, ЙЮЙ АШ ГЮОШКЕММШЕ) Х ХЯУНД Б ПСАЖНБСЧ ЮРПНТХЧ.
тЮБСЯ ЦКЮДЙНИ ЙНФХ ВЮЫЕ БНГМХЙЮЕР БРНПХВМН ОПХ ОНПЮФЕМХХ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ Х КХЬЭ ХГПЕДЙЮ - ХГНКХПНБЮММН. мЮ ЦКЮДЙНИ ЙНФЕ БНГЛНФМШ РЕ ФЕ 3 ПЮГМНБХДМНЯРХ ТЮБСЯЮ. яЙСРСКШ ПЮЯОНКЮЦЮЧРЯЪ ЯЦПСООХПНБЮМН МЮ ЩПХРЕЛЮРНГМНЛ ХМТХКЭРПХПНБЮММНЛ НЯМНБЮМХХ, ОНПЮФЮЧРЯЪ ОСЬЙНБШЕ БНКНЯШ. оПХ ОХРХПЕНХДМНИ ТНПЛЕ ЩПХРЕЛЮРНГМШЕ ЬЕКСЬЮЫХЕЯЪ НВЮЦХ Я МЕВЕРЙХЛХ ЦПЮМХЖЮЛХ МЕОПЮБХКЭМШУ НВЕПРЮМХИ, ПЮЯОПНЯРПЮМЪЧРЯЪ ОН ОЕПХТЕПХХ Х ЯКХБЮЧРЯЪ. с АНКЭМШУ Я ХЛОЕРХЦХМНГМНИ ТНПЛНИ ОНБЕПУМНЯРМШЕ ТНККХЙСКЪПМШЕ ОСЯРСКШ ЦПСООХПСЧРЯЪ МЮ НАЫЕЛ ЩПХРЕЛЮРНГМНЛ ХМТХКЭРПХПНБЮММНЛ НЯМНБЮМХХ. оНПЮФЕМХЕ ЦКЮДЙНИ ЙНФХ ПЮГПЕЬЮЕРЯЪ АЕЯЯКЕДМН.
оЮРНКНЦХВЕЯЙХЕ ХГЛЕМЕМХЪ МНЦРЕИ С ДЕРЕИ ПЕДЙХ Х ВЮЫЕ БНГМХЙЮЧР С БГПНЯКШУ, НАШВМН МЮ ЙХЯРЪУ. мНЦРХ ЯРНО ОНПЮФЮЧРЯЪ ПЕДЙН Х КХЬЭ ОПХ ЦЕМЕПЮКХГНБЮММШУ ТНПЛЮУ АНКЕГМХ. яЙСРСКШ НАПЮГСЧРЯЪ Б РНКЫЕ МНЦРЕБНИ ОКЮЯРХМЙХ, БЯКЕДЯРБХЕ ВЕЦН ДЕТНПЛЮЖХЧ МНЦРЪ Х ОНДМНЦРЕБНИ ЦХОЕПЙЕПЮРНГ НАМЮПСФХБЮЧР МЮ ОНГДМХУ ЩРЮОЮУ ГЮАНКЕБЮМХЪ.
бХЯЖЕПЮКЭМШЕ ОНПЮФЕМХЪ ТЮБНГМНЦН УЮПЮЙРЕПЮ БНГЛНФМШ Б КЧАНЛ БНГПЮЯРЕ, БНГАСДХРЕКЭ ЛНФЕР ПЮЯОПНЯРПЮМЪРЭЯЪ Х ЦЕЛЮРНЦЕММН. нОХЯЮМШ ТЮБНГМШЕ ОМЕБЛНМХХ, ЛЕМХМЦХРШ, ОНПЮФЕМХЪ ФЕКСДНВМН-ЙХЬЕВМНЦН РПЮЙРЮ, ЙНЯРЕИ. хЛОЕРХЦХМНГМШЕ ТНПЛШ ТЮБСЯЮ ОПХ ПЮЯОПНЯРПЮМЕММНИ КНЙЮКХГЮЖХХ Х НЯРПНЛ РЕВЕМХХ МЕПЕДЙН НЯКНФМЪЧР БРНПХВМШЕ ЮККЕПЦХВЕЯЙХЕ БШЯШОЮМХЪ (ТЮБХДШ), ОНКХЛНПТМШЕ ОН УЮПЮЙРЕПС (ЩПХРЕЛЮРН-ЯЙБЮЛНГМШЕ, ОЯНПХЮГХТНПЛМШЕ, КХУЕМНХДМШЕ, хдх ОЮКСКН-ОСЕРСКЕГМЭЫ).
дХЮЦМНГ БЯЕУ ПЮГМНБХДМНЯРЕИ ТЮБСЯЮ ОПНЯР ББХДС УЮПЮЙРЕПМНИ ЙКХМХВЕЯЙНИ ЯХЛОРНЛЮРХЙХ Х КЕЦЙН ОНДРБЕПФДЮЕРЯЪ НАМЮПСФЕМХЕЛ БНГАСДХРЕКЪ ЙЮЙ ОПХ ЛХЙПНЯЙНОХВЕЯЙНЛ, РЮЙ Х ОПХ ЙСКЭРСПЮКЭМНЛ ХЯЯКЕДНБЮМХХ. б ЮРХОХВМШУ ЯКСВЮЪУ (ХЛОЕРХЦХМНГМЮЪ Х ЯЙБЮЛНГМЮЪ ТНПЛЮ) ПЮЯОНГМЮБЮМХЕ ТЮБСЯЮ НАКЕЦВЮЧР НРЯСРЯРБХЕ НЯРПНБНЯОЮКХРЕКЭМШУ ЯХЛОРНЛНБ, УЮПЮЙРЕПМШУ ДКЪ ЯРЮТХКНЙНЙЙНБНИ ТНККХЙСКЪПМНИ ОХНДЕПЛХХ Х ЯЕАНПЕИМНИ ЩЙГЕЛШ, УПНМХВЕЯЙНЕ РНПОХДМНЕ РЕВЕМХЕ. йПНЛЕ РНЦН, С АНКЭМШУ Я ЮРХОХВМШЛ ТЮБСЯНЛ ХЛЕЕРЯЪ УЮПЮЙРЕПМНЕ ОНПЮФЕМХЕ БНКНЯ, Х ЛНЦСР ОПХЯСРЯРБНБЮРЭ ДПСЦХЕ ОПНЪБКЕМХЪ ЩРНИ ХМТЕЙЖХХ.
кЕВЕМХЕ АНКЭМШУ РПХУНТХРХЪЛХ, ЛХЙПНЯОНПХЪЛХ Х ТЮБСЯНЛ. оПХ БЯЕУ ДЕПЛЮРНТХРХЪУ, ГЮ ХЯЙКЧВЕМХЕЛ ХМТХКЭРПЮРХБМН-МЮЦМНХРЕКЭМНИ РПХУНТХРХХ, ЛЕРНДШ РЕПЮОХХ ХДЕМРХВМШ. хГНКХПНБЮММНЕ ОНПЮФЕМХЕ ЦКЮДЙНИ ЙНФХ ОПХ ОНБЕПУМНЯРМНИ РПХУНТХРХХ, ЛХЙПНЯОНПХЪУ Х ТЮБСЯЕ СЯОЕЬМН КЕВЮР Я ОНЛНЫЭЧ МЮПСФМШУ яПЕДЯРБ: СРПНЛ 2-5% ЯОХПРНБНИ ПЮЯРБНП ИНДЮ Х БЕВЕПНЛ -ЛЮГХ ЛХЙНГНКНМ, ЦПХГЕНТСКЭБХМНБЮЪ, БХКЭЙХМЯНМНБЮЪ ХКХ ЛЮГЭ, ЯНДЕПФЮЫЮЪ 10 % ЯЕПШ Х 3% ЯЮКХЖХКНБНИ ЙХЯКНРШ, Б РЕВЕМХЕ 2-3 МЕДЕКЭ. гЮРЕЛ, Б ЙЮВЕЯРБЕ ОНДДЕПФХБЮЧЫЕИ РЕПЮОХХ, ОПХЛЕМЪЧР 2 % ЯОХПРНБНИ ПЮЯРБНП ИНДЮ ЕФЕДМЕБМН ХКХ ВЕПЕГ ДЕМЭ Б РЕВЕМХЕ 3-4 МЕДЕКХ.
оПХ ОНПЮФЕМХХ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ, Ю РЮЙФЕ ОПХ ЛМНФЕЯРБЕММШУ БШЯШОЮМХЪУ МЮ ЦКЮДЙНИ ЙНФЕ ХЯОНКЭГСЧР ОПНРХБНЦПХАЙНБШИ ЮМРХАХНРХЙ ЦПХГЕНТСКЭБХМ, ЙНРНПШИ НАКЮДЮЕР ЯОНЯНАМНЯРЭЧ ЮДЯНПАХПНБЮРЭЯЪ НПНЦНБЕБЮЧЫХЛХ ЙКЕРЙЮЛХ ЩОХДЕПЛХЯЮ, БНКНЯ, МНЦРЕИ Х МНЦРЕБНЦН КНФЮ. оПХЛЕМЪЧР ЦПХГЕНТСКЭБХМ-ТНПРЕ, НВХЫЕММШИ БШЯНЙНДХЯОЕПЯМШИ ОПЕОЮПЮР. яСРНВМСЧ ДНГС ЕЦН СЯРЮМЮБКХБЮЧР Я СВЕРНЛ ЛЮЯЯШ РЕКЮ ПЕАЕМЙЮ - 15-16 ЛЦ МЮ 1 ЙЦ ЛЮЯЯШ, ПЮГДЕКЪЪ ЕЕ МЮ 3 ОПХЕЛЮ. оПЕОЮПЮР ОПХМХЛЮЧР ОНЯКЕ ЕДШ Х ГЮОХБЮЧР ЯРНКНБНИ КНФЙНИ ПЮЯРХРЕКЭМНЦН ЛЮЯКЮ ДКЪ КСВЬЕИ ПЕГНПАЖХХ КЕЙЮПЯРБЮ Б РНМЙНИ ЙХЬЙЕ. кЕВЕМХЕ ОПНБНДЪР ОНД ЙНМРПНКЕЛ ЛХЙПНЯЙНОХВЕЯЙНЦН ХЯЯКЕДНБЮМХЪ МЮ ЦПХАШ. дН ОЕПБНЦН НРПХЖЮРЕКЭМНЦН ЮМЮКХГЮ ЦПХГЕНТСКЭБХМ-ТНПРЕ МЮГМЮВЮЧР ЕФЕДМЕБМН, ГЮРЕЛ ВЕПЕГ ДЕМЭ, Ю ОНЯКЕ 3-ЙПЮРМНЦН НРПХЖЮРЕКЭМНЦН ХЯЯКЕДНБЮМХЪ МЮ ЦПХАШ - Б БХДЕ ОНДДЕПФХБЮЧЫЕИ ДНГШ 2 ПЮГЮ Б МЕДЕКЧ МЮ ОПНРЪФЕМХХ 2 МЕДЕКХ.
нДМНБПЕЛЕММН Я ОПХЕЛНЛ ЦПХГЕНТСКЭБХМЮ ОПНБНДЪР МЮПСФМНЕ КЕВЕМХЕ. нВЮЦХ ОНПЮФЕМХЪ ЯЛЮГШБЮЧР 2-5 % ЯОХПРНБШЛ ПЮЯРБНПНЛ ИНДЮ СРПНЛ, Ю МЮ МНВЭ 10% ЯЕПМНИ Х 3% ЯЮКХЖХКНБНИ ЛЮГЭЧ. нРЯКНИЙС ОН юПХЕБХВС ДЕКЮЧР 2-3 ПЮГЮ (НПХЕМРХПНБНВМН 1 ПЮГ Б 10-12 ДМЕИ). бНКНЯШ ПЕЦСКЪПМН, ЕФЕМЕДЕКЭМН, ЯАПХБЮЧР, РЮЙ ЙЮЙ ЦПХГЕНТСКЭБХМ ОПНМХЙЮЕР Б ПНЦНБНЕ БЕЫЕЯРБН БНКНЯЮ МЕ АНКЕЕ ВЕЛ МЮ 2-3 ЛЛ. лШРЭЕ ЦНКНБШ Я ЛШКНЛ Х ЫЕРЙНИ, АПХРЭЕ БНКНЯ ОНБРНПЪЧР ЙЮФДШЕ 7-10 ДМЕИ. яПЕДМЪЪ ОПНДНКФХРЕКЭМНЯРЭ КЕВЕМХЪ ОПХ ЛХЙПНЯОНПХХ - НР 6 ДН 10 МЕДЕКЭ, ОПХ РПХУНТХРХХ Х ТЮБСЯЕ - 5-6 МЕДЕКЭ.
кЕВЕМХЕ ЦПХГЕНТСКЭБХМНЛ-ТНПРЕ ДЕРХ ОЕПЕМНЯЪР УНПНЬН. оНАНВМШЕ ЪБКЕМХЪ Б БХДЕ ЦНКНБМНИ АНКХ, ДХЯОЕОЯХВЕЯЙХУ ПЮЯЯРПНИЯРБ, АНКЕИ Б ЯЕПДЖЕ, ДХЯАЮЙРЕПХНГ ХГ-ГЮ ХГЛЕМЕМХЪ НАЛЕМЮ БХРЮЛХМНБ ЦПСООШ б, КЕИЙНОЕМХХ, ЩНГХМНТХКХХ, ЮККЕПЦХВЕЯЙХУ ДЕПЛЮРХРНБ, МЮПСЬЕМХЪ ОНПТХПХМНБНЦН НАЛЕМЮ МЮАКЧДЮЧРЯЪ ПЕДЙН. нАШВМН ЩРХ ЪБКЕМХЪ ЙПЮРЙНБПЕЛЕММШ Х ОПХ СЛЕМЭЬЕМХХ ДНГШ ХКХ БПЕЛЕММНЛ ОПЕЙПЮЫЕМХХ КЕЙЮПЯРБЮ АШЯРПН ХЯВЕГЮЧР. оПХ НАХКЭМШУ ЮККЕПЦХВЕЯЙХУ БШЯШОЮМХЪУ, БШПЮФЕММНЛ ГСДЕ, СЯРНИВХБШУ ДХЯОЕОЯХВЕЯЙХУ ПЮЯЯРПНИЯРБЮУ ЦПХГЕНТСКЭБХМ НРЛЕМЪЧР Х ОПНБНДЪР ДЕЯЕМЯХАХКХГХПСЧЫЕЕ КЕВЕМХЕ. оН ХЯВЕГМНБЕМХХ СОНЛЪМСРШУ ЪБКЕМХИ КЕВЕМХЕ БНГНАМНБКЪЧР, МН Б ОНКНБХММНИ ДНГЕ Б РЕВЕМХЕ ОЕПБШУ 2-3 ДМЕИ. я ЖЕКЭЧ ОПНТХКЮЙРХЙХ ДХЯАЮЙРЕПХНГЮ МЮ ОПНРЪФЕМХХ БЯЕЦН ЙСПЯЮ ЦПХГЕНТСКЭБХМНРЕПЮОХХ МЮГМЮВЮЧР БХРЮЛХМШ ЙНЛОКЕЙЯЮ б. оПЕОЮПЮР ОПНРХБНОНЙЮГЮМ ОПХ ГКНЙЮВЕЯРБЕММШУ МНБННАПЮГНБЮМХЪУ, АНКЕГМЪУ ЙПНБХ, ОЕВЕМХ, ОНВЕЙ, ЪГБШ ФЕКСДЙЮ ХКХ ЪГБШ ДБЕМЮДЖЮРХОЕПЯРМНИ ЙХЬЙХ, ОНПТХПХМНБНИ АНКЕГМХ, ЮЙРХБМНЛ РСАЕПЙСКЕГЕ.
нВЮЦХ МЮ ЦКЮДЙНИ ЙНФЕ ОПХ МЮГМЮВЕМХХ ЦПХГЕНТСКЭБХМЮ БМСРПЭ РЮЙФЕ ОНДБЕПЦЮЧР ЮЙРХБМНИ МЮПСФМНИ РЕПЮОХХ. оНПЮФЕММШЕ ОСЬЙНБШЕ БНКНЯШ СДЮКЪЧР НРЯКЮХБЮЧЫЕИ ЛЮГЭЧ юПХЕБХВЮ ХКХ ОПНБНДЪР НРЯКНИЙС Я ОНЛНЫЭЧ ЙНККНДХИМНИ ОКЕМЙХ (ЯЮКХЖХКНБЮЪ Х ЛНКНВМЮЪ ЙХЯКНРШ ОН 10 Ц, ЙНККНДХЪ 80 ЛК). оКЕМЙС МЮЙКЮДШБЮЧР 2-3 ДМЪ, ГЮРЕЛ МЮ МЕЕ ОНМНЯЪР 2-5 % ЯЮКХЖХКНБСЧ ЛЮГЭ (ОНД БНЫЮМСЧ АСЛЮЦС Х БЮРС), ОНЯКЕ ВЕЦН ОКЕМЙС БЛЕЯРЕ Я ОСЬЙНБШЛХ БНКНЯЮЛХ КЕЦЙН СДЮКЪЧР. еЯКХ НРЯКНИЙЮ НЙЮГЮКЮЯЭ МЕОНКМНИ, ОПНЖЕДСПС ОНБРНПЪЧР. б ДЮКЭМЕИЬЕЛ НВЮЦХ ЯЛЮГШБЮЧР 2 % ЯОХПРНБШЛ ПЮЯРБНПНЛ ИНДЮ СРПНЛ Х БЕВЕПНЛ, КЧАНИ ТСМЦХЖХДМНИ ЛЮГЭЧ (5 % ЦПХГЕНТСКЭБХМНБНИ, 10% ЯЕПМНИ Х 3 % ЯЮКХЖХКНБНИ, ЛЮГЪЛХ бХКЭЙХХЯНМЮ, ЛХЙНГНКНМ, ЙЮМЕЯРЕМ).
с ДЕРЕИ Я ОПНРХБНОНЙЮГЮМХЪЛХ Й ЦПХГЕНТСКЭБХМНРЕПЮОХХ ДКЪ ЩОХКЪЖХХ БНКНЯ ОПХЛЕМЪЧР 4% ЩОХКХМНБШИ ОКЮЯРШПЭ. оПЕДБЮПХРЕКЭМН БНКНЯШ ЯАПХБЮЧР, ОКЮЯРШПЭ МЮМНЯЪР РНМЙХЛ ЯКНЕЛ МЮ НВЮЦХ. дЕРЪЛ ДН 6 КЕР ОКЮЯРШПЭ МЮЙКЮДШБЮЧР НДМНЙПЮРМН МЮ 15- 18 ДМЕИ, Ю ДЕРЪЛ ЯРЮПЬЕЦН БНГПЮЯРЮ - ДБЮФДШ, ЛЕМЪЪ ОНБЪГЙС ВЕПЕГ 8 10 ДМЕИ. с ДЕРЕИ КЕЦЙНБНГАСДХЛШУ, ЮЯРЕМХГХПНБЮММШУ ЩОХКЪЖХЧ ОПНБНДЪР ОПЕПШБХЯРНЛ ЛЕРНДНЛ: Б БНГПЮЯРЕ ДН 6 КЕР ОКЮЯРШПЭ МЮЙКЮДШБЮЧР МЮ 3 ЯСРНЙ, Ю ГЮРЕЛ ОНЯКЕ 7-ДМЕБМНЦН ОЕПЕПШБЮ ЕЫЕ МЮ 7-Ч ДМЕИ, ДЕРЪЛ ЯРЮПЬЕ 6 КЕР - МЮ 1 МЕДЕКЧ Х ОНЯКЕ 7-ДМЕБМНЦН ОЕПЕПШБЮ ЕЫЕ МЮ 10-14 ДМЕИ. нАШВМН БНКНЯШ БШОЮДЮЧР ВЕПЕГ 21-24 ДМЪ. б ОЕПХНД НРЯСРЯРБХЪ БНКНЯ МЮГМЮВЮЧР ТСМЦХЖХДМШЕ ЯПЕДЯРБЮ: ДМЕЛ 2% ЯОХПРНБНИ ПЮЯРБНП ИНДЮ, Ю БЕВЕПНЛ ЛЮГЭ, ЯНДЕПФЮЫСЧ 10% ЯЕПШ Х 2-3% ЯЮКХЖХКНБНИ ЙХЯКНРШ. оКЮЯРШПЭ ДНГХПСЧР Б ГЮБХЯХЛНЯРХ НР ЛЮЯЯШ РЕКЮ АНКЭМНЦН: ОПХ ЛЮЯЯЕ 10 ЙЦ - 2 Ц, 11 ЙЦ - 2,5 Ц, 12 ЙЦ - 3 Ц, 13-14 ЙЦ - 3,5 Ц, 15 ЙЦ -3,5-4 Ц, 16-17 ЙЦ -4 Ц, 18 ЙЦ -4,5 Ц, 19-25 ЙЦ -5 Ц, 26-30 ЙЦ - 5,5 Ц, 31-35 ЙЦ -6 Ц, 36-40 ЙЦ - 7-8 Ц.
оНАНВМШЕ ЪБКЕМХЪ (ЙНМЗЧМЙРХБХР, АКЕТЮПХР, ЮЙМЕОНДНАМШЕ Х ТНККХЙСКЪПМШЕ ЯШОХ МЮ КХЖЕ, ТНККХЙСКЪПМШИ ЦХОЕПЙЕПЮРНГ МЮ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ, ЦНКНБМЮЪ АНКЭ, АЕЯОНЙНИМШИ ЯНМ, МНВМШЕ ЯРПЮУХ) АШБЮЧР ПЕДЙН Х БШПЮФЕМШ ЯКЮАН. оПХ ХУ БНГМХЙМНБЕМХХ ОКЮЯРШПЭ ЯМХЛЮЧР, МЮГМЮВЮЧР НАХКЭМНЕ ОХРЭЕ, ЮЯЙНПАХМНБСЧ ЙХЯКНРС, БХРЮЛХМШ б6, б2, ОХПХДНЙЯЮКЭТНЯТЮР, ЮМРХЦХЯРЮЛХММШЕ ОПЕОЮПЮРШ. вЕПЕГ 5-7 ДМЕИ ОКЮЯРШПЭ ЛНФМН МЮКНФХРЭ ЯМНБЮ. оПНРХБНОНЙЮГЮМ ЩОХКХМ ОПХ АНКЕГМЪУ ОЕВЕМХ, ОНВЕЙ, ЯСЯРЮБНБ Х МЕПБМНИ ЯХЯРЕЛШ. дЕРЪЛ ДН 1 ЦНДЮ ЩОХКХМНБШИ ОКЮЯРШПЭ МЕ ОПХЛЕМЪЧР, Ю ОНЯКЕ 1 ЦНДЮ НМ ПЮГПЕЬЕМ РНКЭЙН Б ЯРЮЖХНМЮПМШУ СЯКНБХЪУ, ЦДЕ ЕФЕМЕДЕКЭМН ОПНБНДЪР ЙНМРПНКЭ ЛНПТНКНЦХХ ЙПНБХ Х ЛНВХ.
оПХ НРЯСРЯРБХХ ЦПХГЕНТСКЭБХМЮ Х ЮМХКХМНБНЦН ОКЮЯРШПЪ ХКХ ОПХ МЮКХВХХ ОПНРХБНОНЙЮГЮМХИ Й ХУ ОПХЛЕМЕМХЧ МЮГМЮВЮЧР ПЕМРЦЕМНЩОХКЪЖХЧ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ. пЕМРЦЕМНБЯЙНЕ НАКСВЕМХЕ ЛНФМН ОПХЛЕМЪРЭ ДЕРЪЛ ЯРЮПЬЕ 3 КЕР ОН ВЕРШПЕУОНКЭМНИ ЯХЯРЕЛЕ. дПНАМШЕ ДНГШ МЕ ОПЕБШЬЮЧР 100-150 п, Б ЯСЛЛЕ ХУ ДНБНДЪР ДН 400-500 п МЮ ЙЮФДНЕ ОНКЕ. мЮ 14- 16-И ДЕМЭ БНКНЯШ МЮВХМЮЧР БШОЮДЮРЭ; ЛШРЭЕ РЕОКНИ БНДНИ Я ЛШКНЛ Х ПСВМЮЪ ЩОХКЪЖХЪ СЯЙНПЪЧР БШОЮДЕМХЕ БНКНЯ. нРПЮЯРЮЧР БНКНЯШ ВЕПЕГ 2- 3 ЛЕЯЪЖЮ. б ЩРНР ОЕПХНД ЛЕЯРМНЕ КЕВЕМХЕ ОПНБНДЪР РЮЙ ФЕ, ЙЮЙ Х ОПХ КЕВЕМХХ ЩОХКХМНБШЛ ОКЮЯРШПЕЛ.
дЕРЪЛ Я ЛХЙПНЯОНПХЕИ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ, ЙНРНПШЛ ОПНРХБНОНЙЮГЮМШ ЙЮЙ ЦПХГЕНТСКЭБХМ, РЮЙ Х ЩОХКХМНБШИ ОКЮЯРШПЭ Х ПЕМРЦЕМНЩОХКЪЖХЪ, МЮГМЮВЮЧР ДХИНДНКЕХМ ДКЪ МЮПСФМНЦН ЯЛЮГШБЮМХЪ.
б РЕВЕМХЕ 1-2 ЛЕЯЪЖЕБ НВЮЦХ ЕФЕДМЕБМН ДБСЙПЮРМН ЯЛЮГШБЮЧР, Я ОЕПХНДХВЕЯЙНИ НРЯКНИЙНИ, ЕФЕМЕДЕКЭМНИ ЯРПХФЙНИ Х ЛШРЭЕЛ ЦНКНБШ.
дКЪ НАЗЕЙРХБМНИ НЖЕМЙХ ПЕГСКЭРЮРНБ КЧАНЦН БХДЮ КЕВЕМХЪ ОПНБНДЪР 3-ЙПЮРМНЕ ЛХЙПНЯЙНОХВЕЯЙНЕ ХЯЯКЕДНБЮМХЕ ВЕЬСЕЙ Х БНКНЯ Я 5-7-ДМЕБМШЛХ ХМРЕПБЮКЮЛХ РНРВЮЯ ОНЯКЕ ОПЕЙПЮЫЕМХЪ КЕВЕМХЪ. йНМРПНКЭМШЕ ХЯЯКЕДНБЮМХЪ ОПНБНДЪР Б РЕВЕМХЕ 3 ЛЕЯЪЖЕБ ДХЯОЮМЯЕПМНЦН МЮАКЧДЕМХЪ. дЕРЯЙХИ ЙНККЕЙРХБ ПЕАЕМЙС ПЮГПЕЬЮЧР ОНЯЕЫЮРЭ ОНЯКЕ 3 НРПХЖЮРЕКЭМШУ ПЕГСКЭРЮРНБ ЮМЮКХГНБ, ОПХ СЯКНБХХ МНЬЕМХЪ ЬЮОНВЙХ МЮ ЦНКНБЕ Х ОНЯКЕ ОПНБЕДЕМХЪ ДНЛЮ ГЮЙКЧВХРЕКЭМНИ ДЕГХМТЕЙЖХХ. вЕПЕГ 3 ЛЕЯЪЖЮ МЮАКЧДЕМХЪ БШГДНПНБЕБЬЕЦН ПЕАЕМЙЮ ЯМХЛЮЧР Я ЙНМРПНКЪ.
кЕВЕМХЕ ХМТХКЭРПЮРХБМН-МЮЦМНХРЕКЭМНИ РПХУНТХРХХ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ Х ЦКЮДЙНИ ЙНФХ ОПНБНДЪР Я СВЕРНЛ ХМРЕМЯХБМНЯРХ БНЯОЮКХРЕКЭМНЦН ОПНЖЕЯЯЮ. бМЮВЮКЕ ОПХЛЕМЪЧР ОНБЪГЙХ Я ЦХОЕПРНМХВЕЯЙХЛ ПЮЯРБНПНЛ МЮРПХЪ УКНПХДЮ ХКХ ОПХЛНВЙХ Х БКЮФМН-БШЯШУЮЧЫХЕ ОНБЪГЙХ Я 2 % ПЮЯРБНПНЛ АНПМНИ ЙХЯКНРШ, 0,1 % ПЮЯРБНПНЛ ЩРЮЙПХДХМЮ КЮЙРЮРЮ, 0,02 % ПЮЯРБНПНЛ ТСПЮЖХКХМЮ. оНЯКЕ ЯРХУЮМХЪ НЯРПШУ ЪБКЕМХИ МЮГМЮВЮЧР 10-15%ЯЕП-МН-ДЕЦРЪПМСЧ ЛЮГЭ ХКХ ЛЮГЭ бХКЭЙХХЯНМЮ.
оПНТХКЮЙРХЙЮ. б НЯМНБС БЯЕУ ОПЕДСОПЕДХРЕКЭМШУ ЛЕПНОПХЪРХИ ОНКНФЕМ ПЮГПЮАНРЮММШИ Х УНПНЬН НОПЮБДЮБЬХИ ЯЕАЪ ДХЯОЮМЯЕПМШИ ЛЕРНД, ЙНРНПШИ ОПЕДСЯЛЮРПХБЮЕР НАЪГЮРЕКЭМСЧ ПЕЦХЯРПЮЖХЧ БЯЕУ ГЮАНКЕБЬХУ Я ХГБЕЫЕМХЕЛ (ОН СЯРЮМНБКЕММНИ ТНПЛЕ) БШЬЕЯРНЪЫЕЦН ЙНФМН-БЕМЕПНКНЦХВЕЯЙНЦН СВПЕФДЕМХЪ Х ЯЮМХРЮПМН-ЩОХДЕЛХНКНЦХВЕЯЙНИ ЯРЮМЖХХ, ЦДЕ ЯНЯРЮБКЪЕРЯЪ ЙНМЙПЕРМШИ ОКЮМ ОПНТХКЮЙРХВЕЯЙХУ ЛЕП Я СВЕРНЛ ЩОХДЕЛХНКНЦХВЕЯЙНИ НАЯРЮМНБЙХ.
яЮМХРЮПМН-ЩОХДЕЛХНКНЦХВЕЯЙЮЪ ЯРЮМЖХЪ ОПНБНДХР ЯЮМХРЮПМН-ДЕГХМТЕЙЖХНММШЕ ЛЕПНОПХЪРХЪ Х ОПХ МЕНАУНДХЛНЯРХ ХГБЕЫЮЕР БЕРЕПХМЮПМСЧ ЯКСФАС. оНЯКЕДМЪЪ ЙНМРПНКХПСЕР НРКНБ АПНДЪВХУ ЙНЬЕЙ Х ЯНАЮЙ, ДЕПЮРХГЮЖХНММШЕ ЛЕПНОПХЪРХЪ (ОПХ ЩОХГННРХХ ЯПЕДХ ЦПШГСМНБ), ОПНБНДХР КЕВЕМХЕ АНКЭМШУ ФХБНРМШУ. йНФМН-БЕМЕПНКНЦХВЕЯЙХЕ ДХЯОЮМЯЕПШ НЯСЫЕЯРБКЪЧР ОЕПХНДХВЕЯЙХЕ НЯЛНРПШ ДЕРЕИ Х НАЯКСФХБЮЧЫЕЦН ОЕПЯНМЮКЮ ДЕРЯЙХУ СВПЕФДЕМХХ, НАЯКЕДНБЮМХЕ БЯЕУ ВКЕМНБ ЯЕЛЭХ ГЮАНКЕБЬЕЦН ПЕАЕМЙЮ ДКЪ БШЪБКЕМХЪ ХЯРНВМХЙЮ ЕЦН ГЮПЮФЕМХЪ Х КХЖ, АШБЬХУ Я МХЛ Б ЙНМРЮЙРЕ.
еЯКХ С ГЮАНКЕБЬЕЦН ПЕАЕМЙЮ НАМЮПСФХБЮЧР РПХУНТХРХЧ, ТЮБСЯ ХКХ ГННЮМРПНОНТХКЭМСЧ ЛХЙПНЯОНПХЧ, БЯЕУ ДЕРЕИ, МЮУНДХБЬХУЯЪ Я МХЛ Б ЙНМРЮЙРЕ, НЯЛЮРПХБЮЧР 2 ПЮГЮ Я ХМРЕПБЮКНЛ Б 1 МЕДЕКЧ. оПХ НАМЮПСФЕМХХ С ГЮАНКЕБЬЕЦН ЮМРПНОНТХКЭМНИ ЛХЙПНЯОНПХХ НЯЛНРПШ ОПНХГБНДЪР ВЕПЕГ ЙЮФДШЕ 5 ДМЕИ Б РЕВЕМХЕ 5-6 МЕДЕКЭ (ЯПНЙ ХМЙСАЮЖХНММНЦН ОЕПХНДЮ). оПХ ЩРНЛ БХДЕ ЛХЙПНЯОНПХХ СЯРЮМЮБКХБЮЧР ЙЮПЮМРХМ МЮ 6 МЕДЕКЭ Я ЛНЛЕМРЮ НАМЮПСФЕМХЪ ОНЯКЕДМЕЦН ЯКСВЮЪ ГЮАНКЕБЮМХЪ, Ю ОПХ ЛХЙПНЯОНПХХ, НАСЯКНБКЕММНИ л. canis, РПХУНТХРХХ Х ТЮБСЯЕ - МЮ 4 МЕДЕКХ. пЕАЕМЙЮ, АНКЕБЬЕЦН ДЕПЛЮРНТХРХЪЛХ, ДНОСЯЙЮЧР Б ДЕРЯЙХИ ЙНККЕЙРХБ ОПХ 3-ЙПЮРМНЛ НРПХЖЮРЕКЭМНЛ ПЕГСКЭРЮРЕ ХЯЯКЕДНБЮМХЪ МЮ ЦПХАШ ОНЯКЕ НЙНМВЮМХЪ КЕВЕМХЪ.
б ДЕРЯЙХУ СВПЕФДЕМХЪУ МЕНАУНДХЛН ЯРПНЦН ЯНАКЧДЮРЭ ЯЮМХРЮПМН-ЦХЦХЕМХВЕЯЙХИ ПЕФХЛ, ДЕРХ ДНКФМШ ХЛЕРЭ ХМДХБХДСЮКЭМШЕ ЦНКНБМШЕ САНПШ, ОНКНРЕМЖЮ Х АЕКЭЕ. оПНБНДЪР ЯХЯРЕЛЮРХВЕЯЙХИ ЯЮМХРЮПМШИ МЮДГНП ГЮ ОЮПХЙЛЮУЕПЯЙХЛХ, АЮМЪЛХ, ДСЬЕБШЛХ Я ПЕЦСКЪПМШЛ НЯЛНРПНЛ БЯЕУ ПЮАНРМХЙНБ ЩРХУ СВПЕФДЕМХИ.
аНКЭЬНЕ ГМЮВЕМХЕ Б АНПЭАЕ Я ЦПХАЙНБШЛХ ГЮАНКЕБЮМХЪЛХ ХЛЕЕР ЬХПНЙЮЪ ЯЮМХРЮПМН-ОПНЯБЕРХРЕКЭМЮЪ ПЮАНРЮ, НЯНАЕММН ЯПЕДХ ЬЙНКЭМХЙНБ, ПНДХРЕКЕИ, СВЮЫХУЯЪ, ПЮАНРМХЙНБ ДЕРЯЙХУ СВПЕФДЕМХИ, СВХРЕКЕИ. б АЕЯЕДЮУ Х КЕЙЖХЪУ СЙЮГШБЮЧР МЮ НОЮЯМНЯРЭ ГЮПЮФЕМХЪ ОПХ ОНКЭГНБЮМХХ ВСФХЛХ ОПЕДЛЕРЮЛХ РСЮКЕРЮ, ЦНКНБМШЛХ САНПЮЛХ, ОПХ ХЦПЕ Я АПНДЪВХЛХ ЯНАЮЙЮЛХ Х ЙНЬЙЮЛХ, Ю РЮЙФЕ МЮ МЕНАУНДХЛНЯРЭ БШОНКМЕМХЪ ЯЮМХРЮПМШУ ОПЮБХК Б ОЮПХЙЛЮУЕПЯЙХУ. яРЕОЕМЭ ПЮЯОПНЯРПЮМЕМХЪ ГЮПЮГМШУ ЦПХАЙНБШУ ГЮАНКЕБЮМХИ МЮУНДХРЯЪ Б ГЮБХЯХЛНЯРХ НР ЯНЖХЮКЭМШУ Х ЦХЦХЕМХВЕЯЙХУ СЯКНБХИ ФХГМХ МЮЯЕКЕМХЪ Х ЕЦН ЯЮМХРЮПМНИ ЦПЮЛНРМНЯРХ.