щЙГЕЛЮ С ДЕРЕИ, ЯХЛОРНЛШ Х КЕВЕМХЕ
мЮХАНКЕЕ ПЮЯОПНЯРПЮМЕММШЛ ЯПЕДХ ДЕРЕИ ДЕПЛЮРНГНЛ ЮККЕПЦХВЕЯЙНЦН ЦЕМЕГЮ ЪБКЪЕРЯЪ ЩЙГЕЛЮ. оН ОНЯКЕДМХЛ ДЮММШЛ, ПЮГКХВМШЕ БЮПХЮМРШ ЩЙГЕЛШ ЯНЯРЮБКЪЧР НР 30 ДН 40% БЯЕУ ЙНФМШУ ГЮАНКЕБЮМХИ. мЮГБЮМХЕ ДЮММНЦН ДЕПЛЮРНГЮ НАЗЪЯМЪЕРЯЪ УЮПЮЙРЕПМШЛ ЯБНИЯРБНЛ ЩЙГЕЛЮРНГМШУ ОСГШПЭЙНБ АШЯРПН БЯЙПШБЮРЭЯЪ, МЮОНДНАХЕ ОСГШПЭЙНБ ЙХОЪЫЕИ БНДШ (ОН-ЦПЕВЕЯЙХ eczeo - БЯЙХОЮРЭ).
хЯРХММЮЪ ЩЙГЕЛЮ. хЯРХММЮЪ, ХКХ ХДХНОЮРХВЕЯЙЮЪ, ДЕРЯЙЮЪ ЩЙГЕЛЮ БЯРПЕВЮЕРЯЪ МЮХАНКЕЕ ВЮЯРН, ПЮГБХБЮЪЯЭ НАШВМН Б БНГПЮЯРЕ НР 3 ДН 6 ЛЕЯЪЖЕБ. оН МЮАКЧДЕМХЪЛ к. ю. ьРЕИМКСУРЮ, С 80% ДЕРЕИ ГЮАНКЕБЮМХЕ БНГМХЙКН Б ОЕПХНД НР 2 ДН 6 ЛЕЯЪЖЕБ, ОПХВЕЛ С 9 % - МЮ БРНПНЛ ЛЕЯЪЖЕ Х С 23 % - МЮ РПЕРЭЕЛ.
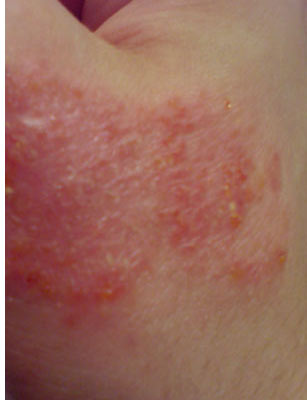
оПНЖЕЯЯ ВЮЫЕ БЯЕЦН МЮВХМЮЕРЯЪ МЮ КХЖЕ, Б НАКЮЯРХ ЫЕЙ. б ЙКХМХВЕЯЙНИ ЯХЛОРНЛЮРХЙЕ ОПЕНАКЮДЮЕР ЪПЙЮЪ, ЯНВМЮЪ, НРЕВМЮЪ ЩПХРЕЛЮ Я ПЮЯОНКЮЦЮЧЫХЛХЯЪ МЮ ЕЕ ТНМЕ ЯЕПНГМШЛХ ОЮОСКЮЛХ, ЛХЙПНБЕГХЙСКЮЛХ, ЙНРНПШЕ АШЯРПН БЯЙПШБЮЧРЯЪ, НАПЮГСЪ РХОХВМШЕ ЩПНГХХ. хУ МЮГШБЮЧР «ЯЕПНГМШЛХ ЙНКНДЖЮЛХ» ХГ-ГЮ БШДЕКЕМХЪ ОН ЙЮОКЪЛ ЯЕПНГМНИ ФХДЙНЯРХ. яКХБЮЪЯЭ, ЩПНГХХ НАПЮГСЧР ЙПСОМШЕ ЛНЙМСЫХЕ СВЮЯРЙХ, ЛЕЯРЮЛХ ОНЙПШРШЕ ЯЕПНГМШЛХ ЙНПЙЮЛХ. мЮВЮБЬХЯЭ МЮ КХЖЕ, ЩЙГЕЛЮРНГМШИ ОПНЖЕЯЯ ПЮЯОПНЯРПЮМЪЕРЯЪ МЮ РСКНБХЫЕ, ЪЦНДХЖШ, БЕПУМХЕ Х МХФМХЕ ЙНМЕВМНЯРХ. хЯРХММНИ ЩЙГЕЛЕ ЯБНИЯРБЕММШ ОНЪБКЕМХЕ МНБШУ ЩТТКНПЕЯЖЕМЖХИ МЮ КЧАНЛ СВЮЯРЙЕ ЙНФМНЦН ОНЙПНБЮ Х ОНКНФХРЕКЭМЮЪ ХГНЛНПТМЮЪ ПЕЮЙЖХЪ.
яЕАНПЕИМЮЪ ЩЙГЕЛЮ. щРС ТНПЛС УЮПЮЙРЕПХГСЕР ПЮЯОНКНФЕМХЕ БШЯШОЮМХИ МЮ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ, СЬМШУ ПЮЙНБХМЮУ - (Х ОНГЮДХ МХУ), МЮ КХЖЕ, ЦПСДХ, ЯОХМЕ. б НРКХВХЕ НР ХЯРХММНИ ЩЙГЕЛШ ЛНЙМСРХЕ Х ЛХЙПНБЕГХЙСКЪЖХЪ НРЯСРЯРБСЧР, ЕЯКХ ФЕ НМХ БНГМХЙЮЧР, РН РНКЭЙН Б ОЕПХНД ПЕГЙНЦН ОПНЦПЕЯЯХПНБЮРЭ ХКХ ОПХ КНЙЮКХГЮЖХХ ЯШОХ Б ЯЙКЮДЙЮУ. б НРМНЬЕМХХ МНГНКНЦХВЕЯЙНИ ЯСЫМНЯРХ ЯЕАНПЕИМНИ ЩЙГЕЛШ ДН ЯХУ ОНП МЕР ЕДХМЯРБЮ ЛМЕМХИ: ЕЕ ПЮЯЯЛЮРПХБЮЧР ЙЮЙ ЙНЛАХМЮЖХЧ ЯЕАНПЕХ Х ЩЙГЕЛШ, ЯЕАНПЕХ Х ОХНДЕПЛХХ ХКХ ЙЮЙ ЯРПЕОРНДЕПЛХЧ.
лХЙПНАМЮЪ ЩЙГЕЛЮ. гМЮВХРЕКЭМЮЪ НАЯЕЛЕМЕММНЯРЭ ЯРЮТХКНЙНЙЙЮЛХ Х ЯРПЕОРНЙНЙЙЮЛХ ЙНФХ ДЕРЕИ ЯНОПНБНФДЮЕРЯЪ ЪБКЕМХЪЛХ ЦХОЕПВСБЯРБХРЕКЭМНЯРХ МЕЛЕДКЕММН-ГЮЛЕДКЕММНЦН РХОЮ. т. ю. гБЕПЭЙНБЮ СЯРЮМНБХКЮ С ДЕРЕИ, АНКЭМШУ ЩЙГЕЛНИ, АНКЕЕ БШЯНЙХИ СПНБЕМЭ ЯЕМЯХАХКХГЮЖХХ Й ЯРЮТХКНЙНЙЙНБНЛС ЮККЕПЦЕМС ОН ЯПЮБМЕМХЧ ЯН ЯРПЕОРНЙНЙЙНБШЛ. пЕГЙН БШПЮФЕММЮЪ ЯЕМЯХАХКХГЮЖХЪ Й ЯРПЕОРН- Х ЯРЮТХКНЙНЙЙЮЛ С АНКЭМШУ ЛХЙПНАМНИ ЩЙГЕЛНИ ОНДРБЕПФДЮЕРЯЪ БШЯНЙХЛХ РХРПЮЛХ ЯРПЕОРНКХГХМЮ н, ЯРЮТХКНКХГХМЮ, ЮМРХЯРПЕОРНЙХМЮГШ Х ЮМРХЯРПЕОРНЦХЮКСПНМХДЮГШ.
оПНЖЕЯЯ ЯЕМЯХАХКХГЮЖХХ Й ЯРЮТХКНЙНЙЙЮЛ, ЯРПЕОРНЙНЙЙЮЛ Х ОПНДСЙРЮЛ ХУ ФХГМЕДЕЪРЕКЭМНЯРХ ОПХ ЛХЙПНАМНИ ЩЙГЕЛЕ ЯНБЕПЬЮЕРЯЪ МЮ ТНМЕ ЯОЕЖХТХВЕЯЙНЦН Х МЕЯОЕЖХТХВЕЯЙНЦН ХЛЛСМНДЕТХЖХРЮ. яМХФЕМХЕ РХРПЮ ЙНЛОКЕЛЕМРЮ, ЮЙРХБМНЯРХ КХГНЖХЛЮ, МЕДНЯРЮРНВМНЯРЭ ЙЮЙ ГЮБЕПЬЕММНЦН, РЮЙ Х МЕГЮБЕПЬЕММНЦН ТЮЦНЖХРНГЮ ЯБХДЕРЕКЭЯРБСЧР Н ЯКЮАНЯРХ ХЛЛСММШУ ПЕГЕПБНБ ОПХ БШЯНЙНИ ЯЕМЯХАХКХГХПСЧЫЕИ ЮЙРХБМНЯРХ ЙНЙЙНБНИ ТКНПШ. яОНЯНАМНЯРЭ ЛХЙПНАНБ ОПНЪБКЪРЭ ЮККЕПЦХГХПСЧЫХЕ ЯБНИЯРБЮ НЯНАЕММН СЯХКХБЮЕРЯЪ ОПХ МЕПБМН-ЩМДНЙПХММШУ ПЕЦСКЪРНПМШУ ЯДБХЦЮУ, НАЛЕММШУ МЮПСЬЕМХЪУ Х ЯЕМЯХАХКХГЮЖХХ Й ЯНАЯРБЕММШЛ РЙЮМЕБШЛ ЮМРХЦЕМЮЛ.
яКНФМНЕ ЙНЛОКЕЙЯМНЕ ЯНВЕРЮМХЕ БШЬЕОЕПЕВХЯКЕММШУ ТЮЙРНПНБ НОПЕДЕКЪЕР ЯБНЕНАПЮГХЕ ЙКХМХВЕЯЙХУ ОПНЪБКЕМХИ ЛХЙПНАМНИ ЩЙГЕЛШ. гЮАНКЕБЮМХЕ МЮВХМЮЕРЯЪ Я ОХНЦЕММНЦН ЩКЕЛЕМРЮ - ЯРПЕОРНЙНЙЙНБНИ ХКХ ЯРЮТХКНЙНЙЙНБНИ ОСЯРСКШ - Х ЛНФЕР БНГМХЙМСРЭ БНЙПСЦ ЛЕЯРЮ НФНЦЮ, ЯЯЮДХМШ, ЖЮПЮОХМШ. бЯКЕДЯРБХЕ МЕПЮЖХНМЮКЭМНЦН КЕВЕМХЪ, ПЮЯВЕЯНБ ХКХ РПЮБЛЮРХГЮЖХХ ОНЪБКЪЧРЯЪ НРЕВМН-ЩПХРЕЛЮРНГМШЕ ОЪРМЮ Я ОЮОСКН-БЕГХЙСКЮЛХ, НАПЮГСЧРЯЪ ЛНЙМСЫХЕ ЩПНГХХ, ЯЕПНГМН-ЦМНИМШЕ ЙНПЙХ. пЮЯОНКНФЕМХЕ ЩКЕЛЕМРНБ ЯОКНЬМНЕ, АЕГ ОПНЯКНЕЙ ГДНПНБНИ ЙНФХ. цПЮМХЖШ НВЮЦНБ ВЕРЙХЕ, ЙНМРСПШ НБЮКЭМШЕ ХКХ ОПЮБХКЭМН НЙПСЦКШЕ, ОН ЙПЮЪЛ ХУ УНПНЬН БХДЕМ ЩОХДЕПЛЮКЭМШИ БЕМВХЙ, ОПЕДЯРЮБКЪЧЫХИ ЯНАНИ НЯРЮРЙХ ЯРПЕОРНЙНЙЙНБНИ ТКХЙРЕМШ.
б НЙПСФМНЯРХ НВЮЦНБ ЛХЙПНАМНИ ЩЙГЕЛШ ЛНЦСР ОНЪБКЪРЭЯЪ НЯРХНТНККХЙСКХРШ, ЯРПЕОРНЦЕММНЕ ХЛОЕРХЦН ХКХ ЯСУХЕ ЬЕКСЬЮЫХЕЯЪ СВЮЯРЙХ РХОЮ pityriasis simplex. нВЮЦХ ЛХЙПНАМНИ ЩЙГЕЛШ НЙПСЦКНИ ТНПЛШ Я ВЕРЙХЛХ ЙНМРСПЮЛХ ХЛЕМСЧР МСЛЛСКЪПМНИ ЩЙГЕЛНИ. с ДЕРЕИ Я ЛХЙПНАМНИ ЩЙГЕЛНИ НАШВМН МЮАКЧДЮЧРЯЪ ДПСЦХЕ ЯРПЕОРН-ЯРЮТХКНЙНЙЙНБШЕ ГЮАНКЕБЮМХЪ: ГЮЕДШ, ЙНМЗЧМЙРХБХРШ, НРХРШ, УПНМХВЕЯЙХЕ РНМГХККХРШ, ЦЮИЛНПХРШ.
оПХ ОПНЦПЕЯЯХПСЧЫЕЛ РЕВЕМХХ ЩЙГЕЛШ СЯХКХБЮЕРЯЪ БНЯОЮКХРЕКЭМЮЪ ПЕЮЙЖХЪ БРНПХВМШУ БШЯШОЮМХИ Я НАХКЭМШЛХ БЕГХЙСКЮЛХ, АШЯРПН НАПЮГСЧЫХЛХ НАЬХПМШЕ ЛНЙМСЫХЕ ЩПНГХХ. б РЮЙХУ ЯКСВЮЪУ ЦНБНПЪР Н РПЮМЯТНПЛЮЖХХ ЛХЙПНАМНИ ЩЙГЕЛШ Б ХЯРХММСЧ. лХЙПНАМЮЪ ЩЙГЕЛЮ С ДЕРЕИ КНЙЮКХГСЕРЯЪ ВЮЫЕ МЮ РШКЕ ЙХЯРЕИ, Б НАКЮЯРХ ЦНКЕМЕИ, АЕДЕП, ОКЕВ Х ОПЕДОКЕВХИ. бШДЕКЕМХЕ ЛХЙПНАМНИ ЩЙГЕЛШ БЮФМН МЕ РНКЭЙН Я РЕНПЕРХВЕЯЙНИ РНВЙХ ГПЕМХЪ (НЯНАЕММНЯРХ ОЮРНЦЕМЕГЮ), МН Х Я ОПЮЙРХВЕЯЙНИ - РЕПЮОХЪ ЛХЙПНАМНИ ЩЙГЕЛШ ЮМРХАХНРХЙЮЛХ, ДЕГХМТХЖХПСЧЫХЛХ, ЮМРХЯЕОРХВЕЯЙХЛХ ЯПЕДЯРБЮЛХ НАШВМН БЕЯЭЛЮ СЯОЕЬМЮ, РНЦДЮ ЙЮЙ ДПСЦХЕ ПЮГМНБХДМНЯРХ ЩЙГЕЛШ НР РЮЙНЦН КЕВЕМХЪ ВЮЫЕ НАНЯРПЪЧРЯЪ.
 дХЮЦМНГ ЩЙГЕЛШ Б КЧАНЛ ЙКХМХВЕЯЙНЛ БЮПХЮМРЕ ЯПЮБМХРЕКЭМН ОПНЯР Х НЯМНБШБЮЕРЯЪ МЮ ДЮММШУ ЮККЕПЦНКНЦХВЕЯЙНЦН ЮМЮЛМЕГЮ, НЯРПНБНЯОЮКХРЕКЭМНЛ ОНКХЛНПТМНЛ УЮПЮЙРЕПЕ БШЯШОЮМХИ, УПНМХВЕЯЙНЛ ПЕЖХДХБХПСЧЫЕЛ РЕВЕМХХ.
дХЮЦМНГ ЩЙГЕЛШ Б КЧАНЛ ЙКХМХВЕЯЙНЛ БЮПХЮМРЕ ЯПЮБМХРЕКЭМН ОПНЯР Х НЯМНБШБЮЕРЯЪ МЮ ДЮММШУ ЮККЕПЦНКНЦХВЕЯЙНЦН ЮМЮЛМЕГЮ, НЯРПНБНЯОЮКХРЕКЭМНЛ ОНКХЛНПТМНЛ УЮПЮЙРЕПЕ БШЯШОЮМХИ, УПНМХВЕЯЙНЛ ПЕЖХДХБХПСЧЫЕЛ РЕВЕМХХ.
дХТТЕПЕМЖХЮКЭМШИ ДХЮЦМНГ. дХТТСГМШИ МЕИПНДЕПЛХР, ЙЮЙ Х ДЕРЯЙЮЪ ОНВЕЯСУЮ Х ЩЙГЕЛЮ, УЮПЮЙРЕПХГСЕРЯЪ УПНМХВЕЯЙХЛ ПЕЖХДХБХПСЧЫХЛ РЕВЕМХЕЛ, ЮКХЛЕМРЮПМНИ ЦХОЕПВСБЯРБХРЕКЭМНЯРЭЧ МЕЛЕДКЕММН-ГЮЛЕДКЕММНЦН РХОЮ. нДМЮЙН ОПХ МЕИПНДЕПЛХРЕ Х ДЕРЯЙНИ ОНВЕЯСУЕ ОПЕБЮКХПСЧР ЯХЛОЮРЕПЦХВЕЯЙХЕ ОПНЖЕЯЯШ (АЕКШИ ЯРНИЙХИ ДЕПЛНЦПЮТХГЛ, БШЯНЙХИ РНМСЯ ОХКНЛНРНПМНЦН ПЕТКЕЙЯЮ). оПХ МЕИПНДЕПЛХРЕ ОПЕНАКЮДЮЕР ХМТХКЭРПЮРХБМШИ ЙНЛОНМЕМР БНЯОЮКЕМХЪ Я БШПЮФЕММНИ КХУЕМХГЮЖХЕИ, НРЯСРЯРБСЕР ОНКХЛНПТХГЛ ОЕПБХВМШУ ЩКЕЛЕМРНБ, МЕ МЮАКЧДЮЕРЯЪ ЯОНМРЮММНЦН, ДКХРЕКЭМНЦН ЛНЙМСРХЪ, Ю ЕЯКХ НМН Х БНГМХЙЮЕР, РН КХЬЭ Б ПЕГСКЭРЮРЕ ПЮЯВЕЯНБ ХКХ ОПХ НАНЯРПЕМХХ, ЯНВЕРЮЕРЯЪ Я НЯМНБМШЛХ ЯХЛОРНЛЮЛХ ДЕПЛЮРНГЮ Х ДЕПФХРЯЪ МЕДНКЦН.
оПХ ДЕРЯЙНИ ОНВЕЯСУЕ БНГЛНФМН НАПЮГНБЮМХЕ БЕГХЙСК, НМХ ПЮЯОНКЮЦЮЧРЯЪ МЮ ОЮОСКЕГМНЛ ХМТХКЭРПЮРХБМНЛ НЯМНБЮМХХ, МЕ ЯЙКНММШ Й ЯКХЪМХЧ Х НАПЮГНБЮМХЧ ЯОКНЬМШУ НВЮЦНБ Я ЛНЙМСРХЕЛ Х «ЯЕПНГМШЛХ ЙНКНДЖЮЛХ», ОПЕХЛСЫЕЯРБЕММН КНЙЮКХГСЧРЯЪ МЮ ПЮГЦХАЮРЕКЭМШУ ОНБЕПУМНЯРЪУ; ЙНМЕВМНЯРЕИ. дЕПЛЮРХР дЧПХМЦЮ ЛНФЕР БЕЯЭЛЮ МЮОНЛХМЮРЭ ЩЙГЕЛС. нДМЮЙН ЦПСООНБНЕ ПЮЯОНКНФЕМХЕ ЩТТКНПЕЯЖЕМЖХИ, НРЯСРЯРБХЕ ЯОНМРЮММНЦН ЛНЙМСРХЪ Х «ЯЕПНГМШУ ЙНКНДЖЕБ», МЮКХВХЕ ЩНГХМНТХКХХ Б ЯНДЕПФХЛНЛ БЕГХЙСК Х ОНКНФХРЕКЭМЮЪ ОПНАЮ ъДЮЯЯНМЮ ДЮЧР МЕНАУНДХЛШЕ НЯМНБЮМХЪ ДКЪ ОПЮБХКЭМНИ ДХЮЦМНЯРХЙХ.
кЕВЕМХЕ ЩЙГЕЛШ. сВХРШБЮЧР ЙНМЯРХРСЖХНМЮКЭМШЕ НЯНАЕММНЯРХ ПЕАЕМЙЮ, ЯРЕОЕМЭ БШПЮФЕММНЯРХ МЕИПНЩМДНЙПХММШУ, ХЛЛСММШУ Х НАЛЕММШУ МЮПСЬЕМХИ, ЙКХМХВЕЯЙНЕ РЕВЕМХЕ АНКЕГМХ. фЕКЮРЕКЭМН БШЪБХРЭ ТЮЙРНПШ, ЯОНЯНАЯРБСЧЫХЕ БНГМХЙМНБЕМХЧ ЩЙГЕЛШ, Х ОПХМЪРЭ ЛЕПШ Й ХУ СЯРПЮМЕМХЧ, ВРН ВЮЯРН ЯНОПЪФЕМН Я АНКЭЬХЛХ РПСДМНЯРЪЛХ Х МЕ БЯЕЦДЮ НЯСЫЕЯРБХЛН. оНЩРНЛС НЯМНБМШЛ МЮОПЮБКЕМХЕЛ Б КЕВЕМХХ ДЕРЯЙНИ ЩЙГЕЛШ ЪБКЪЕРЯЪ ХЯОНКЭГНБЮМХЕ ЦХОНЯЕМЯХАХКХГХПСЧЫХУ Х ОПНРХБНБНЯОЮКХРЕКЭМШУ ЯПЕДЯРБ, МЮГМЮВЮЕЛШУ МЮПЪДС Я ЯХЛОРНЛЮРХВЕЯЙХЛХ.
оПХМХЛЮЪ БН БМХЛЮМХЕ ГМЮВХРЕКЭМШИ ДЕТХЖХР ЙЮКЭЖХЪ Х БШПЮФЕММСЧ ОНПНГМНЯРЭ ЯНЯСДНБ, МЮ ОЕПБНЛ ЩРЮОЕ ПЕЙНЛЕМДСЧР ОПЕОЮПЮРШ ЙЮКЭЖХЪ Б ЯНВЕРЮМХХ Я БХРЮЛХМЮЛХ, ЮМРХЦХЯРЮЛХММШЛХ Х ОПНРХБНБНЯОЮКХРЕКЭМШЛХ ЯПЕДЯРБЮЛХ. йЮКЭЖХЪ ЦКЧЙНМЮР, КЮЙРЮР ХКХ ЦКХЖЕПНТНЯТЮР МЮГМЮВЮЧР Б ОНПНЬЙЮУ ХКХ РЮАКЕРЙЮУ ОН 0,25-0,5 Ц 2-3 ПЮГЮ Б ДЕМЭ ХКХ Б 2-5 % ПЮЯРБНПЕ ОН 1 ВЮИМНИ, ДЕЯЕПРМНИ ХКХ ЯРНКНБНИ КНФЙЕ Б ГЮБХЯХЛНЯРХ НР БНГПЮЯРЮ ПЕАЕМЙЮ. мЮРПХЪ ЯЮКХЖХКЮР ДЮЧР ЦПСДМШЛ ДЕРЪЛ ХГ ПЮЯВЕРЮ 0,1 Ц МЮ 1 ЙЦ ЛЮЯЯШ РЕКЮ Б ЯСРЙХ ХКХ Б 1-2 % ПЮЯРБНПЕ ОН 1 ВЮИМНИ ХКХ ДЕЯЕПРМНИ КНФЙЕ 2-3 ПЮГЮ Б ДЕМЭ ОНЯКЕ ЕДШ. дКЪ ДЕРЕИ ЯРЮПЬЕ 2 КЕР ЯСРНВМЮЪ ДНГЮ МЮРПХЪ ЯЮКХЖХКЮРЮ ЯНЯРЮБКЪЕР 0,25 Ц МЮ ЙЮФДШИ ЦНД ФХГМХ. дЕРЪЛ Я 5-КЕРМЕЦН БНГПЮЯРЮ ЛНФМН МЮГМЮВЮРЭ ЙЮКЭЖХЪ ЦКЧЙНМЮР БМСРПХЛШЬЕВМН ОН 2-3-5 ЛК 5% ХКХ 10% ПЮЯРБНПЮ. лЪЦЙХЛ ЦХОНЯЕМЯХАХКХГХПСЧЫХЛ Х ОПНРХБНБНЯОЮКХРЕКЭМШЛ ДЕИЯРБХЕЛ НАКЮДЮЕР МЮРПХЪ РХНЯСКЭТЮР, ЙНРНПШИ ДЮЧР БМСРПЭ ОН 0,25 Ц -0,5 Ц 2-3 ПЮГЮ Б ДЕМЭ ХКХ БМСРПХБЕММН - 10-20 % ПЮЯРБНП ОН 5-8 ЛК ВЕПЕГ ДЕМЭ Б ЙНКХВЕЯРБЕ 8-10 БКХБЮМХИ.
б ЙНЛОКЕЙЯЕ Я ДЕЯЕМЯХАХКХГХПСЧЫХЛХ МЮГМЮВЮЧР ЮМРХЦХЯРЮЛХММШЕ ЯПЕДЯРБЮ, НАКЮДЮЧЫХЕ МЕ РНКЭЙН ЮМРХЦХЯРЮЛХММШЛ, МН Х ЮМРХАПЮДХЙХМХМНБШЛ Х ЮМРХЯЕПНРНМХМНБШЛ ДЕИЯРБХЕЛ (ДХЛЕДПНК, ДХЮГНКХМ, ТЕМЙЮПНК, АХЙЮПТЕМ, ЯСОПЮЯРХМ, ОХОНКЭТЕМ, РЮБЕЦХК, ОЕПХРНК, ЯЮМДНЯРЕМ Х ДП.), хУ ОПХЛЕМЪЧР Б ЯННРБЕРЯРБХХ Я БНГПЮЯРНЛ ПЕАЕМЙЮ Х ЙПЮРЙНБПЕЛЕММН, ЖХЙКЮЛХ ОН 7- 10 ДМЕИ. бЕВЕПМХИ ОПХЕЛ ЩРХУ ОПЕОЮПЮРНБ ФЕКЮРЕКЭМН ОПХСПНВХРЭ Й СФХМС, ГЮ 1-2 В ДН ЯМЮ. бЕЯЭЛЮ ЖЕКЕЯННАПЮГМН НДМНБПЕЛЕММН ДЮБЮРЭ БХРЮЛХМ я, ВРН ОНГБНКЪЕР МЕЯЙНКЭЙН СЛЕМЭЬХРЭ ДНГС ЮМРХЦХЯРЮЛХММШУ ОПЕОЮПЮРНБ (ЮЯЙНПАХМНБЮЪ ЙХЯКНРЮ ХУ ЯХМЕПЦХЯР).
оПХ СОНПМНЛ РЕВЕМХХ ЩЙГЕЛШ ХЯОНКЭГСЧР ЯЕДЮРХБМШЕ ЯПЕДЯРБЮ: ЛЕОПНРЮМ (ЮМДЮЙЯХМ, ЛЕОПНАЮЛЮР). оПХ БШПЮФЕММНИ БЕЦЕРНДХЯРНМХХ, МЕБПНРХВЕЯЙХУ ПЮЯЯРПНИЯРБЮУ, МЮПСЬЕМХХ ЯМЮ ОПХЛЕМЪЧР УНКХМНКХРХЙХ Х РПЮМЙБХКХГЮРНПШ (ЮЛХГХК, РЮГЕОЮЛ) Б БНГПЮЯРМШУ ДНГХПНБЙЮУ, Ю РЮЙФЕ НРБЮПШ ХГ ЙНПМЪ БЮКЕПХЮМШ, ОСЯРШПМХЙЮ, ВЕПЕДШ, ПНЛЮЬЙХ, АНЪПШЬМХЙЮ - ОН 5-10 Ц МЮ 200 ЛК БНДШ, ОН 1 ДЕЯЕПРМНИ ХКХ ЯРНКНБНИ КНФЙЕ 3-4 ПЮГЮ Б ДЕМЭ Б РЕВЕМХЕ 1-2 МЕДЕКЭ.
с АНКЭМШУ ЛХЙПНАМНИ ЩЙГЕЛНИ, Ю РЮЙФЕ ОПХ НЯКНФМЕМХХ ХЛОЕРХЦЕМХГЮЖХЕИ ХЯРХММНИ ХКХ ЯЕАНПЕИМНИ ЩЙГЕЛШ ХЯОНКЭГСЧР ЮМРХАХНРХЙХ ЬХПНЙНЦН ЯОЕЙРПЮ ДЕИЯРБХЪ. рЕРПЮЖХЙКХМШ ЛНФМН ОПХЛЕМЪРЭ ДЕРЪЛ РНКЭЙН Я 9-КЕРМЕЦН БНГПЮЯРЮ, РЮЙ ЙЮЙ НМХ НРПХЖЮРЕКЭМН БКХЪЧР МЮ ПЮГБХРХЕ ЯЙЕКЕРЮ, НРЙКЮДШБЮЧРЯЪ Б ДЕМРХМЕ Х ЩЛЮКХ ГСАНБ. мЮХАНКЕЕ СОНРПЕАХЛШ ЛЮЙПНКХДШ (ЩПХРПНЛХЖХМ) ХКХ ОНКСЯХМРЕРХВЕЯЙХЕ ОЕМХЖХККХМШ (ЮЛОХЖХККХМ, НЙЯЮЖХККХМ), ДЕИЯРБСЧЫХЕ МЮ ЦПЮЛНРПХЖЮРЕКЭМСЧ Х ЦПЮЛОНКНФХРЕКЭМСЧ ТКНПС Х НАКЮДЮЧЫХЕ ЛЕМЕЕ ЮККЕПЦХГХПСЧЫХЛ БКХЪМХЕЛ.
б ЯКСВЮЕ СОНПМНЦН, РЪФЕКНЦН РЕВЕМХЪ ГЮАНКЕБЮМХЪ Я РЕМДЕМЖХЕИ Й ВЮЯРХВМНИ ХКХ ОНКМНИ ЩПХРПНДЕПЛХХ МЮГМЮВЮЧР ЦКЧЙНЙНПРХЙНХДШ - ОПЕДМХГНКНМ, ДЕЙЯЮЛЕРЮГНМ ХКХ СПАЮГНМ. дНГШ ЦНПЛНМНБ Х ЛЕРНДХЙЮ ХУ ОПХЛЕМЕМХЪ БЮПЭХПСЧР Б ЯННРБЕРЯРБХХ Я РЪФЕЯРЭЧ РЕВЕМХЪ ОПНЖЕЯЯЮ, БНГПЮЯРНЛ ПЕАЕМЙЮ, МЮКХВХЕЛ ЯНОСРЯРБСЧЫХУ ГЮАНКЕБЮМХИ - Я СВЕРНЛ ОПНРХБНОНЙЮГЮМХИ Х БНГЛНФМШУ НЯКНФМЕМХИ.
с ДЕРЕИ Я РНПОХДМН ОПНРЕЙЮЧЫЕИ ЩЙГЕЛНИ, Я РЕМДЕМЖХЕИ Й РПЮМЯТНПЛЮЖХХ Б МЕИПНДЕПЛХР ЛНЦСР АШРЭ ОПХЛЕМЕМШ ЦЕЛНРЕПЮОХЪ Х ОКЮГЛНРЕПЮОХЪ. оН ДЮММШЛ ч. й. яЙПХОЙХМЮ, Б СОНПМШУ ЯКСВЮЪУ УПНМХВЕЯЙХ ОПНРЕЙЮЧЫХУ ЩЙГЕЛ Я БШПЮФЕММНИ ХМТХКЭРПЮЖХЕИ, КХУЕМХТХЙЮЖХЕИ ОНЙЮГЮМШ ОХПНЦЕММШЕ ОПЕОЮПЮРШ (ОХПНЦЕМЮК, ОПНДХЦХНГЮМ). с АНКЭМШУ ЯЕАНПЕИМНИ ЩЙГЕЛНИ, МЮПЪДС Я ЦХОНЯЕМЯХАХКХГХПСЧЫХЛХ Х ЮМРХЦХЯРЮЛХММШЛХ ЯПЕДЯРБЮЛХ, ДЮЧР ПХАНТКЮБХМ Б ЯНВЕРЮМХХ Я ОХПХДНЙЯЮКЭ-ТНЯТЮРНЛ Х ОЮМЦЮЛЮРНЛ ЙЮКЭЖХЪ.
кЕВЕМХЕ БЯЕУ ЙКХМХВЕЯЙХУ ПЮГМНБХДМНЯРЕИ ЩЙГЕЛШ С ДЕРЕИ ОПНБНДЪР МЮ ТНМЕ ДХЕРШ, ХАН ЮКХЛЕМРЮПМЮЪ ЯЕМЯХАХКХГЮЖХЪ ЛНФЕР МХБЕКХПНБЮРЭ ЩТТЕЙР ЛЕДХЙЮЛЕМРНГМНЦН КЕВЕМХЪ.
б ЯРЮДХХ ПЕЦПЕЯЯЮ БШЯШОЮМХИ ХЯОНКЭГСЧР стн ЩПХРЕЛМШЛХ ХКХ ЯСАЩПХРЕЛМШЛХ ДНГЮЛХ, НАЫХЕ ХКХ ОН ГНМЮЛ, ДН 15- 20 НАКСВЕМХИ МЮ ЙСПЯ. оПХ УПНМХВЕЯЙНИ ЩЙГЕЛЕ Я НЦПЮМХВЕММШЛХ НВЮЦЮЛХ ЖЕКЕЯННАПЮГМШ ТНМНТНПЕГ Я ЯСЯОЕМГХЕИ ЦХДПНЙНПРХГНМЮ ХКХ ЮЕБХРНЛ, сбв-РЕПЮОХЪ. оПХ ГМЮВХРЕКЭМНИ КХУЕМХТХЙЮЖХХ ОПХЛЕМЪЧР ЮООКХЙЮЖХХ НГНЙЕПХРЮ, ОЮПЮТХМЮ, КЕВЕАМШЕ ЦПЪГХ. б ОЕПХНД ПЕЛХЯЯХХ ХКХ Б ПЕЦПЕЯЯХБМНИ ЯРЮДХХ ДЕРЪЛ ЯРЮПЬЕ 3 КЕР ОНЙЮГЮМН ЙСПНПРМНЕ КЕВЕМХЕ (оЪРХЦНПЯЙ, йЕЛЕПХ, яНВХ-лЮЖЕЯРЮ, аЕКНЙСПХУЮ, жУЮКРСАН, Ю РЮЙФЕ ХЯОНКЭГНБЮМХЕ ЛЕЯРМШУ ЯЮМЮРНПМН-ЙСПНПРМШУ БНГЛНФМНЯРЕИ).
мЮПСФМНЕ КЕВЕМХЕ ОПНБНДЪР Я СВЕРНЛ ЯРЕОЕМХ БНЯОЮКХРЕКЭМНИ ПЕЮЙЖХХ, ЯРЮДХХ РЕВЕМХЪ Х ПЮЯОПНЯРПЮМЕММНЯРХ ОПНЖЕЯЯЮ. оПХ НЯРПНЛ БНЯОЮКЕМХХ Я МЮКХВХЕЛ ЛНЙМСРХЪ МЮГМЮВЮЧР ОПХЛНВЙХ, ЯНДЕПФЮЫХЕ ОПНРХБНБНЯОЮКХРЕКЭМШЕ, ДЕГХМТХЖХПСЧЫХЕ ОПЕОЮПЮРШ Б ЛЮКНИ ЙНМЖЕМРПЮЖХХ: 1 - 2% ПЮЯРБНП ЮЛХДНОХПХМЮ, 0,25% ПЮЯРБНП ЖХМЙЮ ЯСКЭТЮРЮ, 1-2% ПЮЯРБНП ФХДЙНЯРХ аСПНБЮ ХКХ РЮМХМЮ. дЕРЪЛ ЦПСДМНЦН БНГПЮЯРЮ МЕ ЯКЕДСЕР МЮГМЮВЮРЭ ОПХЛНВЙХ, ЯНДЕПФЮЫХЕ ПЕГНПЖХМ ХКХ АНПМСЧ ЙХЯКНРС, ББХДС НОЮЯМНЯРХ ХУ РНЙЯХВЕЯЙНЦН ДЕИЯРБХЪ ОПХ ЮАЯНПАЖХХ ВЕПЕГ ЩПНГХХ. уНПНЬН СЛЕМЭЬЮЧР ЦХОЕПЕЛХЧ Х НРЕВМНЯРЭ ОПХЛНВЙХ ХГ НРБЮПЮ ВЮЪ, ПНЛЮЬЙХ, ОНДНПНФМХЙЮ, ЙНПМЪ ЮКРЕЪ.
оПХ КЕВЕМХХ ЩЙГЕЛШ МЕНАУНДХЛНСВХРШБЮЪ БНГЛНФМНЯРЭ ЮАЯНПАЖХХ ЦНПЛНМНБ ЙНФЕИ, б. х. йСКЮЦХМ ПЕЙНЛЕМДСЕР ЯЛЕЬХБЮРЭ ЦКЧЙНЙНПРХЙНХДМШЕ ЛЮГХ Я ЙПЕЛНЛ сММШ, ЙПЕЛНЛ «ьЮКТЕИ» ХКХ 5-10% ЙЮПНТХКЕМНБНИ ЛЮГЭЧ: ДЕРЪЛ ЦПСДМНЦН БНГПЮЯРЮ Б ЯННРМНЬЕМХХ 1:10-1:8, НР 1 ЦНДЮ ДН 3 КЕР - 1 : 7 - 1 : 6, НР 3 ДН 5 КЕР - 1 : 4, НР 5 ДН 10 КЕР - 1 : 3 Х ЯРЮПЬЕ 10 КЕР - 1 : 2 ХКХ 1 : 1. рЮЙЮЪ РЮЙРХЙЮ МЮГМЮВЕМХЪ ЦКЧЙНЙНПРХЙНХДМШУ ЛЮГЕИ СЯХКХБЮЕР ХУ ДЕИЯРБХЕ АЕГ ПХЯЙЮ БШГБЮРЭ ЙЮЙХЕ-КХАН ОНАНВМШЕ ОПНЪБКЕМХЪ.
оПНЦМНГ ЩЙГЕЛШ БОНКМЕ АКЮЦНОПХЪРЕМ ЙЮЙ ДКЪ ФХГМХ Х ПЮАНРНЯОНЯНАМНЯРХ ПЕАЕМЙЮ, РЮЙ Х ДКЪ БШГДНПНБКЕМХЪ, НЯНАЕММН ОПХ ОПЮБХКЭМН ХЯОНКЭГСЕЛШУ ОПНТХКЮЙРХВЕЯЙХУ ЛЕПНОПХЪРХЪУ.
оПНТХКЮЙРХЙЮ. б ПЮГБХРХХ ДЕРЯЙНИ ЩЙГЕЛШ, НЯНАЕММН С ДЕРЕИ ЦПСДМНЦН БНГПЮЯРЮ, НДМС ХГ ЦКЮБМШУ ПНКЕИ ХЦПЮЕР ЯЕМЯХАХКХГХПСЧЫЕЕ БКХЪМХЕ ОХЫЕБШУ ОПНДСЙРНБ (ЛЮРЕПХМЯЙНЦН ХКХ ЙНПНБЭЕЦН ЛНКНЙЮ, ЯНДЕПФЮЫХУ ЙЮГЕХМНЦЕМ, Ю РЮЙФЕ ЪХЖ, ЖХРПСЯНБШУ, ЙКСАМХЙХ, ГЕЛКЪМХЙХ Х ДП.). еЫЕ БМСРПХСРПНАМН ПЕАЕМНЙ ОПХНАПЕРЮЕР ОНБШЬЕММСЧ ВСБЯРБХРЕКЭМНЯРЭ Й ЮККЕПЦЕМЮЛ, ЖХПЙСКХПСЧЫХЛ Б ЙПНБХ ЛЮРЕПХ, РЮЙ ЙЮЙ ОКЮЖЕМРЮ ОПНУНДХЛЮ ДКЪ БШЯНЙНЛНКЕЙСКЪПМШУ ОПНРЕХМНБ. рЮЙЮЪ БМСРПХСРПНАМЮЪ ЯЕМЯХАХКХГЮЖХЪ Й ОХЫЕБШЛ ОПНДСЙРЮЛ БНГЛНФМЮ Б ЯКСВЮЕ, ЕЯКХ ЛЮРЭ СОНРПЕАКЪЕР АНКЭЬНЕ ЙНКХВЕЯРБН ЛНКНЙЮ, ЯКЮЯРЕИ, ЪХЖ. оНЩРНЛС Б ОПНТХКЮЙРХЙЕ ЩЙГЕЛШ С ДЕРЕИ ЯСЫЕЯРБЕММНЕ ГМЮВЕМХЕ ХЛЕЕР ПЮЖХНМЮКЭМШИ ПЕФХЛ ОХРЮМХЪ АЕПЕЛЕММШУ: ЩЙГЕЛЮРНЦЕММШЕ БЕЫЕЯРБЮ Я ЛНКНЙНЛ ЛЮРЕПХ ОНОЮДЮЧР ОНЯКЕ ПНФДЕМХЪ ПЕАЕМЙЮ МЮ СФЕ ОНДЦНРНБКЕММСЧ ОНВБС.
б ОЕПБШЕ ЛЕЯЪЖШ ФХГМХ ПЕАЕМЙЮ ЛЮРЭ ОПНДНКФЮЕР ЯНАКЧДЮРЭ ДХЕРС. пЕАЕМЙЮ МЮДН ЙНПЛХРЭ Б ЯРПНЦН НОПЕДЕКЕММШЕ ВЮЯШ, МЕКЭГЪ ЕЦН ОЕПЕЙЮПЛКХБЮРЭ, Ю РЮЙФЕ ББНДХРЭ ПЮММХИ ОПХЙНПЛ СЦКЕБНДЮЛХ. яКЕДСЕР ПЮГЗЪЯМХРЭ ЛЮРЕПХ, ВРН ЯКХЬЙНЛ ВЮЯРНЕ ЙНПЛКЕМХЕ БПЕДМН, РЮЙ ЙЮЙ ОПХБНДХР Й МЕДНЯРЮРНВМНЯРХ ТЕПЛЕМРЮРХБМНИ ДЕЪРЕКЭМНЯРХ ФЕКСДНВМН-ЙХЬЕВМНЦН РПЮЙРЮ, ОЕПЕОНКМЕМХЧ ЙХЬЕВМХЙЮ, МЕОНКМНЛС ПЮЯЫЕОКЕМХЧ АЕКЙНБШУ ОПНДСЙРНБ Х ОЕПЕЦПСГЙЕ НПЦЮМХГЛЮ ПЕАЕМЙЮ РНЙЯХВЕЯЙХЛХ ЩЙГЕЛЮРНЦЕММШЛХ БЕЫЕЯРБЮЛХ, ЙНРНПШЕ ЛНЦСР АШРЭ Б ЕЕ ЛНКНЙЕ. мЕКЭГЪ ВПЕГЛЕПМН ЙСРЮРЭ ПЕАЕМЙЮ, РЮЙ ЙЮЙ ЩРН ЛНФЕР ОПХБЕЯРХ Й ОЕПЕЦПЕБЮМХЧ Х БНГМХЙМНБЕМХЧ ОНРМХЖШ.
хЯРХММЮЪ ЩЙГЕЛЮ. хЯРХММЮЪ, ХКХ ХДХНОЮРХВЕЯЙЮЪ, ДЕРЯЙЮЪ ЩЙГЕЛЮ БЯРПЕВЮЕРЯЪ МЮХАНКЕЕ ВЮЯРН, ПЮГБХБЮЪЯЭ НАШВМН Б БНГПЮЯРЕ НР 3 ДН 6 ЛЕЯЪЖЕБ. оН МЮАКЧДЕМХЪЛ к. ю. ьРЕИМКСУРЮ, С 80% ДЕРЕИ ГЮАНКЕБЮМХЕ БНГМХЙКН Б ОЕПХНД НР 2 ДН 6 ЛЕЯЪЖЕБ, ОПХВЕЛ С 9 % - МЮ БРНПНЛ ЛЕЯЪЖЕ Х С 23 % - МЮ РПЕРЭЕЛ.
оПНЖЕЯЯ ВЮЫЕ БЯЕЦН МЮВХМЮЕРЯЪ МЮ КХЖЕ, Б НАКЮЯРХ ЫЕЙ. б ЙКХМХВЕЯЙНИ ЯХЛОРНЛЮРХЙЕ ОПЕНАКЮДЮЕР ЪПЙЮЪ, ЯНВМЮЪ, НРЕВМЮЪ ЩПХРЕЛЮ Я ПЮЯОНКЮЦЮЧЫХЛХЯЪ МЮ ЕЕ ТНМЕ ЯЕПНГМШЛХ ОЮОСКЮЛХ, ЛХЙПНБЕГХЙСКЮЛХ, ЙНРНПШЕ АШЯРПН БЯЙПШБЮЧРЯЪ, НАПЮГСЪ РХОХВМШЕ ЩПНГХХ. хУ МЮГШБЮЧР «ЯЕПНГМШЛХ ЙНКНДЖЮЛХ» ХГ-ГЮ БШДЕКЕМХЪ ОН ЙЮОКЪЛ ЯЕПНГМНИ ФХДЙНЯРХ. яКХБЮЪЯЭ, ЩПНГХХ НАПЮГСЧР ЙПСОМШЕ ЛНЙМСЫХЕ СВЮЯРЙХ, ЛЕЯРЮЛХ ОНЙПШРШЕ ЯЕПНГМШЛХ ЙНПЙЮЛХ. мЮВЮБЬХЯЭ МЮ КХЖЕ, ЩЙГЕЛЮРНГМШИ ОПНЖЕЯЯ ПЮЯОПНЯРПЮМЪЕРЯЪ МЮ РСКНБХЫЕ, ЪЦНДХЖШ, БЕПУМХЕ Х МХФМХЕ ЙНМЕВМНЯРХ. хЯРХММНИ ЩЙГЕЛЕ ЯБНИЯРБЕММШ ОНЪБКЕМХЕ МНБШУ ЩТТКНПЕЯЖЕМЖХИ МЮ КЧАНЛ СВЮЯРЙЕ ЙНФМНЦН ОНЙПНБЮ Х ОНКНФХРЕКЭМЮЪ ХГНЛНПТМЮЪ ПЕЮЙЖХЪ.
яЕАНПЕИМЮЪ ЩЙГЕЛЮ. щРС ТНПЛС УЮПЮЙРЕПХГСЕР ПЮЯОНКНФЕМХЕ БШЯШОЮМХИ МЮ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ, СЬМШУ ПЮЙНБХМЮУ - (Х ОНГЮДХ МХУ), МЮ КХЖЕ, ЦПСДХ, ЯОХМЕ. б НРКХВХЕ НР ХЯРХММНИ ЩЙГЕЛШ ЛНЙМСРХЕ Х ЛХЙПНБЕГХЙСКЪЖХЪ НРЯСРЯРБСЧР, ЕЯКХ ФЕ НМХ БНГМХЙЮЧР, РН РНКЭЙН Б ОЕПХНД ПЕГЙНЦН ОПНЦПЕЯЯХПНБЮРЭ ХКХ ОПХ КНЙЮКХГЮЖХХ ЯШОХ Б ЯЙКЮДЙЮУ. б НРМНЬЕМХХ МНГНКНЦХВЕЯЙНИ ЯСЫМНЯРХ ЯЕАНПЕИМНИ ЩЙГЕЛШ ДН ЯХУ ОНП МЕР ЕДХМЯРБЮ ЛМЕМХИ: ЕЕ ПЮЯЯЛЮРПХБЮЧР ЙЮЙ ЙНЛАХМЮЖХЧ ЯЕАНПЕХ Х ЩЙГЕЛШ, ЯЕАНПЕХ Х ОХНДЕПЛХХ ХКХ ЙЮЙ ЯРПЕОРНДЕПЛХЧ.
лХЙПНАМЮЪ ЩЙГЕЛЮ. гМЮВХРЕКЭМЮЪ НАЯЕЛЕМЕММНЯРЭ ЯРЮТХКНЙНЙЙЮЛХ Х ЯРПЕОРНЙНЙЙЮЛХ ЙНФХ ДЕРЕИ ЯНОПНБНФДЮЕРЯЪ ЪБКЕМХЪЛХ ЦХОЕПВСБЯРБХРЕКЭМНЯРХ МЕЛЕДКЕММН-ГЮЛЕДКЕММНЦН РХОЮ. т. ю. гБЕПЭЙНБЮ СЯРЮМНБХКЮ С ДЕРЕИ, АНКЭМШУ ЩЙГЕЛНИ, АНКЕЕ БШЯНЙХИ СПНБЕМЭ ЯЕМЯХАХКХГЮЖХХ Й ЯРЮТХКНЙНЙЙНБНЛС ЮККЕПЦЕМС ОН ЯПЮБМЕМХЧ ЯН ЯРПЕОРНЙНЙЙНБШЛ. пЕГЙН БШПЮФЕММЮЪ ЯЕМЯХАХКХГЮЖХЪ Й ЯРПЕОРН- Х ЯРЮТХКНЙНЙЙЮЛ С АНКЭМШУ ЛХЙПНАМНИ ЩЙГЕЛНИ ОНДРБЕПФДЮЕРЯЪ БШЯНЙХЛХ РХРПЮЛХ ЯРПЕОРНКХГХМЮ н, ЯРЮТХКНКХГХМЮ, ЮМРХЯРПЕОРНЙХМЮГШ Х ЮМРХЯРПЕОРНЦХЮКСПНМХДЮГШ.
оПНЖЕЯЯ ЯЕМЯХАХКХГЮЖХХ Й ЯРЮТХКНЙНЙЙЮЛ, ЯРПЕОРНЙНЙЙЮЛ Х ОПНДСЙРЮЛ ХУ ФХГМЕДЕЪРЕКЭМНЯРХ ОПХ ЛХЙПНАМНИ ЩЙГЕЛЕ ЯНБЕПЬЮЕРЯЪ МЮ ТНМЕ ЯОЕЖХТХВЕЯЙНЦН Х МЕЯОЕЖХТХВЕЯЙНЦН ХЛЛСМНДЕТХЖХРЮ. яМХФЕМХЕ РХРПЮ ЙНЛОКЕЛЕМРЮ, ЮЙРХБМНЯРХ КХГНЖХЛЮ, МЕДНЯРЮРНВМНЯРЭ ЙЮЙ ГЮБЕПЬЕММНЦН, РЮЙ Х МЕГЮБЕПЬЕММНЦН ТЮЦНЖХРНГЮ ЯБХДЕРЕКЭЯРБСЧР Н ЯКЮАНЯРХ ХЛЛСММШУ ПЕГЕПБНБ ОПХ БШЯНЙНИ ЯЕМЯХАХКХГХПСЧЫЕИ ЮЙРХБМНЯРХ ЙНЙЙНБНИ ТКНПШ. яОНЯНАМНЯРЭ ЛХЙПНАНБ ОПНЪБКЪРЭ ЮККЕПЦХГХПСЧЫХЕ ЯБНИЯРБЮ НЯНАЕММН СЯХКХБЮЕРЯЪ ОПХ МЕПБМН-ЩМДНЙПХММШУ ПЕЦСКЪРНПМШУ ЯДБХЦЮУ, НАЛЕММШУ МЮПСЬЕМХЪУ Х ЯЕМЯХАХКХГЮЖХХ Й ЯНАЯРБЕММШЛ РЙЮМЕБШЛ ЮМРХЦЕМЮЛ.
яКНФМНЕ ЙНЛОКЕЙЯМНЕ ЯНВЕРЮМХЕ БШЬЕОЕПЕВХЯКЕММШУ ТЮЙРНПНБ НОПЕДЕКЪЕР ЯБНЕНАПЮГХЕ ЙКХМХВЕЯЙХУ ОПНЪБКЕМХИ ЛХЙПНАМНИ ЩЙГЕЛШ. гЮАНКЕБЮМХЕ МЮВХМЮЕРЯЪ Я ОХНЦЕММНЦН ЩКЕЛЕМРЮ - ЯРПЕОРНЙНЙЙНБНИ ХКХ ЯРЮТХКНЙНЙЙНБНИ ОСЯРСКШ - Х ЛНФЕР БНГМХЙМСРЭ БНЙПСЦ ЛЕЯРЮ НФНЦЮ, ЯЯЮДХМШ, ЖЮПЮОХМШ. бЯКЕДЯРБХЕ МЕПЮЖХНМЮКЭМНЦН КЕВЕМХЪ, ПЮЯВЕЯНБ ХКХ РПЮБЛЮРХГЮЖХХ ОНЪБКЪЧРЯЪ НРЕВМН-ЩПХРЕЛЮРНГМШЕ ОЪРМЮ Я ОЮОСКН-БЕГХЙСКЮЛХ, НАПЮГСЧРЯЪ ЛНЙМСЫХЕ ЩПНГХХ, ЯЕПНГМН-ЦМНИМШЕ ЙНПЙХ. пЮЯОНКНФЕМХЕ ЩКЕЛЕМРНБ ЯОКНЬМНЕ, АЕГ ОПНЯКНЕЙ ГДНПНБНИ ЙНФХ. цПЮМХЖШ НВЮЦНБ ВЕРЙХЕ, ЙНМРСПШ НБЮКЭМШЕ ХКХ ОПЮБХКЭМН НЙПСЦКШЕ, ОН ЙПЮЪЛ ХУ УНПНЬН БХДЕМ ЩОХДЕПЛЮКЭМШИ БЕМВХЙ, ОПЕДЯРЮБКЪЧЫХИ ЯНАНИ НЯРЮРЙХ ЯРПЕОРНЙНЙЙНБНИ ТКХЙРЕМШ.
б НЙПСФМНЯРХ НВЮЦНБ ЛХЙПНАМНИ ЩЙГЕЛШ ЛНЦСР ОНЪБКЪРЭЯЪ НЯРХНТНККХЙСКХРШ, ЯРПЕОРНЦЕММНЕ ХЛОЕРХЦН ХКХ ЯСУХЕ ЬЕКСЬЮЫХЕЯЪ СВЮЯРЙХ РХОЮ pityriasis simplex. нВЮЦХ ЛХЙПНАМНИ ЩЙГЕЛШ НЙПСЦКНИ ТНПЛШ Я ВЕРЙХЛХ ЙНМРСПЮЛХ ХЛЕМСЧР МСЛЛСКЪПМНИ ЩЙГЕЛНИ. с ДЕРЕИ Я ЛХЙПНАМНИ ЩЙГЕЛНИ НАШВМН МЮАКЧДЮЧРЯЪ ДПСЦХЕ ЯРПЕОРН-ЯРЮТХКНЙНЙЙНБШЕ ГЮАНКЕБЮМХЪ: ГЮЕДШ, ЙНМЗЧМЙРХБХРШ, НРХРШ, УПНМХВЕЯЙХЕ РНМГХККХРШ, ЦЮИЛНПХРШ.
оПХ ОПНЦПЕЯЯХПСЧЫЕЛ РЕВЕМХХ ЩЙГЕЛШ СЯХКХБЮЕРЯЪ БНЯОЮКХРЕКЭМЮЪ ПЕЮЙЖХЪ БРНПХВМШУ БШЯШОЮМХИ Я НАХКЭМШЛХ БЕГХЙСКЮЛХ, АШЯРПН НАПЮГСЧЫХЛХ НАЬХПМШЕ ЛНЙМСЫХЕ ЩПНГХХ. б РЮЙХУ ЯКСВЮЪУ ЦНБНПЪР Н РПЮМЯТНПЛЮЖХХ ЛХЙПНАМНИ ЩЙГЕЛШ Б ХЯРХММСЧ. лХЙПНАМЮЪ ЩЙГЕЛЮ С ДЕРЕИ КНЙЮКХГСЕРЯЪ ВЮЫЕ МЮ РШКЕ ЙХЯРЕИ, Б НАКЮЯРХ ЦНКЕМЕИ, АЕДЕП, ОКЕВ Х ОПЕДОКЕВХИ. бШДЕКЕМХЕ ЛХЙПНАМНИ ЩЙГЕЛШ БЮФМН МЕ РНКЭЙН Я РЕНПЕРХВЕЯЙНИ РНВЙХ ГПЕМХЪ (НЯНАЕММНЯРХ ОЮРНЦЕМЕГЮ), МН Х Я ОПЮЙРХВЕЯЙНИ - РЕПЮОХЪ ЛХЙПНАМНИ ЩЙГЕЛШ ЮМРХАХНРХЙЮЛХ, ДЕГХМТХЖХПСЧЫХЛХ, ЮМРХЯЕОРХВЕЯЙХЛХ ЯПЕДЯРБЮЛХ НАШВМН БЕЯЭЛЮ СЯОЕЬМЮ, РНЦДЮ ЙЮЙ ДПСЦХЕ ПЮГМНБХДМНЯРХ ЩЙГЕЛШ НР РЮЙНЦН КЕВЕМХЪ ВЮЫЕ НАНЯРПЪЧРЯЪ.
 дХЮЦМНГ ЩЙГЕЛШ Б КЧАНЛ ЙКХМХВЕЯЙНЛ БЮПХЮМРЕ ЯПЮБМХРЕКЭМН ОПНЯР Х НЯМНБШБЮЕРЯЪ МЮ ДЮММШУ ЮККЕПЦНКНЦХВЕЯЙНЦН ЮМЮЛМЕГЮ, НЯРПНБНЯОЮКХРЕКЭМНЛ ОНКХЛНПТМНЛ УЮПЮЙРЕПЕ БШЯШОЮМХИ, УПНМХВЕЯЙНЛ ПЕЖХДХБХПСЧЫЕЛ РЕВЕМХХ.
дХЮЦМНГ ЩЙГЕЛШ Б КЧАНЛ ЙКХМХВЕЯЙНЛ БЮПХЮМРЕ ЯПЮБМХРЕКЭМН ОПНЯР Х НЯМНБШБЮЕРЯЪ МЮ ДЮММШУ ЮККЕПЦНКНЦХВЕЯЙНЦН ЮМЮЛМЕГЮ, НЯРПНБНЯОЮКХРЕКЭМНЛ ОНКХЛНПТМНЛ УЮПЮЙРЕПЕ БШЯШОЮМХИ, УПНМХВЕЯЙНЛ ПЕЖХДХБХПСЧЫЕЛ РЕВЕМХХ.
дХТТЕПЕМЖХЮКЭМШИ ДХЮЦМНГ. дХТТСГМШИ МЕИПНДЕПЛХР, ЙЮЙ Х ДЕРЯЙЮЪ ОНВЕЯСУЮ Х ЩЙГЕЛЮ, УЮПЮЙРЕПХГСЕРЯЪ УПНМХВЕЯЙХЛ ПЕЖХДХБХПСЧЫХЛ РЕВЕМХЕЛ, ЮКХЛЕМРЮПМНИ ЦХОЕПВСБЯРБХРЕКЭМНЯРЭЧ МЕЛЕДКЕММН-ГЮЛЕДКЕММНЦН РХОЮ. нДМЮЙН ОПХ МЕИПНДЕПЛХРЕ Х ДЕРЯЙНИ ОНВЕЯСУЕ ОПЕБЮКХПСЧР ЯХЛОЮРЕПЦХВЕЯЙХЕ ОПНЖЕЯЯШ (АЕКШИ ЯРНИЙХИ ДЕПЛНЦПЮТХГЛ, БШЯНЙХИ РНМСЯ ОХКНЛНРНПМНЦН ПЕТКЕЙЯЮ). оПХ МЕИПНДЕПЛХРЕ ОПЕНАКЮДЮЕР ХМТХКЭРПЮРХБМШИ ЙНЛОНМЕМР БНЯОЮКЕМХЪ Я БШПЮФЕММНИ КХУЕМХГЮЖХЕИ, НРЯСРЯРБСЕР ОНКХЛНПТХГЛ ОЕПБХВМШУ ЩКЕЛЕМРНБ, МЕ МЮАКЧДЮЕРЯЪ ЯОНМРЮММНЦН, ДКХРЕКЭМНЦН ЛНЙМСРХЪ, Ю ЕЯКХ НМН Х БНГМХЙЮЕР, РН КХЬЭ Б ПЕГСКЭРЮРЕ ПЮЯВЕЯНБ ХКХ ОПХ НАНЯРПЕМХХ, ЯНВЕРЮЕРЯЪ Я НЯМНБМШЛХ ЯХЛОРНЛЮЛХ ДЕПЛЮРНГЮ Х ДЕПФХРЯЪ МЕДНКЦН.
оПХ ДЕРЯЙНИ ОНВЕЯСУЕ БНГЛНФМН НАПЮГНБЮМХЕ БЕГХЙСК, НМХ ПЮЯОНКЮЦЮЧРЯЪ МЮ ОЮОСКЕГМНЛ ХМТХКЭРПЮРХБМНЛ НЯМНБЮМХХ, МЕ ЯЙКНММШ Й ЯКХЪМХЧ Х НАПЮГНБЮМХЧ ЯОКНЬМШУ НВЮЦНБ Я ЛНЙМСРХЕЛ Х «ЯЕПНГМШЛХ ЙНКНДЖЮЛХ», ОПЕХЛСЫЕЯРБЕММН КНЙЮКХГСЧРЯЪ МЮ ПЮГЦХАЮРЕКЭМШУ ОНБЕПУМНЯРЪУ; ЙНМЕВМНЯРЕИ. дЕПЛЮРХР дЧПХМЦЮ ЛНФЕР БЕЯЭЛЮ МЮОНЛХМЮРЭ ЩЙГЕЛС. нДМЮЙН ЦПСООНБНЕ ПЮЯОНКНФЕМХЕ ЩТТКНПЕЯЖЕМЖХИ, НРЯСРЯРБХЕ ЯОНМРЮММНЦН ЛНЙМСРХЪ Х «ЯЕПНГМШУ ЙНКНДЖЕБ», МЮКХВХЕ ЩНГХМНТХКХХ Б ЯНДЕПФХЛНЛ БЕГХЙСК Х ОНКНФХРЕКЭМЮЪ ОПНАЮ ъДЮЯЯНМЮ ДЮЧР МЕНАУНДХЛШЕ НЯМНБЮМХЪ ДКЪ ОПЮБХКЭМНИ ДХЮЦМНЯРХЙХ.
кЕВЕМХЕ ЩЙГЕЛШ. сВХРШБЮЧР ЙНМЯРХРСЖХНМЮКЭМШЕ НЯНАЕММНЯРХ ПЕАЕМЙЮ, ЯРЕОЕМЭ БШПЮФЕММНЯРХ МЕИПНЩМДНЙПХММШУ, ХЛЛСММШУ Х НАЛЕММШУ МЮПСЬЕМХИ, ЙКХМХВЕЯЙНЕ РЕВЕМХЕ АНКЕГМХ. фЕКЮРЕКЭМН БШЪБХРЭ ТЮЙРНПШ, ЯОНЯНАЯРБСЧЫХЕ БНГМХЙМНБЕМХЧ ЩЙГЕЛШ, Х ОПХМЪРЭ ЛЕПШ Й ХУ СЯРПЮМЕМХЧ, ВРН ВЮЯРН ЯНОПЪФЕМН Я АНКЭЬХЛХ РПСДМНЯРЪЛХ Х МЕ БЯЕЦДЮ НЯСЫЕЯРБХЛН. оНЩРНЛС НЯМНБМШЛ МЮОПЮБКЕМХЕЛ Б КЕВЕМХХ ДЕРЯЙНИ ЩЙГЕЛШ ЪБКЪЕРЯЪ ХЯОНКЭГНБЮМХЕ ЦХОНЯЕМЯХАХКХГХПСЧЫХУ Х ОПНРХБНБНЯОЮКХРЕКЭМШУ ЯПЕДЯРБ, МЮГМЮВЮЕЛШУ МЮПЪДС Я ЯХЛОРНЛЮРХВЕЯЙХЛХ.
оПХМХЛЮЪ БН БМХЛЮМХЕ ГМЮВХРЕКЭМШИ ДЕТХЖХР ЙЮКЭЖХЪ Х БШПЮФЕММСЧ ОНПНГМНЯРЭ ЯНЯСДНБ, МЮ ОЕПБНЛ ЩРЮОЕ ПЕЙНЛЕМДСЧР ОПЕОЮПЮРШ ЙЮКЭЖХЪ Б ЯНВЕРЮМХХ Я БХРЮЛХМЮЛХ, ЮМРХЦХЯРЮЛХММШЛХ Х ОПНРХБНБНЯОЮКХРЕКЭМШЛХ ЯПЕДЯРБЮЛХ. йЮКЭЖХЪ ЦКЧЙНМЮР, КЮЙРЮР ХКХ ЦКХЖЕПНТНЯТЮР МЮГМЮВЮЧР Б ОНПНЬЙЮУ ХКХ РЮАКЕРЙЮУ ОН 0,25-0,5 Ц 2-3 ПЮГЮ Б ДЕМЭ ХКХ Б 2-5 % ПЮЯРБНПЕ ОН 1 ВЮИМНИ, ДЕЯЕПРМНИ ХКХ ЯРНКНБНИ КНФЙЕ Б ГЮБХЯХЛНЯРХ НР БНГПЮЯРЮ ПЕАЕМЙЮ. мЮРПХЪ ЯЮКХЖХКЮР ДЮЧР ЦПСДМШЛ ДЕРЪЛ ХГ ПЮЯВЕРЮ 0,1 Ц МЮ 1 ЙЦ ЛЮЯЯШ РЕКЮ Б ЯСРЙХ ХКХ Б 1-2 % ПЮЯРБНПЕ ОН 1 ВЮИМНИ ХКХ ДЕЯЕПРМНИ КНФЙЕ 2-3 ПЮГЮ Б ДЕМЭ ОНЯКЕ ЕДШ. дКЪ ДЕРЕИ ЯРЮПЬЕ 2 КЕР ЯСРНВМЮЪ ДНГЮ МЮРПХЪ ЯЮКХЖХКЮРЮ ЯНЯРЮБКЪЕР 0,25 Ц МЮ ЙЮФДШИ ЦНД ФХГМХ. дЕРЪЛ Я 5-КЕРМЕЦН БНГПЮЯРЮ ЛНФМН МЮГМЮВЮРЭ ЙЮКЭЖХЪ ЦКЧЙНМЮР БМСРПХЛШЬЕВМН ОН 2-3-5 ЛК 5% ХКХ 10% ПЮЯРБНПЮ. лЪЦЙХЛ ЦХОНЯЕМЯХАХКХГХПСЧЫХЛ Х ОПНРХБНБНЯОЮКХРЕКЭМШЛ ДЕИЯРБХЕЛ НАКЮДЮЕР МЮРПХЪ РХНЯСКЭТЮР, ЙНРНПШИ ДЮЧР БМСРПЭ ОН 0,25 Ц -0,5 Ц 2-3 ПЮГЮ Б ДЕМЭ ХКХ БМСРПХБЕММН - 10-20 % ПЮЯРБНП ОН 5-8 ЛК ВЕПЕГ ДЕМЭ Б ЙНКХВЕЯРБЕ 8-10 БКХБЮМХИ.
б ЙНЛОКЕЙЯЕ Я ДЕЯЕМЯХАХКХГХПСЧЫХЛХ МЮГМЮВЮЧР ЮМРХЦХЯРЮЛХММШЕ ЯПЕДЯРБЮ, НАКЮДЮЧЫХЕ МЕ РНКЭЙН ЮМРХЦХЯРЮЛХММШЛ, МН Х ЮМРХАПЮДХЙХМХМНБШЛ Х ЮМРХЯЕПНРНМХМНБШЛ ДЕИЯРБХЕЛ (ДХЛЕДПНК, ДХЮГНКХМ, ТЕМЙЮПНК, АХЙЮПТЕМ, ЯСОПЮЯРХМ, ОХОНКЭТЕМ, РЮБЕЦХК, ОЕПХРНК, ЯЮМДНЯРЕМ Х ДП.), хУ ОПХЛЕМЪЧР Б ЯННРБЕРЯРБХХ Я БНГПЮЯРНЛ ПЕАЕМЙЮ Х ЙПЮРЙНБПЕЛЕММН, ЖХЙКЮЛХ ОН 7- 10 ДМЕИ. бЕВЕПМХИ ОПХЕЛ ЩРХУ ОПЕОЮПЮРНБ ФЕКЮРЕКЭМН ОПХСПНВХРЭ Й СФХМС, ГЮ 1-2 В ДН ЯМЮ. бЕЯЭЛЮ ЖЕКЕЯННАПЮГМН НДМНБПЕЛЕММН ДЮБЮРЭ БХРЮЛХМ я, ВРН ОНГБНКЪЕР МЕЯЙНКЭЙН СЛЕМЭЬХРЭ ДНГС ЮМРХЦХЯРЮЛХММШУ ОПЕОЮПЮРНБ (ЮЯЙНПАХМНБЮЪ ЙХЯКНРЮ ХУ ЯХМЕПЦХЯР).
оПХ СОНПМНЛ РЕВЕМХХ ЩЙГЕЛШ ХЯОНКЭГСЧР ЯЕДЮРХБМШЕ ЯПЕДЯРБЮ: ЛЕОПНРЮМ (ЮМДЮЙЯХМ, ЛЕОПНАЮЛЮР). оПХ БШПЮФЕММНИ БЕЦЕРНДХЯРНМХХ, МЕБПНРХВЕЯЙХУ ПЮЯЯРПНИЯРБЮУ, МЮПСЬЕМХХ ЯМЮ ОПХЛЕМЪЧР УНКХМНКХРХЙХ Х РПЮМЙБХКХГЮРНПШ (ЮЛХГХК, РЮГЕОЮЛ) Б БНГПЮЯРМШУ ДНГХПНБЙЮУ, Ю РЮЙФЕ НРБЮПШ ХГ ЙНПМЪ БЮКЕПХЮМШ, ОСЯРШПМХЙЮ, ВЕПЕДШ, ПНЛЮЬЙХ, АНЪПШЬМХЙЮ - ОН 5-10 Ц МЮ 200 ЛК БНДШ, ОН 1 ДЕЯЕПРМНИ ХКХ ЯРНКНБНИ КНФЙЕ 3-4 ПЮГЮ Б ДЕМЭ Б РЕВЕМХЕ 1-2 МЕДЕКЭ.
с АНКЭМШУ ЛХЙПНАМНИ ЩЙГЕЛНИ, Ю РЮЙФЕ ОПХ НЯКНФМЕМХХ ХЛОЕРХЦЕМХГЮЖХЕИ ХЯРХММНИ ХКХ ЯЕАНПЕИМНИ ЩЙГЕЛШ ХЯОНКЭГСЧР ЮМРХАХНРХЙХ ЬХПНЙНЦН ЯОЕЙРПЮ ДЕИЯРБХЪ. рЕРПЮЖХЙКХМШ ЛНФМН ОПХЛЕМЪРЭ ДЕРЪЛ РНКЭЙН Я 9-КЕРМЕЦН БНГПЮЯРЮ, РЮЙ ЙЮЙ НМХ НРПХЖЮРЕКЭМН БКХЪЧР МЮ ПЮГБХРХЕ ЯЙЕКЕРЮ, НРЙКЮДШБЮЧРЯЪ Б ДЕМРХМЕ Х ЩЛЮКХ ГСАНБ. мЮХАНКЕЕ СОНРПЕАХЛШ ЛЮЙПНКХДШ (ЩПХРПНЛХЖХМ) ХКХ ОНКСЯХМРЕРХВЕЯЙХЕ ОЕМХЖХККХМШ (ЮЛОХЖХККХМ, НЙЯЮЖХККХМ), ДЕИЯРБСЧЫХЕ МЮ ЦПЮЛНРПХЖЮРЕКЭМСЧ Х ЦПЮЛОНКНФХРЕКЭМСЧ ТКНПС Х НАКЮДЮЧЫХЕ ЛЕМЕЕ ЮККЕПЦХГХПСЧЫХЛ БКХЪМХЕЛ.
б ЯКСВЮЕ СОНПМНЦН, РЪФЕКНЦН РЕВЕМХЪ ГЮАНКЕБЮМХЪ Я РЕМДЕМЖХЕИ Й ВЮЯРХВМНИ ХКХ ОНКМНИ ЩПХРПНДЕПЛХХ МЮГМЮВЮЧР ЦКЧЙНЙНПРХЙНХДШ - ОПЕДМХГНКНМ, ДЕЙЯЮЛЕРЮГНМ ХКХ СПАЮГНМ. дНГШ ЦНПЛНМНБ Х ЛЕРНДХЙЮ ХУ ОПХЛЕМЕМХЪ БЮПЭХПСЧР Б ЯННРБЕРЯРБХХ Я РЪФЕЯРЭЧ РЕВЕМХЪ ОПНЖЕЯЯЮ, БНГПЮЯРНЛ ПЕАЕМЙЮ, МЮКХВХЕЛ ЯНОСРЯРБСЧЫХУ ГЮАНКЕБЮМХИ - Я СВЕРНЛ ОПНРХБНОНЙЮГЮМХИ Х БНГЛНФМШУ НЯКНФМЕМХИ.
с ДЕРЕИ Я РНПОХДМН ОПНРЕЙЮЧЫЕИ ЩЙГЕЛНИ, Я РЕМДЕМЖХЕИ Й РПЮМЯТНПЛЮЖХХ Б МЕИПНДЕПЛХР ЛНЦСР АШРЭ ОПХЛЕМЕМШ ЦЕЛНРЕПЮОХЪ Х ОКЮГЛНРЕПЮОХЪ. оН ДЮММШЛ ч. й. яЙПХОЙХМЮ, Б СОНПМШУ ЯКСВЮЪУ УПНМХВЕЯЙХ ОПНРЕЙЮЧЫХУ ЩЙГЕЛ Я БШПЮФЕММНИ ХМТХКЭРПЮЖХЕИ, КХУЕМХТХЙЮЖХЕИ ОНЙЮГЮМШ ОХПНЦЕММШЕ ОПЕОЮПЮРШ (ОХПНЦЕМЮК, ОПНДХЦХНГЮМ). с АНКЭМШУ ЯЕАНПЕИМНИ ЩЙГЕЛНИ, МЮПЪДС Я ЦХОНЯЕМЯХАХКХГХПСЧЫХЛХ Х ЮМРХЦХЯРЮЛХММШЛХ ЯПЕДЯРБЮЛХ, ДЮЧР ПХАНТКЮБХМ Б ЯНВЕРЮМХХ Я ОХПХДНЙЯЮКЭ-ТНЯТЮРНЛ Х ОЮМЦЮЛЮРНЛ ЙЮКЭЖХЪ.
кЕВЕМХЕ БЯЕУ ЙКХМХВЕЯЙХУ ПЮГМНБХДМНЯРЕИ ЩЙГЕЛШ С ДЕРЕИ ОПНБНДЪР МЮ ТНМЕ ДХЕРШ, ХАН ЮКХЛЕМРЮПМЮЪ ЯЕМЯХАХКХГЮЖХЪ ЛНФЕР МХБЕКХПНБЮРЭ ЩТТЕЙР ЛЕДХЙЮЛЕМРНГМНЦН КЕВЕМХЪ.
б ЯРЮДХХ ПЕЦПЕЯЯЮ БШЯШОЮМХИ ХЯОНКЭГСЧР стн ЩПХРЕЛМШЛХ ХКХ ЯСАЩПХРЕЛМШЛХ ДНГЮЛХ, НАЫХЕ ХКХ ОН ГНМЮЛ, ДН 15- 20 НАКСВЕМХИ МЮ ЙСПЯ. оПХ УПНМХВЕЯЙНИ ЩЙГЕЛЕ Я НЦПЮМХВЕММШЛХ НВЮЦЮЛХ ЖЕКЕЯННАПЮГМШ ТНМНТНПЕГ Я ЯСЯОЕМГХЕИ ЦХДПНЙНПРХГНМЮ ХКХ ЮЕБХРНЛ, сбв-РЕПЮОХЪ. оПХ ГМЮВХРЕКЭМНИ КХУЕМХТХЙЮЖХХ ОПХЛЕМЪЧР ЮООКХЙЮЖХХ НГНЙЕПХРЮ, ОЮПЮТХМЮ, КЕВЕАМШЕ ЦПЪГХ. б ОЕПХНД ПЕЛХЯЯХХ ХКХ Б ПЕЦПЕЯЯХБМНИ ЯРЮДХХ ДЕРЪЛ ЯРЮПЬЕ 3 КЕР ОНЙЮГЮМН ЙСПНПРМНЕ КЕВЕМХЕ (оЪРХЦНПЯЙ, йЕЛЕПХ, яНВХ-лЮЖЕЯРЮ, аЕКНЙСПХУЮ, жУЮКРСАН, Ю РЮЙФЕ ХЯОНКЭГНБЮМХЕ ЛЕЯРМШУ ЯЮМЮРНПМН-ЙСПНПРМШУ БНГЛНФМНЯРЕИ).
мЮПСФМНЕ КЕВЕМХЕ ОПНБНДЪР Я СВЕРНЛ ЯРЕОЕМХ БНЯОЮКХРЕКЭМНИ ПЕЮЙЖХХ, ЯРЮДХХ РЕВЕМХЪ Х ПЮЯОПНЯРПЮМЕММНЯРХ ОПНЖЕЯЯЮ. оПХ НЯРПНЛ БНЯОЮКЕМХХ Я МЮКХВХЕЛ ЛНЙМСРХЪ МЮГМЮВЮЧР ОПХЛНВЙХ, ЯНДЕПФЮЫХЕ ОПНРХБНБНЯОЮКХРЕКЭМШЕ, ДЕГХМТХЖХПСЧЫХЕ ОПЕОЮПЮРШ Б ЛЮКНИ ЙНМЖЕМРПЮЖХХ: 1 - 2% ПЮЯРБНП ЮЛХДНОХПХМЮ, 0,25% ПЮЯРБНП ЖХМЙЮ ЯСКЭТЮРЮ, 1-2% ПЮЯРБНП ФХДЙНЯРХ аСПНБЮ ХКХ РЮМХМЮ. дЕРЪЛ ЦПСДМНЦН БНГПЮЯРЮ МЕ ЯКЕДСЕР МЮГМЮВЮРЭ ОПХЛНВЙХ, ЯНДЕПФЮЫХЕ ПЕГНПЖХМ ХКХ АНПМСЧ ЙХЯКНРС, ББХДС НОЮЯМНЯРХ ХУ РНЙЯХВЕЯЙНЦН ДЕИЯРБХЪ ОПХ ЮАЯНПАЖХХ ВЕПЕГ ЩПНГХХ. уНПНЬН СЛЕМЭЬЮЧР ЦХОЕПЕЛХЧ Х НРЕВМНЯРЭ ОПХЛНВЙХ ХГ НРБЮПЮ ВЮЪ, ПНЛЮЬЙХ, ОНДНПНФМХЙЮ, ЙНПМЪ ЮКРЕЪ.
оПХ КЕВЕМХХ ЩЙГЕЛШ МЕНАУНДХЛНСВХРШБЮЪ БНГЛНФМНЯРЭ ЮАЯНПАЖХХ ЦНПЛНМНБ ЙНФЕИ, б. х. йСКЮЦХМ ПЕЙНЛЕМДСЕР ЯЛЕЬХБЮРЭ ЦКЧЙНЙНПРХЙНХДМШЕ ЛЮГХ Я ЙПЕЛНЛ сММШ, ЙПЕЛНЛ «ьЮКТЕИ» ХКХ 5-10% ЙЮПНТХКЕМНБНИ ЛЮГЭЧ: ДЕРЪЛ ЦПСДМНЦН БНГПЮЯРЮ Б ЯННРМНЬЕМХХ 1:10-1:8, НР 1 ЦНДЮ ДН 3 КЕР - 1 : 7 - 1 : 6, НР 3 ДН 5 КЕР - 1 : 4, НР 5 ДН 10 КЕР - 1 : 3 Х ЯРЮПЬЕ 10 КЕР - 1 : 2 ХКХ 1 : 1. рЮЙЮЪ РЮЙРХЙЮ МЮГМЮВЕМХЪ ЦКЧЙНЙНПРХЙНХДМШУ ЛЮГЕИ СЯХКХБЮЕР ХУ ДЕИЯРБХЕ АЕГ ПХЯЙЮ БШГБЮРЭ ЙЮЙХЕ-КХАН ОНАНВМШЕ ОПНЪБКЕМХЪ.
оПНЦМНГ ЩЙГЕЛШ БОНКМЕ АКЮЦНОПХЪРЕМ ЙЮЙ ДКЪ ФХГМХ Х ПЮАНРНЯОНЯНАМНЯРХ ПЕАЕМЙЮ, РЮЙ Х ДКЪ БШГДНПНБКЕМХЪ, НЯНАЕММН ОПХ ОПЮБХКЭМН ХЯОНКЭГСЕЛШУ ОПНТХКЮЙРХВЕЯЙХУ ЛЕПНОПХЪРХЪУ.
оПНТХКЮЙРХЙЮ. б ПЮГБХРХХ ДЕРЯЙНИ ЩЙГЕЛШ, НЯНАЕММН С ДЕРЕИ ЦПСДМНЦН БНГПЮЯРЮ, НДМС ХГ ЦКЮБМШУ ПНКЕИ ХЦПЮЕР ЯЕМЯХАХКХГХПСЧЫЕЕ БКХЪМХЕ ОХЫЕБШУ ОПНДСЙРНБ (ЛЮРЕПХМЯЙНЦН ХКХ ЙНПНБЭЕЦН ЛНКНЙЮ, ЯНДЕПФЮЫХУ ЙЮГЕХМНЦЕМ, Ю РЮЙФЕ ЪХЖ, ЖХРПСЯНБШУ, ЙКСАМХЙХ, ГЕЛКЪМХЙХ Х ДП.). еЫЕ БМСРПХСРПНАМН ПЕАЕМНЙ ОПХНАПЕРЮЕР ОНБШЬЕММСЧ ВСБЯРБХРЕКЭМНЯРЭ Й ЮККЕПЦЕМЮЛ, ЖХПЙСКХПСЧЫХЛ Б ЙПНБХ ЛЮРЕПХ, РЮЙ ЙЮЙ ОКЮЖЕМРЮ ОПНУНДХЛЮ ДКЪ БШЯНЙНЛНКЕЙСКЪПМШУ ОПНРЕХМНБ. рЮЙЮЪ БМСРПХСРПНАМЮЪ ЯЕМЯХАХКХГЮЖХЪ Й ОХЫЕБШЛ ОПНДСЙРЮЛ БНГЛНФМЮ Б ЯКСВЮЕ, ЕЯКХ ЛЮРЭ СОНРПЕАКЪЕР АНКЭЬНЕ ЙНКХВЕЯРБН ЛНКНЙЮ, ЯКЮЯРЕИ, ЪХЖ. оНЩРНЛС Б ОПНТХКЮЙРХЙЕ ЩЙГЕЛШ С ДЕРЕИ ЯСЫЕЯРБЕММНЕ ГМЮВЕМХЕ ХЛЕЕР ПЮЖХНМЮКЭМШИ ПЕФХЛ ОХРЮМХЪ АЕПЕЛЕММШУ: ЩЙГЕЛЮРНЦЕММШЕ БЕЫЕЯРБЮ Я ЛНКНЙНЛ ЛЮРЕПХ ОНОЮДЮЧР ОНЯКЕ ПНФДЕМХЪ ПЕАЕМЙЮ МЮ СФЕ ОНДЦНРНБКЕММСЧ ОНВБС.
б ОЕПБШЕ ЛЕЯЪЖШ ФХГМХ ПЕАЕМЙЮ ЛЮРЭ ОПНДНКФЮЕР ЯНАКЧДЮРЭ ДХЕРС. пЕАЕМЙЮ МЮДН ЙНПЛХРЭ Б ЯРПНЦН НОПЕДЕКЕММШЕ ВЮЯШ, МЕКЭГЪ ЕЦН ОЕПЕЙЮПЛКХБЮРЭ, Ю РЮЙФЕ ББНДХРЭ ПЮММХИ ОПХЙНПЛ СЦКЕБНДЮЛХ. яКЕДСЕР ПЮГЗЪЯМХРЭ ЛЮРЕПХ, ВРН ЯКХЬЙНЛ ВЮЯРНЕ ЙНПЛКЕМХЕ БПЕДМН, РЮЙ ЙЮЙ ОПХБНДХР Й МЕДНЯРЮРНВМНЯРХ ТЕПЛЕМРЮРХБМНИ ДЕЪРЕКЭМНЯРХ ФЕКСДНВМН-ЙХЬЕВМНЦН РПЮЙРЮ, ОЕПЕОНКМЕМХЧ ЙХЬЕВМХЙЮ, МЕОНКМНЛС ПЮЯЫЕОКЕМХЧ АЕКЙНБШУ ОПНДСЙРНБ Х ОЕПЕЦПСГЙЕ НПЦЮМХГЛЮ ПЕАЕМЙЮ РНЙЯХВЕЯЙХЛХ ЩЙГЕЛЮРНЦЕММШЛХ БЕЫЕЯРБЮЛХ, ЙНРНПШЕ ЛНЦСР АШРЭ Б ЕЕ ЛНКНЙЕ. мЕКЭГЪ ВПЕГЛЕПМН ЙСРЮРЭ ПЕАЕМЙЮ, РЮЙ ЙЮЙ ЩРН ЛНФЕР ОПХБЕЯРХ Й ОЕПЕЦПЕБЮМХЧ Х БНГМХЙМНБЕМХЧ ОНРМХЖШ.