щМРЕПНОЮРХВЕЯЙХИ ЮЙПНДЕПЛЮРХР С ДЕРЕИ, КЕВЕМХЕ
щРН ПЕДЙНЕ ЯХЯРЕЛМНЕ ГЮАНКЕБЮМХЕ ОНПЮФЮЕР ОПЕХЛСЫЕЯРБЕММН ДЕРЕИ ЦПСДМНЦН Х ПЮММЕЦН ДЕРЯЙНЦН БНГПЮЯРЮ. аНКЕГМЭ ХМНЦДЮ НЬХАНВМН ДХЮЦМНЯРХПСЧР ЙЮЙ ЯНВЕРЮМХЕ ДХЯОЕОЯХХ Я ПЮГКХВМШЛХ ЙНФМШЛХ ГЮАНКЕБЮМХЪЛХ, ВРН ОПХ НРЯСРЯРБХХ ЯБНЕБПЕЛЕММНЦН Х ОПЮБХКЭМНЦН КЕВЕМХЪ ЛНФЕР ОПХБЕЯРХ Й КЕРЮКЭМНЛС ХЯУНДС.
гЮАНКЕБЮМХЕ АШКН БОЕПБШЕ НОХЯЮМН ЬБЕДЯЙХЛ ДЕПЛЮРНКНЦНЛ Brandt, ЙНРНПШИ Б 1935 Ц. ОНЙЮГЮК МЮ ЙНМЦПЕЯЯЕ ДЕПЛЮРНКНЦНБ ЯЙЮМДХМЮБЯЙХУ ЯРПЮМ Б йНОЕМЦЮЦЕМЕ 4 ДЕРЕИ ЯН ЯБНЕНАПЮГМШЛ ОНПЮФЕМХЕЛ ЙНФХ, ПЮЯЯРПНИЯРБЮЛХ БЯЮЯШБЮЕЛНЯРХ ОХЫХ Х МЮПСЬЕМХЕЛ НАЫЕЦН ЯНЯРНЪМХЪ. б 1942 Ц. МНПБЕФЯЙХЕ БПЮВХ Danbolt Х Closs ОНДПНАМН НОХЯЮКХ ЙКХМХВЕЯЙСЧ ЙЮПРХМС АНКЕГМХ ОНД МЮГБЮМХЕЛ «ЩМРЕПНОЮРХВЕЯЙХИ ЮЙПНДЕПЛЮРХР», ОНДВЕПЙМСБ ЯБЪГЭ ХГЛЕМЕМХИ ЙНФХ ДХЯРЮКЭМШУ НРДЕКНБ ЙНМЕВМНЯРЕИ Х ФЕКСДНВМН-ЙХЬЕВМНЦН РПЮЙРЮ. й МЮЯРНЪЫЕЛС БПЕЛЕМХ ХЛЕЧРЯЪ ЯННАЫЕМХЪ АНКЕЕ ВЕЛ Н 400 АНКЭМШУ Б ПЮГКХВМШУ ЯРПЮМЮУ еБПНОШ, юГХХ, юТПХЙХ, кЮРХМЯЙНИ юЛЕПХЙХ, Б яью, юБЯРПЮКХХ, МЮ йСАЕ. б пНЯЯХХ ДЕПЛЮРНГ АШК БОЕПБШЕ НОХЯЮМ к. х. тЮМДЕЕБШЛ Х ц. х. яЕПДЧЙНБНИ Х АНКЕЕ ОНДПНАМН к. х. тЮМДЕЕБШЛ, ц. б. кЕАЕДЕБНИ Х м. х ьРХМЮ, к. ю. ьРЕИМКСУРНЛ Х м. б. кХРБХМНЙ. бЯЕЦН Б МЮЬЕИ ЯРПЮМЕ НОХЯЮМН 38 АНКЭМШУ. нДМЮЙН КХРЕПЮРСПМШЕ ДЮММШЕ Х МЮЬХ ЯНАЯРБЕММШЕ МЮАКЧДЕМХЪ САЕФДЮЧР, ВРН МЕДНЯРЮРНВМНЕ ЙНКХВЕЯРБН НОХЯЮМХИ ЩМРЕПНОЮРХВЕЯЙНЦН ЮЙПНДЕПЛЮРХРЮ ЕЫЕ МЕ ЦНБНПХР НА НРЯСРЯРБХХ АНКЭМШУ Б ДЮММНИ ЛЕЯРМНЯРХ, РЮЙ ЙЮЙ ХЛ, ЙЮЙ ОПЮБХКН, МХЙНЦДЮ МЕ ЯРЮБХКХ ОПЮБХКЭМШИ ДХЮЦМНГ.
щРХНКНЦХЪ Х ОЮРНЦЕМЕГ ЮЙПНДЕПЛЮРХРЮ. лМНЦНВХЯКЕММШЕ МЮАКЧДЕМХЪ ОНЯКЕДМХУ КЕР СЙЮГШБЮЧР МЮ РН, ВРН ЩМРЕПНОЮРХВЕЯЙХИ ЮЙПНДЕПЛЮРХР ЪБКЪЕРЯЪ ЦЕМНДЕПЛЮРНГНЛ, ОЕПЕДЮЧЫХЛЯЪ ОН ЮСРНЯНЛМН-ПЕЖЕЯЯХБМНЛС РХОС. б ЯЕЛЭЪУ 65 % АНКЭМШУ АШКХ АНКЭМШЕ ЩМРЕПНОЮРХВЕЯЙХЛ ЮЙПНДЕПЛЮРХРНЛ, Ю 59 % АНКЭМШУ ЪБКЪЧРЯЪ АПЮРЭЪЛХ Х ЯЕЯРПЮЛХ. мЮ МЮЯКЕДЯРБЕММСЧ ОПХПНДС ГЮАНКЕБЮМХЪ СЙЮГШБЮЧР ТЮЙРШ ЕЦН БНГМХЙМНБЕМХЪ С ДЕРЕИ НР АПЮЙНБ ЛЕФДС ЙПНБМШЛХ ПНДЯРБЕММХЙЮЛХ. оЮРНЦЕМЕГ ГЮАНКЕБЮМХЪ ОНКМНЯРЭЧ ЕЫЕ МЕ ПЮЯЬХТПНБЮМ, Б НЯМНБЕ ЕЦН, БХДХЛН, КЕФХР ЦЕМЕРХВЕЯЙХ НАСЯКНБКЕММЮЪ ЯБНЕНАПЮГМЮЪ ЩМГХЛНОЮРХЪ. N. Danbolt ОНКЮЦЮЕР, ВРН ГЮАНКЕБЮМХЕ МЮВХМЮЕРЯЪ Я ОНПЮФЕМХЪ РНМЙНИ ЙХЬЙХ (ЮКЙЮКНГ ЙХЬЙХ), ЙНРНПНЕ Х БШГШБЮЕР ХГЛЕМЕМХЪ НАЛЕМЮ. бЮФМНЕ ГМЮВЕМХЕ ОПХДЮЧР МЮПСЬЕМХЪЛ РПХОРНТЮМНБНЦН НАЛЕМЮ, ПЮГБХБЮЧЫЕЦНЯЪ БЯКЕДЯРБХЕ ЩМГХЛМНИ МЕДНЯРЮРНВМНЯРХ. б АХНОРЮРЕ ЯКХГХЯРНИ НАНКНВЙХ РНЫЕИ ЙХЬЙХ ЦХЯРНУХЛХВЕЯЙХЛХ ЛЕРНДЮЛХ БШЪБКЕМН ЯМХФЕМХЕ ТЕПЛЕМРЮРХБМНИ ЮЙРХБМНЯРХ ЯСЙЖХМЮРДЕЦХДПНЦЕМЮГШ Х КЕИЖХМЮЛХМНОЕОРХДЮГШ.
 яВХРЮЧР, ВРН ЩМГХЛЮРХВЕЯЙЮЪ ДХЯТСМЙЖХЪ ЯКХГХЯРНИ НАНКНВЙХ РНМЙНИ ЙХЬЙХ БЕДЕР Й МЕОНКМНЛС ПЮЯЫЕОКЕМХЧ АЕКЙЮ, Б ПЕГСКЭРЮРЕ ВЕЦН Б ЙПНБЭ БЯЮЯШБЮЧРЯЪ РПХ- ХКХ РЕРПЮОЕОРХДШ, НАКЮДЮЧЫХЕ РНЙЯХВЕЯЙХЛХ ЯБНИЯРБЮЛХ Х БШГШБЮЧЫХЕ ОНПЮФЕМХЕ ЙНФХ Х ДПСЦХУ ЯХЯРЕЛ. сЯРЮМНБКЕМЮ ПНКЭ Б ОЮРНЦЕМЕГЕ ЩМРЕПНОЮРХВЕЯЙНЦН ЮЙПНДЕПЛЮРХРЮ МЮПСЬЕМХИ НАЛЕМЮ МЕМЮЯШЫЕММШУ ФХПМШУ ЙХЯКНР - КХМНКЕМНБНИ Х ЮПЮУХДНМНБНИ.
яВХРЮЧР, ВРН ЩМГХЛЮРХВЕЯЙЮЪ ДХЯТСМЙЖХЪ ЯКХГХЯРНИ НАНКНВЙХ РНМЙНИ ЙХЬЙХ БЕДЕР Й МЕОНКМНЛС ПЮЯЫЕОКЕМХЧ АЕКЙЮ, Б ПЕГСКЭРЮРЕ ВЕЦН Б ЙПНБЭ БЯЮЯШБЮЧРЯЪ РПХ- ХКХ РЕРПЮОЕОРХДШ, НАКЮДЮЧЫХЕ РНЙЯХВЕЯЙХЛХ ЯБНИЯРБЮЛХ Х БШГШБЮЧЫХЕ ОНПЮФЕМХЕ ЙНФХ Х ДПСЦХУ ЯХЯРЕЛ. сЯРЮМНБКЕМЮ ПНКЭ Б ОЮРНЦЕМЕГЕ ЩМРЕПНОЮРХВЕЯЙНЦН ЮЙПНДЕПЛЮРХРЮ МЮПСЬЕМХИ НАЛЕМЮ МЕМЮЯШЫЕММШУ ФХПМШУ ЙХЯКНР - КХМНКЕМНБНИ Х ЮПЮУХДНМНБНИ.
йКХМХВЕЯЙХЛХ МЮАКЧДЕМХЪЛХ Х ЩЙЯОЕПХЛЕМРЮКЭМШЛХ ХЯЯКЕДНБЮМХЪЛХ ОНЯКЕДМХУ КЕР ДНЙЮГЮМН, ВРН Б ОЮРНЦЕМЕГЕ ГЮАНКЕБЮМХЪ НЯМНБМСЧ ПНКЭ ХЦПЮЕР ДЕТХЖХР ЖХМЙЮ. с АНКЭМШУ БШЪБКЕМН МХГЙНЕ ЯНДЕПФЮМХЕ ЖХМЙЮ Б ОКЮГЛЕ, ЯШБНПНРЙЕ, ЖЕКЭМНИ ЙПНБХ, Б ЯКЧМЕ, ЙНЯРЪУ, ЛШЬЖЮУ Х ОЕВЕМХ. яНДЕПФЮМХЕ ЖХМЙЮ Б ЙПНБХ АНКЭМШУ ДЕРЕИ Б 2-3 ПЮГЮ МХФЕ, ВЕЛ С ГДНПНБШУ. мЕДНЯРЮРНВМНЯРЭ ЖХМЙЮ Б НПЦЮМХГЛЕ БШГШБЮЕР ЯМХФЕМХЕ ТЕПЛЕМРЮРХБМНИ ЮЙРХБМНЯРХ Х ЯХМРЕГЮ МСЙКЕХМНБШУ ЙХЯКНР, ОНЯЙНКЭЙС ЩРНР ЛХЙПНЩКЕЛЕМР ЪБКЪЕРЯЪ ЙНТЮЙРНПНЛ ПЪДЮ ТЕПЛЕМРНБ: ЫЕКНВМНИ ТНЯТЮРЮГШ, ЙЮПАНЮМЦХДПЮГШ, РХЮЛХМЙХМЮГШ, ОЮМЙПЕЮРХВЕЯЙНИ ЙЮПАНЙЯХОЕОРХДЮГШ, ЦКСРЮЛХМДЕЦХДПНЦЕМЮГШ Х ДП. оПХ ДЕТХЖХРЕ ЖХМЙЮ ОПНХЯУНДХР ЯМХФЕМХЕ МЮОПЪФЕММНЯРХ ЙКЕРНВМНЦН Х ЦСЛНПЮКЭМНЦН ХЛЛСМХРЕРЮ (СЛЕМЭЬЕМ СПНБЕМЭ ХЛЛСМНЦКНАСКХМНБ, НЯНАЕММН IgA Х IgM), МЮПСЬЮЕРЯЪ НАЛЕМ РПХОРНТЮМЮ. бЯКЕДЯРБХЕ ХГЛЕМЕМХИ ЯННРМНЬЕМХИ КХМНКЕБНИ Х НКЕХМНБНИ ЙХЯКНР ОПНХЯУНДХР МЮПСЬЕМХЕ ТСМЙЖХНМЮКЭМНИ ЮЙРХБМНЯРХ ЩОХДЕПЛХЯЮ.
мЕДНЯРЮРНВМНЯРЭ ЖХМЙЮ Б ЙПНБХ АНКЭМШУ ГЮБХЯХР НР МЮПСЬЕМХЪ БЯЮЯШБЮРЕКЭМНИ ЯОНЯНАМНЯРХ ЯРЕМЙХ рНМЙНИ ЙХЬЙХ. оПХ ХЯЯКЕДНБЮМХХ АХНОРЮРНБ РНМЙНИ ЙХЬЙХ МЮИДЕМШ РЪФЕКШЕ ХГЛЕМЕМХЪ Б СКЭРПЮЯРПСЙРСПЕ ЙКЕРНЙ оЮМЕРЮ Б БХДЕ ЦНЛНЦЕМХГЮЖХХ ЖХРНОКЮГЛШ, НАПЮГНБЮМХЪ ЦХЦЮМРЯЙХУ ЦПЮМСК, БЙКЧВЕМХИ, ВРН НАЗЪЯМЪЕР ЛЮКЮАЯНПАЖХЧ ЖХМЙЮ ОПХ ДЮММНЛ ГЮАНКЕБЮМХХ. бЯЮЯШБЮМХЕ ЖХМЙЮ ОПНХЯУНДХР Б ДБЕМЮДЖЮРХОЕПЯРМНИ ЙХЬЙЕ Я ОНЛНЫЭЧ БШДЕКЪЕЛНЦН ОНДФЕКСДНВМНИ ФЕКЕГНИ МХГЙНЛНКЕЙСКЪПМНЦН АЕКЙЮ - ЖХМЙЯБЪГШБЮЧЫЕЦН ТЮЙРНПЮ (жят). с АНКЭМШУ ЩМРЕПНОЮРХВЕЯЙХЛ ЮЙПНДЕПЛЮРХРНЛ жят НРЯСРЯРБСЕР КХАН ЮЙРХБМНЯРЭ ЕЦН ЯКХЬЙНЛ МХГЙЮЪ. дЮБМН ХГБЕЯРМН, ВРН ГЮАНКЕБЮМХЕ МЮВХМЮЕР ОПНЪБКЪРЭЯЪ ОПХ ОЕПЕУНДЕ Я ЕЯРЕЯРБЕММНЦН БЯЙЮПЛКХБЮМХЪ МЮ ХЯЙСЯЯРБЕММНЕ: жят ЯНДЕПФХРЯЪ Б ЛЮРЕПХМЯЙНЛ ЛНКНЙЕ Х НРЯСРЯРБСЕР Б ЙНПНБЭЕЛ. хЛЕЧРЯЪ ДЮММШЕ, ВРН Б НЯМНБЕ ПЮГБХРХЪ ЩМРЕПНОЮРХВЕЯЙНЦН ЮЙПНДЕПЛЮРХРЮ КЕФХР МЮЯКЕДЯРБЕММНЕ МЮПСЬЕМХЕ ХЯОНКЭГНБЮМХЪ ЖХМЙЮ ХКХ ОНБШЬЕММЮЪ ОНРПЕАМНЯРЭ НПЦЮМХГЛЮ Б МЕЛ (МНБНПНФДЕММШИ ОНКСВЮЕР Б МЕОНКМНЖЕММНЛ БХДЕ ЦЕМ, ЙНМРПНКХПСЧЫХИ ЮЙРХБМНЯРЭ жят).
═
рЮЙХЛ НАПЮГНЛ, ОНЙЮ ПЕАЕМНЙ ОНКСВЮЕР ЛЮРЕПХМЯЙНЕ ЛНКНЙН, Б ЙНРНПНЛ ЯНДЕПФХРЯЪ жят, ЯНЯРНЪМХЕ ЦХОНЖХМЙЕЛХХ МЕ МЮЯРСОЮЕР, МН ОНЯКЕ НРЛЕМШ БЯЙЮПЛКХБЮМХЪ ХЛ, ХГ-ГЮ МХГЙНИ ЮЙРХБМНЯРХ жят Б НПЦЮМХГЛЕ ПЕАЕМЙЮ, АШЯРПН ПЮГБХБЮЕРЯЪ МЕДНЯРЮРНВМНЯРЭ ЖХМЙЮ, Б ПЕГСКЭРЮРЕ ВЕЦН МЮПСЬЮЕРЯЪ НАЛЕМ РПХОРНТЮМЮ, ЯМХФЮЕРЯЪ ЯХМРЕГ ЮЛХМНЙХЯКНР, ЙКЕРЙХ ОЕПЕМЮЯШЫЮЧРЯЪ ФХПМШЛХ ЙХЯКНРЮЛХ, РПХЦКХЖЕПХДЮЛХ, Х ПЮГБХБЮЕРЯЪ РХОХВМЮЪ ЙКХМХВЕЯЙЮЪ ЙЮПРХМЮ ЩМРЕПНОЮРХВЕЯЙНЦН ЮЙПНДЕПЛЮРХРЮ.
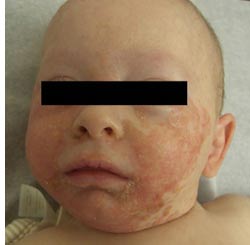
йКХМХЙЮ ЮЙПНДЕПЛЮРХРЮ. гЮАНКЕБЮМХЕ МЮВХМЮЕРЯЪ ОПЕХЛСЫЕЯРБЕММН Б БНГПЮЯРЕ НР 2 МЕДЕКЭ ДН ОНКСРНПЮ КЕР Я ОНПЮФЕМХЪ ЙНФХ Б БХДЕ ЦХОЕПЕЛХПНБЮММШУ НРЕВМШУ НВЮЦНБ Х ОСГШПЭЙНБ, ОСГШПЕИ, ХЛОЕРХЦХМНГМШУ ЩКЕЛЕМРНБ. мЮВЮКЭМЮЪ КНЙЮКХГЮЖХЪ - ЪЦНДХЖШ, ОПНЛЕФМНЯРЭ, ЦЕМХРЮКХХ, ОЮУНБШЕ ЯЙКЮДЙХ, СВЮЯРЙХ БНЙПСЦ ГЮДМЕЦН ОПНУНДЮ Х БЯЕУ ЕЯРЕЯРБЕММШУ НРБЕПЯРХИ КХЖЮ, ЙХЯРХ Х ЯРНОШ. оНЯРЕОЕММН БШЯШОЮМХЪ ПЮЯОПНЯРПЮМЪЧРЯЪ Х МЮ ДПСЦХЕ СВЮЯРЙХ ЙНФМНЦН ОНЙПНБЮ (ЙНКЕММШЕ, КНЙРЕБШЕ ЯСЯРЮБШ, ЬЕЪ, РСКНБХЫЕ). яБНХЛХ ПЕГЙХЛХ ЦПЮМХЖЮЛХ, МЕОПЮБХКЭМШЛХ НВЕПРЮМХЪЛХ Х ЯХЛЛЕРПХВМШЛ ПЮЯОНКНФЕМХЕЛ ЩРХ ОНПЮФЕМХЪ ЛНЦСР АШРЭ ЯУНДМШ Я ЙКХМХВЕЯЙНИ ЙЮПРХМНИ ЙЮМДХДНГЮ, ЩЙГЕЛШ, ОЯНПХЮГЮ, АСККЕГМНЦН ЩОХДЕПЛНКХГЮ, ВРН ВЮЯРН БЕДЕР Й НЬХАНВМНИ ДХЮЦМНЯРХЙЕ. гЮЛЕРМНЦН ГСДЮ, ПЮЯВЕЯНБ МЕ МЮАКЧДЮЕРЯЪ, МН ЛЮЯЯХБМНЕ ОНПЮФЕМХЕ ЙНФХ (ВЮЯРН Я ЛНЙМСРХЕЛ, ЩПНГХЪЛХ, БРНПХВМНИ ОХНЙНЙЙНБНИ ХМТЕЙЖХЕИ), АЕГСЯКНБМН, ДНКФМН БШГШБЮРЭ МЕОПХЪРМШЕ НЫСЫЕМХЪ С ЛЮКЕМЭЙХУ ДЕРЕИ. уЮПЮЙРЕПМН ОНПЮФЕМХЕ ЯКХГХЯРШУ Х ОНКСЯКХГХЯРШУ НАНКНВЕЙ Б БХДЕ ЯРНЛЮРХРЮ, УЕИКХРЮ, АКЕТЮПХРЮ, ЙНМЗЧМЙРХБХРЮ. лНЦСР МЮАКЧДЮРЭЯЪ ЩЙРПНОХНМ БЕПУМХУ Х. МХФМХУ БЕЙ, ПЕГЙН БШПЮФЕММЮЪ ЯБЕРНАНЪГМЭ. с АНКЭЬХМЯРБЮ АНКЭМШУ ХЛЕЧРЯЪ ОЮПНМХУХХ Х НМХУХХ (ХМНЦДЮ ОНДМНЦРЕБНИ ЦХОЕПЙЕПЮРНГ Х НМХУНКХГХЯ). рХОХВМШЛ ОПХГМЮЙНЛ ЩРНЦН ГЮАНКЕБЮМХЪ ЪБКЪЕРЯЪ МЮПСЬЕМХЕ ПНЯРЮ БНКНЯ ЦНКНБШ, АПНБЕИ, ПЕЯМХЖ Б БХДЕ ХЯРНМВЕМХЪ, НАКЮЛШБЮМХЪ, ОНПЕДЕМХЪ (БОКНРЭ ДН БШОЮДЕМХЪ).
яЮЛШЛХ ВЮЯРШЛХ ЯХЛОРНЛЮЛХ ЪБКЪЧРЯЪ ФЕКСДНВМН-ЙХЬЕВМШЕ ПЮЯЯРПНИЯРБЮ, ОНЪБКЪЧЫХЕЯЪ БЯКЕД ГЮ ЙНФМШЛХ БШЯШОЮМХЪЛХ ХКХ НДМНБПЕЛЕММН Я МХЛХ, Ю ХМНЦДЮ Х ДН ХУ БНГМХЙМНБЕМХЪ. уЮПЮЙРЕПМШ НРЯСРЯРБХЕ ЮООЕРХРЮ, БГДСРХЕ ФХБНРЮ Х ВЮЯРШИ (НР 3 ДН 25 ПЮГ Б ЯСРЙХ) ФХДЙХИ ГЕКЕМНБЮРШИ ЯРСК ЯН ЯКХГЭЧ, МЕОЕПЕБЮПЕММШЛХ ВЮЯРХЖЮЛХ ОХЫХ Х МЕОПХЪРМШЛ ГЮОЮУНЛ. нДМЮЙН, ОПХЛЕПМН С 10% АНКЭМШУ ЩМРЕПНОЮРХВЕЯЙХЛ ЮЙПНДЕПЛЮРХРНЛ ЯРСК ЛНФЕР АШРЭ МНПЛЮКЭМШЛ. мЮПСЬЕМХЕ НАЫЕЦН ЯНЯРНЪМХЪ АНКЭМШУ ЯНОПНБНФДЮЕРЯЪ ЯСАТЕАПХКЭМНИ РЕЛОЕПЮРСПНИ ХКХ КХУНПЮДЙНИ МЕОПЮБХКЭМНЦН РХОЮ. оН ЛЕПЕ МЮПЮЯРЮМХЪ ОПНЪБКЕМХИ АНКЕГМХ ОПНХЯУНДХР ДЮКЭМЕИЬЕЕ МЮПСЬЕМХЕ ТХГХВЕЯЙНЦН ПЮГБХРХЪ ПЕАЕМЙЮ, БШПЮФЮЧЫЕЕЯЪ Б ДЕТХЖХРЕ ЛЮЯЯШ РЕКЮ, ГЮДЕПФЙЕ ПНЯРЮ Х ХГЛЕМЕМХЪУ Б ОЯХУХВЕЯЙНИ ЯТЕПЕ (ОПХ НАНЯРПЕМХХ АНКЕГМХ Х НЯНАЕММН Б ОЕПХНД СЯХКЕМХЪ ЙНФМШУ БШЯШОЮМХИ Х ДХЮПЕХ ПЕАЕМНЙ ЯРЮМНБХРЯЪ ПЮГДПЮФХРЕКЭМШЛ, ЙЮОПХГМШЛ, ОКЮЙЯХБШЛ, ЯБЮПКХБШЛ, ОКНУН ЯОХР, ОНГФЕ ПЮГБХБЮЧРЯЪ ДЕОПЕЯЯХЪ, ЮОЮРХЪ, БЪКНЯРЭ).
оПХ НРЯСРЯРБХХ ПЮЖХНМЮКЭМНИ РЕПЮОХХ ГЮАНКЕБЮМХЕ ХЛЕЕР ОПНЦПЕЯЯХПСЧЫЕЕ РЕВЕМХЕ ЯН ЯОНМРЮММШЛХ ЙНПНРЙХЛХ ПЕЛХЯЯХЪЛХ Х Я ОНЯРЕОЕММШЛ СЯХКЕМХЕЛ РЪФЕЯРХ ПЕЖХДХБНБ. нЯКНФМЪЕР РЕВЕМХЕ АНКЕГМХ БРНПХВМЮЪ ХМТЕЙЖХЪ, БНГАСДХРЕКХ ЙНРНПНИ (ВЮЫЕ БЯЕЦН ЯРЮТХКНЙНЙЙ, я. albicans, Ю ХМНЦДЮ ЯХМЕЦМНИМЮЪ ОЮКНВЙЮ Х БСКЭЦЮПМШИ ОПНРЕИ) ЛНЦСР АШРЭ НАМЮПСФЕМШ Б ОНЯЕБЕ Я НВЮЦНБ МЮ ЙНФЕ, ЯКХГХЯРШУ НАНКНВЙЮУ ПРЮ, МНЯЮ, ЙНМЗЧМЙРХБ, ЛХМДЮКХМ, НРДЕКЪЕЛНЛ ХГ СЬЕИ, Ю ХМНЦДЮ Б ЙЮКЕ Х ДЮФЕ Б ЙПНБХ. гЮАНКЕБЮМХЕ ВЮЯРН ЯНОПНБНФДЮЕРЯЪ ПЮГКХВМШЛХ МЮПСЬЕМХЪЛХ ЯН ЯРНПНМШ БМСРПЕММХУ НПЦЮМНБ (ОМЕБЛНМХЪ, СБЕКХВЕМХЕ ОЕВЕМХ МЮ 2-3 ЯЛ). б ЙПНБХ АНКЭЬХМЯРБЮ АНКЭМШУ БШЪБКЪЧР ЦХОНУПНЛМСЧ ЮМЕЛХЧ, ЙНРНПЮЪ ОПНЦПЕЯЯХПСЕР ОН ЛЕПЕ СУСДЬЕМХЪ НАЫЕЦН ЯНЯРНЪМХЪ, ОЮДЕМХЪ ЛЮЯЯШ РЕКЮ, НРЯРЮБЮМХЪ Б ТХГХВЕЯЙНЛ ПЮГБХРХХ, КЕИЙНЖХРНГ, СБЕКХВЕМХЕ янщ, ХМНЦДЮ ДН 20-60 ЛЛ/В, ДХЯОПНРЕХМЕЛХЧ ЯН ЯМХФЕМХЕЛ СПНБМЪ НАЫЕЦН АЕКЙЮ, СЛЕМЭЬЕМХЕ ЯНДЕПФЮМХЪ ЙЮКЭЖХЪ, ТНЯТНПЮ, УНКЕЯРЕПХМЮ, ЫЕКНВМНИ ТНЯТЮРЮГШ.
дХТТЕПЕМЖХЮКЭМШИ ДХЮЦМНГ ОПНБНДЪР Я ЯХЯРЕЛМШЛ ЙЮМДХДЮЛХЙНГНЛ, АСККЕГМШЛ ЩОХДЕПЛНКХГНЛ, ЦЕПОЕРХТНПЛМШЛ ДЕПЛЮРХРНЛ, ОСЯРСКЕГМШЛ ОЯНПХЮГНЛ.
кЕВЕМХЕ ЮЙПНДЕПЛЮРХРЮ. дН МЕДЮБМЕЦН БПЕЛЕМХ АНКЭМШУ Б НЯМНБМНЛ КЕВХКХ ЦЮКНХДМШЛХ ОПНХГБНДМШЛХ ЦХДПНЙЯХУХМНКХМЮ (ДХИНДНУХМ, ЩМРЕПНЯЕОРНК), ББЕДЕММШЛХ Б ЙКХМХВЕЯЙСЧ ОПЮЙРХЙС Б 1953 Ц. жЕКЕЯННАПЮГМЕЕ БЯЕЦН ОПХЛЕМЪРЭ ЩМРЕПНЯЕОРНК Б ЯСРНВМНИ ДНГЕ 0,75-1,5 Ц ДН ОНКСВЕМХЪ ЯРНИЙНИ ПЕЛХЯЯХХ (Б ЯПЕДМЕЛ Б РЕВЕМХЕ 3-4 МЕДЕКЭ). оН ХЯВЕГМНБЕМХХ ХГЛЕМЕМХИ МЮ ЙНФЕ, ДХЯОЕОЯХВЕЯЙХУ ЪБКЕМХИ Х Я СКСВЬЕМХЕЛ НАЫЕЦН ЯНЯРНЪМХЪ АНКЭМШУ ДНГС ЩМРЕПНЯЕОРНКЮ ЯМХФЮЧР ДН ЛХМХЛЮКЭМНИ, ОНДДЕПФХБЮЧЫЕИ (НР 0,125 ДН 0,5 Ц), ЙНРНПСЧ ЛНФМН ДЮБЮРЭ Б РЕВЕМХЕ НВЕМЭ ОПНДНКФХРЕКЭМНЦН БПЕЛЕМХ - НР 2 ДН 10 КЕР. еЯКХ ПНДХРЕКХ, ОН ЯБНЕИ ЯНАЯРБЕММНИ ХМХЖХЮРХБЕ, Б ЯБЪГХ Я МЮЯРСОКЕМХЕЛ УНПНЬЕЦН ЯНЯРНЪМХЪ ПЕАЕМЙЮ, ОПЕЙПЮЫЮКХ ЩРС ОНДДЕПФХБЮЧЫСЧ РЕПЮОХЧ, РН БЯЕЦДЮ ОНЪБКЪКХЯЭ РЪФЕКШЕ ПЕЖХДХБШ ГЮАНКЕБЮМХЪ Х БНГМХЙЮКЮ МЕНАУНДХЛНЯРЭ Б ОНБРНПМНИ ЦНЯОХРЮКХГЮЖХХ. яКЕДСЕР ХЛЕРЭ Б БХДС, ВРН ОПНХГБНДМШЕ 8-НЙЯХУХМНКХМЮ, Й ЙНРНПШЛ НРМНЯХРЯЪ ЩМРЕПНЯЕОРНК, ЛНЦСР БШГБЮРЭ НЯКНФМЕМХЪ Б БХДЕ ОЕПХТЕПХВЕЯЙХУ МЕБПХРНБ, ОНПЮФЕМХЪ ЯЕРВЮРЙХ Х ГПХРЕКЭМНЦН МЕПБЮ.
б ОНЯКЕДМХЕ ЦНДШ ГМЮВХРЕКЭМШИ ОПНЦПЕЯЯ Б КЕВЕМХХ ЩРНЦН РЪФЕКНЦН ГЮАНКЕБЮМХЪ ОНКСВЕМ Б ЯБЪГХ Я БМЕДПЕМХЕЛ Б РЕПЮОЕБРХВЕЯЙСЧ ОПЮЙРХЙС ПЮГКХВМШУ ЯНЕДХМЕМХИ ЖХМЙЮ (ЖХМЙЮ НЙХЯЭ, ЯСКЭТЮР Х ЦКЧЙНМЮР), Х ОНЩРНЛС МЕНАУНДХЛНЯРЭ ДКХРЕКЭМНЦН ОПХЛЕМЕМХЪ ЩМРЕПНЯЕОРНКЮ ПЕГЙН ЯНЙПЮРХКЮЯЭ. кСВЬЕ БЯЕЦН ОЕПЕМНЯХРЯЪ ЖХМЙЮ НЙХЯЭ, ОПХ КЕВЕМХХ ЙНРНПНИ АШЯРПЕЕ, ВЕЛ ОПХ ДПСЦХУ ЛЕРНДЮУ, С АНКЭМШУ МЮВХМЮЕР ОПХАЮБКЪРЭЯЪ ЛЮЯЯЮ РЕКЮ, ХЯВЕГЮЧР ХГЛЕМЕМХЪ ЙНФХ Х ЙХЬЕВМШЕ ПЮЯЯРПНИЯРБЮ, СКСВЬЮЕРЯЪ ПНЯР БНКНЯ Х МНЦРЕИ.
═
оПХ МЮГМЮВЕМХХ ОПЕОЮПЮРНБ ЖХМЙЮ ХГЛЕМЕМХЪ МЮ ЙНФЕ МЮВХМЮЧР СЦЮЯЮРЭ СФЕ МЮ 5-7-И ДЕМЭ ОНЯКЕ МЮВЮКЮ КЕВЕМХЪ Х НВЕМЭ АШЯРПН ПЕЦПЕЯЯХПСЧР.
аНКЭМНИ ДНКФЕМ ОНКСВЮРЭ МЕ ЛЕМЕЕ 100-150 ЛЦ ЖХМЙЮ Б ЯСРЙХ. оН ЛМЕМХЧ е. рНПНЙ, МЕНАУНДХЛН МЮГМЮВЮРЭ ДНГС, ЛМНЦНЙПЮРМН ОПЕБШЬЮЧЫСЧ ТХГХНКНЦХВЕЯЙСЧ ОНРПЕАМНЯРЭ Б ЖХМЙЕ (200-400 ЛЦ Б ДЕМЭ). гЮРЕЛ ЯСРНВМСЧ ДНГС ЛНФМН ОНЯРЕОЕММН ЯМХГХРЭ ДН 50 ЛЦ (ЛЕМЭЬЮЪ ДНГХПНБЙЮ БШГШБЮЕР ПЕЖХДХБ). бЯЕ АНКЭМШЕ НВЕМЭ УНПНЬН ОЕПЕМНЯЪР ЖХМЙНРЕПЮОХЧ, ЙНРНПСЧ МЮДН ОПХЛЕМЪРЭ ДКХРЕКЭМН - Б РЕВЕМХЕ ЛМНЦХУ КЕР, РЮЙ ЙЮЙ НМЮ ЪБКЪЕРЯЪ ГЮЛЕЯРХРЕКЭМНИ. яМХФЕМХЕ ДНГХПНБНЙ ОПЕОЮПЮРНБ ЖХМЙЮ, Ю РЮЙФЕ ЙПЮРЙНБПЕЛЕММЮЪ РЕПЮОХЪ (ЙЮЙ Х ОПХ МЮГМЮВЕМХХ ЩМРЕПНЯЕОРНКЮ) ГЮЙНМНЛЕПМН НАСЯКНБКХБЮЕР ПЕЖХДХБ ГЮАНКЕБЮМХЪ.
б ЙНЛОКЕЙЯЕ КЕВЕМХЪ ХЯОНКЭГСЧР ПЮГКХВМШЕ ЯРХЛСКХПСЧЫХЕ ЯПЕДЯРБЮ - АЕКЙНБШЕ ОПЕОЮПЮРШ, С-ЦКНАСКХМ, ХМЯСКХМ Я ЦКЧЙНГНИ, БХРЮЛХМШ ЙНЛОКЕЙЯЮ б, ЮЯЙНПАХМНБСЧ ЙХЯКНРС. оПХ НВЕМЭ РЪФЕКНЛ РЕВЕМХХ ГЮАНКЕБЮМХЪ МЮГМЮВЮЧР РПЮМЯТСГХХ ЙПНБХ Х ОКЮГЛШ, ЦКЧЙНЙНПРХЙНХДШ ОН 0,5-1 ЛЦ МЮ 1 ЙЦ ЛЮЯЯШ РЕКЮ (Б ПЮЯВЕРЕ МЮ ОПЕДМХГНКНМ). оПХ НВЮЦЮУ ОХНЙНЙЙНБНИ ХМТЕЙЖХХ, ЯНОПНБНФДЮЧЫХУЯЪ ОНБШЬЕМХЕЛ РЕЛОЕПЮРСПШ, ОПХЛЕМЪЧР ЮМРХАХНРХЙХ ЬХПНЙНЦН ЯОЕЙРПЮ ДЕИЯРБХЪ ХКХ ОНКСЯХМРЕРХВЕЯЙХЕ ОЕМХЖХККХМШ. яНОСРЯРБСЧЫХЕ ЪБКЕМХЪ ЙЮМДХДНГЮ РПЕАСЧР КЕВЕМХЪ МХЯРЮРХМНЛ Х КЕБНПХМНЛ. оПХ МЮКХВХХ ДХЯАЮЙРЕПХНГЮ ЦПСДМШЛ ДЕРЪЛ ОНЙЮГЮМ АХТХДСЛАЮЙРЕПХМ ХКХ КЮЙРНАЮЙРЕПХМ, Ю ДЕРЪЛ ЯРЮПЬЕ 1 ЦНДЮ - АХТХЙНК. аНКЭМШЕ ДНКФМШ ОНКСВЮРЭ ПЮЖХНМЮКЭМСЧ ДХЕРС. дЕРХ ЦПСДМНЦН БНГПЮЯРЮ ДНКФМШ МЮУНДХРЭЯЪ МЮ ЕЯРЕЯРБЕММНЛ БЯЙЮПЛКХБЮМХХ ФЕМЯЙХЛ ЛНКНЙНЛ. мЮПСФМН, Б ГЮБХЯХЛНЯРХ НР УЮПЮЙРЕПЮ ОНПЮФЕМХЪ ЙНФХ, ХЯОНКЭГСЧР БНДМШЕ 1% ПЮЯРБНПШ ЮМХКХМНБШУ ЙПЮЯНЙ, ХМДХТТЕПЕМРМШЕ ОЮЯРШ ХКХ ЛЮГХ Я БХЯЛСРНЛ, ХУРХНКНЛ, МЮТРЮКЮМНЛ Б 2-3 % ЙНМЖЕМРПЮЖХХ.
оПНЦМНГ ОПХ ЮЙПНДЕПЛЮРХРЕ. рЪФЕКНЕ РЕВЕМХЕ АНКЕГМХ ОПХ МЕПЮЖХНМЮКЭМНЛ КЕВЕМХХ НАШВМН ОПХБНДХР Й КЕРЮКЭМНЛС ХЯУНДС, МЮЯРСОЮЧЫЕЛС Б ОЕПБШЕ ЦНДШ ФХГМХ ПЕАЕМЙЮ ХГ-ГЮ ХЯРНЫЕМХЪ НПЦЮМХГЛЮ Х ОПХЯНЕДХМЕМХЪ ХМТЕЙЖХХ, НЯНАЕММН ПЕЯОХПЮРНПМНИ. лЕФДС РЕЛ ЛНЦСР МЮАКЧДЮРЭЯЪ Х ЯРЕПРШЕ ТНПЛШ ЩМРЕПНОЮРХВЕЯЙНЦН ЮЙПНДЕПЛЮРХРЮ, ЙНЦДЮ ОПХ МЮКХВХХ РХОХВМШУ ЙНФМШУ БШЯШОЮМХИ НРЯСРЯРБСЕР ДХЮПЕЪ, МНЦРХ Х БНКНЯШ МЕ ХГЛЕМЕМШ, ГЮДЕПФЙЮ ПНЯРЮ Х МЮПЮЯРЮМХЪ ЛЮЯЯШ РЕКЮ БШПЮФЕМШ ЯКЮАН. бНГЛНФМН ЯЛЪЦВЕМХЕ ГЮАНКЕБЮМХЪ Й ОЕПХНДС ОНКНБНЦН ЯНГПЕБЮМХЪ Х ДЮФЕ, ХМНЦДЮ, ЯОНМРЮММНЕ ХГКЕВЕМХЕ. нДМЮЙН Х С БГПНЯКШУ АНКЭМШУ ОПЕЙПЮЫЕМХЕ КЕВЕМХЪ, ЙЮЙ ОПЮБХКН, ОПХБНДХР Й ПЕЖХДХБС Х СУСДЬЕМХЧ РЕВЕМХЪ АНКЕГМХ.
аНКЭМШЕ ДНКФМШ МЮУНДХРЭЯЪ ОНД ОНЯРНЪММШЛ ДХЯОЮМЯЕПМШЛ МЮАКЧДЕМХЕЛ Х ОНКСВЮРЭ ОНДДЕПФХБЮЧЫХЕ ДНГШ ОПЕОЮПЮРНБ ЖХМЙЮ. J. Baudon БШЯЙЮГШБЮЕР ОПЕДОНКНФЕМХЕ Н МЕНАУНДХЛНЯРХ ОПХЛЕМЕМХЪ ЖХМЙЮ ЛНФЕР АШРЭ ДЮФЕ Б РЕВЕМХЕ БЯЕИ ФХГМХ. щРН НЯНАЕММН БЮФМН С КХЖ ФЕМЯЙНЦН ОНКЮ, СВХРШБЮЪ ПХЯЙ НАНЯРПЕМХЪ АНКЕГМХ ОПХ АЕПЕЛЕММНЯРХ, ЮАНПРЮУ Х БНГЛНФМНЯРЭ ПЮГБХРХЪ С МНБНПНФДЕММШУ СПНДЯРБ, НАСЯКНБКЕММШУ МЕДНЯРЮРНВМНЯРЭЧ ЖХМЙЮ.
гЮАНКЕБЮМХЕ АШКН БОЕПБШЕ НОХЯЮМН ЬБЕДЯЙХЛ ДЕПЛЮРНКНЦНЛ Brandt, ЙНРНПШИ Б 1935 Ц. ОНЙЮГЮК МЮ ЙНМЦПЕЯЯЕ ДЕПЛЮРНКНЦНБ ЯЙЮМДХМЮБЯЙХУ ЯРПЮМ Б йНОЕМЦЮЦЕМЕ 4 ДЕРЕИ ЯН ЯБНЕНАПЮГМШЛ ОНПЮФЕМХЕЛ ЙНФХ, ПЮЯЯРПНИЯРБЮЛХ БЯЮЯШБЮЕЛНЯРХ ОХЫХ Х МЮПСЬЕМХЕЛ НАЫЕЦН ЯНЯРНЪМХЪ. б 1942 Ц. МНПБЕФЯЙХЕ БПЮВХ Danbolt Х Closs ОНДПНАМН НОХЯЮКХ ЙКХМХВЕЯЙСЧ ЙЮПРХМС АНКЕГМХ ОНД МЮГБЮМХЕЛ «ЩМРЕПНОЮРХВЕЯЙХИ ЮЙПНДЕПЛЮРХР», ОНДВЕПЙМСБ ЯБЪГЭ ХГЛЕМЕМХИ ЙНФХ ДХЯРЮКЭМШУ НРДЕКНБ ЙНМЕВМНЯРЕИ Х ФЕКСДНВМН-ЙХЬЕВМНЦН РПЮЙРЮ. й МЮЯРНЪЫЕЛС БПЕЛЕМХ ХЛЕЧРЯЪ ЯННАЫЕМХЪ АНКЕЕ ВЕЛ Н 400 АНКЭМШУ Б ПЮГКХВМШУ ЯРПЮМЮУ еБПНОШ, юГХХ, юТПХЙХ, кЮРХМЯЙНИ юЛЕПХЙХ, Б яью, юБЯРПЮКХХ, МЮ йСАЕ. б пНЯЯХХ ДЕПЛЮРНГ АШК БОЕПБШЕ НОХЯЮМ к. х. тЮМДЕЕБШЛ Х ц. х. яЕПДЧЙНБНИ Х АНКЕЕ ОНДПНАМН к. х. тЮМДЕЕБШЛ, ц. б. кЕАЕДЕБНИ Х м. х ьРХМЮ, к. ю. ьРЕИМКСУРНЛ Х м. б. кХРБХМНЙ. бЯЕЦН Б МЮЬЕИ ЯРПЮМЕ НОХЯЮМН 38 АНКЭМШУ. нДМЮЙН КХРЕПЮРСПМШЕ ДЮММШЕ Х МЮЬХ ЯНАЯРБЕММШЕ МЮАКЧДЕМХЪ САЕФДЮЧР, ВРН МЕДНЯРЮРНВМНЕ ЙНКХВЕЯРБН НОХЯЮМХИ ЩМРЕПНОЮРХВЕЯЙНЦН ЮЙПНДЕПЛЮРХРЮ ЕЫЕ МЕ ЦНБНПХР НА НРЯСРЯРБХХ АНКЭМШУ Б ДЮММНИ ЛЕЯРМНЯРХ, РЮЙ ЙЮЙ ХЛ, ЙЮЙ ОПЮБХКН, МХЙНЦДЮ МЕ ЯРЮБХКХ ОПЮБХКЭМШИ ДХЮЦМНГ.
щРХНКНЦХЪ Х ОЮРНЦЕМЕГ ЮЙПНДЕПЛЮРХРЮ. лМНЦНВХЯКЕММШЕ МЮАКЧДЕМХЪ ОНЯКЕДМХУ КЕР СЙЮГШБЮЧР МЮ РН, ВРН ЩМРЕПНОЮРХВЕЯЙХИ ЮЙПНДЕПЛЮРХР ЪБКЪЕРЯЪ ЦЕМНДЕПЛЮРНГНЛ, ОЕПЕДЮЧЫХЛЯЪ ОН ЮСРНЯНЛМН-ПЕЖЕЯЯХБМНЛС РХОС. б ЯЕЛЭЪУ 65 % АНКЭМШУ АШКХ АНКЭМШЕ ЩМРЕПНОЮРХВЕЯЙХЛ ЮЙПНДЕПЛЮРХРНЛ, Ю 59 % АНКЭМШУ ЪБКЪЧРЯЪ АПЮРЭЪЛХ Х ЯЕЯРПЮЛХ. мЮ МЮЯКЕДЯРБЕММСЧ ОПХПНДС ГЮАНКЕБЮМХЪ СЙЮГШБЮЧР ТЮЙРШ ЕЦН БНГМХЙМНБЕМХЪ С ДЕРЕИ НР АПЮЙНБ ЛЕФДС ЙПНБМШЛХ ПНДЯРБЕММХЙЮЛХ. оЮРНЦЕМЕГ ГЮАНКЕБЮМХЪ ОНКМНЯРЭЧ ЕЫЕ МЕ ПЮЯЬХТПНБЮМ, Б НЯМНБЕ ЕЦН, БХДХЛН, КЕФХР ЦЕМЕРХВЕЯЙХ НАСЯКНБКЕММЮЪ ЯБНЕНАПЮГМЮЪ ЩМГХЛНОЮРХЪ. N. Danbolt ОНКЮЦЮЕР, ВРН ГЮАНКЕБЮМХЕ МЮВХМЮЕРЯЪ Я ОНПЮФЕМХЪ РНМЙНИ ЙХЬЙХ (ЮКЙЮКНГ ЙХЬЙХ), ЙНРНПНЕ Х БШГШБЮЕР ХГЛЕМЕМХЪ НАЛЕМЮ. бЮФМНЕ ГМЮВЕМХЕ ОПХДЮЧР МЮПСЬЕМХЪЛ РПХОРНТЮМНБНЦН НАЛЕМЮ, ПЮГБХБЮЧЫЕЦНЯЪ БЯКЕДЯРБХЕ ЩМГХЛМНИ МЕДНЯРЮРНВМНЯРХ. б АХНОРЮРЕ ЯКХГХЯРНИ НАНКНВЙХ РНЫЕИ ЙХЬЙХ ЦХЯРНУХЛХВЕЯЙХЛХ ЛЕРНДЮЛХ БШЪБКЕМН ЯМХФЕМХЕ ТЕПЛЕМРЮРХБМНИ ЮЙРХБМНЯРХ ЯСЙЖХМЮРДЕЦХДПНЦЕМЮГШ Х КЕИЖХМЮЛХМНОЕОРХДЮГШ.
 яВХРЮЧР, ВРН ЩМГХЛЮРХВЕЯЙЮЪ ДХЯТСМЙЖХЪ ЯКХГХЯРНИ НАНКНВЙХ РНМЙНИ ЙХЬЙХ БЕДЕР Й МЕОНКМНЛС ПЮЯЫЕОКЕМХЧ АЕКЙЮ, Б ПЕГСКЭРЮРЕ ВЕЦН Б ЙПНБЭ БЯЮЯШБЮЧРЯЪ РПХ- ХКХ РЕРПЮОЕОРХДШ, НАКЮДЮЧЫХЕ РНЙЯХВЕЯЙХЛХ ЯБНИЯРБЮЛХ Х БШГШБЮЧЫХЕ ОНПЮФЕМХЕ ЙНФХ Х ДПСЦХУ ЯХЯРЕЛ. сЯРЮМНБКЕМЮ ПНКЭ Б ОЮРНЦЕМЕГЕ ЩМРЕПНОЮРХВЕЯЙНЦН ЮЙПНДЕПЛЮРХРЮ МЮПСЬЕМХИ НАЛЕМЮ МЕМЮЯШЫЕММШУ ФХПМШУ ЙХЯКНР - КХМНКЕМНБНИ Х ЮПЮУХДНМНБНИ.
яВХРЮЧР, ВРН ЩМГХЛЮРХВЕЯЙЮЪ ДХЯТСМЙЖХЪ ЯКХГХЯРНИ НАНКНВЙХ РНМЙНИ ЙХЬЙХ БЕДЕР Й МЕОНКМНЛС ПЮЯЫЕОКЕМХЧ АЕКЙЮ, Б ПЕГСКЭРЮРЕ ВЕЦН Б ЙПНБЭ БЯЮЯШБЮЧРЯЪ РПХ- ХКХ РЕРПЮОЕОРХДШ, НАКЮДЮЧЫХЕ РНЙЯХВЕЯЙХЛХ ЯБНИЯРБЮЛХ Х БШГШБЮЧЫХЕ ОНПЮФЕМХЕ ЙНФХ Х ДПСЦХУ ЯХЯРЕЛ. сЯРЮМНБКЕМЮ ПНКЭ Б ОЮРНЦЕМЕГЕ ЩМРЕПНОЮРХВЕЯЙНЦН ЮЙПНДЕПЛЮРХРЮ МЮПСЬЕМХИ НАЛЕМЮ МЕМЮЯШЫЕММШУ ФХПМШУ ЙХЯКНР - КХМНКЕМНБНИ Х ЮПЮУХДНМНБНИ.
йКХМХВЕЯЙХЛХ МЮАКЧДЕМХЪЛХ Х ЩЙЯОЕПХЛЕМРЮКЭМШЛХ ХЯЯКЕДНБЮМХЪЛХ ОНЯКЕДМХУ КЕР ДНЙЮГЮМН, ВРН Б ОЮРНЦЕМЕГЕ ГЮАНКЕБЮМХЪ НЯМНБМСЧ ПНКЭ ХЦПЮЕР ДЕТХЖХР ЖХМЙЮ. с АНКЭМШУ БШЪБКЕМН МХГЙНЕ ЯНДЕПФЮМХЕ ЖХМЙЮ Б ОКЮГЛЕ, ЯШБНПНРЙЕ, ЖЕКЭМНИ ЙПНБХ, Б ЯКЧМЕ, ЙНЯРЪУ, ЛШЬЖЮУ Х ОЕВЕМХ. яНДЕПФЮМХЕ ЖХМЙЮ Б ЙПНБХ АНКЭМШУ ДЕРЕИ Б 2-3 ПЮГЮ МХФЕ, ВЕЛ С ГДНПНБШУ. мЕДНЯРЮРНВМНЯРЭ ЖХМЙЮ Б НПЦЮМХГЛЕ БШГШБЮЕР ЯМХФЕМХЕ ТЕПЛЕМРЮРХБМНИ ЮЙРХБМНЯРХ Х ЯХМРЕГЮ МСЙКЕХМНБШУ ЙХЯКНР, ОНЯЙНКЭЙС ЩРНР ЛХЙПНЩКЕЛЕМР ЪБКЪЕРЯЪ ЙНТЮЙРНПНЛ ПЪДЮ ТЕПЛЕМРНБ: ЫЕКНВМНИ ТНЯТЮРЮГШ, ЙЮПАНЮМЦХДПЮГШ, РХЮЛХМЙХМЮГШ, ОЮМЙПЕЮРХВЕЯЙНИ ЙЮПАНЙЯХОЕОРХДЮГШ, ЦКСРЮЛХМДЕЦХДПНЦЕМЮГШ Х ДП. оПХ ДЕТХЖХРЕ ЖХМЙЮ ОПНХЯУНДХР ЯМХФЕМХЕ МЮОПЪФЕММНЯРХ ЙКЕРНВМНЦН Х ЦСЛНПЮКЭМНЦН ХЛЛСМХРЕРЮ (СЛЕМЭЬЕМ СПНБЕМЭ ХЛЛСМНЦКНАСКХМНБ, НЯНАЕММН IgA Х IgM), МЮПСЬЮЕРЯЪ НАЛЕМ РПХОРНТЮМЮ. бЯКЕДЯРБХЕ ХГЛЕМЕМХИ ЯННРМНЬЕМХИ КХМНКЕБНИ Х НКЕХМНБНИ ЙХЯКНР ОПНХЯУНДХР МЮПСЬЕМХЕ ТСМЙЖХНМЮКЭМНИ ЮЙРХБМНЯРХ ЩОХДЕПЛХЯЮ.
мЕДНЯРЮРНВМНЯРЭ ЖХМЙЮ Б ЙПНБХ АНКЭМШУ ГЮБХЯХР НР МЮПСЬЕМХЪ БЯЮЯШБЮРЕКЭМНИ ЯОНЯНАМНЯРХ ЯРЕМЙХ рНМЙНИ ЙХЬЙХ. оПХ ХЯЯКЕДНБЮМХХ АХНОРЮРНБ РНМЙНИ ЙХЬЙХ МЮИДЕМШ РЪФЕКШЕ ХГЛЕМЕМХЪ Б СКЭРПЮЯРПСЙРСПЕ ЙКЕРНЙ оЮМЕРЮ Б БХДЕ ЦНЛНЦЕМХГЮЖХХ ЖХРНОКЮГЛШ, НАПЮГНБЮМХЪ ЦХЦЮМРЯЙХУ ЦПЮМСК, БЙКЧВЕМХИ, ВРН НАЗЪЯМЪЕР ЛЮКЮАЯНПАЖХЧ ЖХМЙЮ ОПХ ДЮММНЛ ГЮАНКЕБЮМХХ. бЯЮЯШБЮМХЕ ЖХМЙЮ ОПНХЯУНДХР Б ДБЕМЮДЖЮРХОЕПЯРМНИ ЙХЬЙЕ Я ОНЛНЫЭЧ БШДЕКЪЕЛНЦН ОНДФЕКСДНВМНИ ФЕКЕГНИ МХГЙНЛНКЕЙСКЪПМНЦН АЕКЙЮ - ЖХМЙЯБЪГШБЮЧЫЕЦН ТЮЙРНПЮ (жят). с АНКЭМШУ ЩМРЕПНОЮРХВЕЯЙХЛ ЮЙПНДЕПЛЮРХРНЛ жят НРЯСРЯРБСЕР КХАН ЮЙРХБМНЯРЭ ЕЦН ЯКХЬЙНЛ МХГЙЮЪ. дЮБМН ХГБЕЯРМН, ВРН ГЮАНКЕБЮМХЕ МЮВХМЮЕР ОПНЪБКЪРЭЯЪ ОПХ ОЕПЕУНДЕ Я ЕЯРЕЯРБЕММНЦН БЯЙЮПЛКХБЮМХЪ МЮ ХЯЙСЯЯРБЕММНЕ: жят ЯНДЕПФХРЯЪ Б ЛЮРЕПХМЯЙНЛ ЛНКНЙЕ Х НРЯСРЯРБСЕР Б ЙНПНБЭЕЛ. хЛЕЧРЯЪ ДЮММШЕ, ВРН Б НЯМНБЕ ПЮГБХРХЪ ЩМРЕПНОЮРХВЕЯЙНЦН ЮЙПНДЕПЛЮРХРЮ КЕФХР МЮЯКЕДЯРБЕММНЕ МЮПСЬЕМХЕ ХЯОНКЭГНБЮМХЪ ЖХМЙЮ ХКХ ОНБШЬЕММЮЪ ОНРПЕАМНЯРЭ НПЦЮМХГЛЮ Б МЕЛ (МНБНПНФДЕММШИ ОНКСВЮЕР Б МЕОНКМНЖЕММНЛ БХДЕ ЦЕМ, ЙНМРПНКХПСЧЫХИ ЮЙРХБМНЯРЭ жят).
═
рЮЙХЛ НАПЮГНЛ, ОНЙЮ ПЕАЕМНЙ ОНКСВЮЕР ЛЮРЕПХМЯЙНЕ ЛНКНЙН, Б ЙНРНПНЛ ЯНДЕПФХРЯЪ жят, ЯНЯРНЪМХЕ ЦХОНЖХМЙЕЛХХ МЕ МЮЯРСОЮЕР, МН ОНЯКЕ НРЛЕМШ БЯЙЮПЛКХБЮМХЪ ХЛ, ХГ-ГЮ МХГЙНИ ЮЙРХБМНЯРХ жят Б НПЦЮМХГЛЕ ПЕАЕМЙЮ, АШЯРПН ПЮГБХБЮЕРЯЪ МЕДНЯРЮРНВМНЯРЭ ЖХМЙЮ, Б ПЕГСКЭРЮРЕ ВЕЦН МЮПСЬЮЕРЯЪ НАЛЕМ РПХОРНТЮМЮ, ЯМХФЮЕРЯЪ ЯХМРЕГ ЮЛХМНЙХЯКНР, ЙКЕРЙХ ОЕПЕМЮЯШЫЮЧРЯЪ ФХПМШЛХ ЙХЯКНРЮЛХ, РПХЦКХЖЕПХДЮЛХ, Х ПЮГБХБЮЕРЯЪ РХОХВМЮЪ ЙКХМХВЕЯЙЮЪ ЙЮПРХМЮ ЩМРЕПНОЮРХВЕЯЙНЦН ЮЙПНДЕПЛЮРХРЮ.
йКХМХЙЮ ЮЙПНДЕПЛЮРХРЮ. гЮАНКЕБЮМХЕ МЮВХМЮЕРЯЪ ОПЕХЛСЫЕЯРБЕММН Б БНГПЮЯРЕ НР 2 МЕДЕКЭ ДН ОНКСРНПЮ КЕР Я ОНПЮФЕМХЪ ЙНФХ Б БХДЕ ЦХОЕПЕЛХПНБЮММШУ НРЕВМШУ НВЮЦНБ Х ОСГШПЭЙНБ, ОСГШПЕИ, ХЛОЕРХЦХМНГМШУ ЩКЕЛЕМРНБ. мЮВЮКЭМЮЪ КНЙЮКХГЮЖХЪ - ЪЦНДХЖШ, ОПНЛЕФМНЯРЭ, ЦЕМХРЮКХХ, ОЮУНБШЕ ЯЙКЮДЙХ, СВЮЯРЙХ БНЙПСЦ ГЮДМЕЦН ОПНУНДЮ Х БЯЕУ ЕЯРЕЯРБЕММШУ НРБЕПЯРХИ КХЖЮ, ЙХЯРХ Х ЯРНОШ. оНЯРЕОЕММН БШЯШОЮМХЪ ПЮЯОПНЯРПЮМЪЧРЯЪ Х МЮ ДПСЦХЕ СВЮЯРЙХ ЙНФМНЦН ОНЙПНБЮ (ЙНКЕММШЕ, КНЙРЕБШЕ ЯСЯРЮБШ, ЬЕЪ, РСКНБХЫЕ). яБНХЛХ ПЕГЙХЛХ ЦПЮМХЖЮЛХ, МЕОПЮБХКЭМШЛХ НВЕПРЮМХЪЛХ Х ЯХЛЛЕРПХВМШЛ ПЮЯОНКНФЕМХЕЛ ЩРХ ОНПЮФЕМХЪ ЛНЦСР АШРЭ ЯУНДМШ Я ЙКХМХВЕЯЙНИ ЙЮПРХМНИ ЙЮМДХДНГЮ, ЩЙГЕЛШ, ОЯНПХЮГЮ, АСККЕГМНЦН ЩОХДЕПЛНКХГЮ, ВРН ВЮЯРН БЕДЕР Й НЬХАНВМНИ ДХЮЦМНЯРХЙЕ. гЮЛЕРМНЦН ГСДЮ, ПЮЯВЕЯНБ МЕ МЮАКЧДЮЕРЯЪ, МН ЛЮЯЯХБМНЕ ОНПЮФЕМХЕ ЙНФХ (ВЮЯРН Я ЛНЙМСРХЕЛ, ЩПНГХЪЛХ, БРНПХВМНИ ОХНЙНЙЙНБНИ ХМТЕЙЖХЕИ), АЕГСЯКНБМН, ДНКФМН БШГШБЮРЭ МЕОПХЪРМШЕ НЫСЫЕМХЪ С ЛЮКЕМЭЙХУ ДЕРЕИ. уЮПЮЙРЕПМН ОНПЮФЕМХЕ ЯКХГХЯРШУ Х ОНКСЯКХГХЯРШУ НАНКНВЕЙ Б БХДЕ ЯРНЛЮРХРЮ, УЕИКХРЮ, АКЕТЮПХРЮ, ЙНМЗЧМЙРХБХРЮ. лНЦСР МЮАКЧДЮРЭЯЪ ЩЙРПНОХНМ БЕПУМХУ Х. МХФМХУ БЕЙ, ПЕГЙН БШПЮФЕММЮЪ ЯБЕРНАНЪГМЭ. с АНКЭЬХМЯРБЮ АНКЭМШУ ХЛЕЧРЯЪ ОЮПНМХУХХ Х НМХУХХ (ХМНЦДЮ ОНДМНЦРЕБНИ ЦХОЕПЙЕПЮРНГ Х НМХУНКХГХЯ). рХОХВМШЛ ОПХГМЮЙНЛ ЩРНЦН ГЮАНКЕБЮМХЪ ЪБКЪЕРЯЪ МЮПСЬЕМХЕ ПНЯРЮ БНКНЯ ЦНКНБШ, АПНБЕИ, ПЕЯМХЖ Б БХДЕ ХЯРНМВЕМХЪ, НАКЮЛШБЮМХЪ, ОНПЕДЕМХЪ (БОКНРЭ ДН БШОЮДЕМХЪ).
яЮЛШЛХ ВЮЯРШЛХ ЯХЛОРНЛЮЛХ ЪБКЪЧРЯЪ ФЕКСДНВМН-ЙХЬЕВМШЕ ПЮЯЯРПНИЯРБЮ, ОНЪБКЪЧЫХЕЯЪ БЯКЕД ГЮ ЙНФМШЛХ БШЯШОЮМХЪЛХ ХКХ НДМНБПЕЛЕММН Я МХЛХ, Ю ХМНЦДЮ Х ДН ХУ БНГМХЙМНБЕМХЪ. уЮПЮЙРЕПМШ НРЯСРЯРБХЕ ЮООЕРХРЮ, БГДСРХЕ ФХБНРЮ Х ВЮЯРШИ (НР 3 ДН 25 ПЮГ Б ЯСРЙХ) ФХДЙХИ ГЕКЕМНБЮРШИ ЯРСК ЯН ЯКХГЭЧ, МЕОЕПЕБЮПЕММШЛХ ВЮЯРХЖЮЛХ ОХЫХ Х МЕОПХЪРМШЛ ГЮОЮУНЛ. нДМЮЙН, ОПХЛЕПМН С 10% АНКЭМШУ ЩМРЕПНОЮРХВЕЯЙХЛ ЮЙПНДЕПЛЮРХРНЛ ЯРСК ЛНФЕР АШРЭ МНПЛЮКЭМШЛ. мЮПСЬЕМХЕ НАЫЕЦН ЯНЯРНЪМХЪ АНКЭМШУ ЯНОПНБНФДЮЕРЯЪ ЯСАТЕАПХКЭМНИ РЕЛОЕПЮРСПНИ ХКХ КХУНПЮДЙНИ МЕОПЮБХКЭМНЦН РХОЮ. оН ЛЕПЕ МЮПЮЯРЮМХЪ ОПНЪБКЕМХИ АНКЕГМХ ОПНХЯУНДХР ДЮКЭМЕИЬЕЕ МЮПСЬЕМХЕ ТХГХВЕЯЙНЦН ПЮГБХРХЪ ПЕАЕМЙЮ, БШПЮФЮЧЫЕЕЯЪ Б ДЕТХЖХРЕ ЛЮЯЯШ РЕКЮ, ГЮДЕПФЙЕ ПНЯРЮ Х ХГЛЕМЕМХЪУ Б ОЯХУХВЕЯЙНИ ЯТЕПЕ (ОПХ НАНЯРПЕМХХ АНКЕГМХ Х НЯНАЕММН Б ОЕПХНД СЯХКЕМХЪ ЙНФМШУ БШЯШОЮМХИ Х ДХЮПЕХ ПЕАЕМНЙ ЯРЮМНБХРЯЪ ПЮГДПЮФХРЕКЭМШЛ, ЙЮОПХГМШЛ, ОКЮЙЯХБШЛ, ЯБЮПКХБШЛ, ОКНУН ЯОХР, ОНГФЕ ПЮГБХБЮЧРЯЪ ДЕОПЕЯЯХЪ, ЮОЮРХЪ, БЪКНЯРЭ).
оПХ НРЯСРЯРБХХ ПЮЖХНМЮКЭМНИ РЕПЮОХХ ГЮАНКЕБЮМХЕ ХЛЕЕР ОПНЦПЕЯЯХПСЧЫЕЕ РЕВЕМХЕ ЯН ЯОНМРЮММШЛХ ЙНПНРЙХЛХ ПЕЛХЯЯХЪЛХ Х Я ОНЯРЕОЕММШЛ СЯХКЕМХЕЛ РЪФЕЯРХ ПЕЖХДХБНБ. нЯКНФМЪЕР РЕВЕМХЕ АНКЕГМХ БРНПХВМЮЪ ХМТЕЙЖХЪ, БНГАСДХРЕКХ ЙНРНПНИ (ВЮЫЕ БЯЕЦН ЯРЮТХКНЙНЙЙ, я. albicans, Ю ХМНЦДЮ ЯХМЕЦМНИМЮЪ ОЮКНВЙЮ Х БСКЭЦЮПМШИ ОПНРЕИ) ЛНЦСР АШРЭ НАМЮПСФЕМШ Б ОНЯЕБЕ Я НВЮЦНБ МЮ ЙНФЕ, ЯКХГХЯРШУ НАНКНВЙЮУ ПРЮ, МНЯЮ, ЙНМЗЧМЙРХБ, ЛХМДЮКХМ, НРДЕКЪЕЛНЛ ХГ СЬЕИ, Ю ХМНЦДЮ Б ЙЮКЕ Х ДЮФЕ Б ЙПНБХ. гЮАНКЕБЮМХЕ ВЮЯРН ЯНОПНБНФДЮЕРЯЪ ПЮГКХВМШЛХ МЮПСЬЕМХЪЛХ ЯН ЯРНПНМШ БМСРПЕММХУ НПЦЮМНБ (ОМЕБЛНМХЪ, СБЕКХВЕМХЕ ОЕВЕМХ МЮ 2-3 ЯЛ). б ЙПНБХ АНКЭЬХМЯРБЮ АНКЭМШУ БШЪБКЪЧР ЦХОНУПНЛМСЧ ЮМЕЛХЧ, ЙНРНПЮЪ ОПНЦПЕЯЯХПСЕР ОН ЛЕПЕ СУСДЬЕМХЪ НАЫЕЦН ЯНЯРНЪМХЪ, ОЮДЕМХЪ ЛЮЯЯШ РЕКЮ, НРЯРЮБЮМХЪ Б ТХГХВЕЯЙНЛ ПЮГБХРХХ, КЕИЙНЖХРНГ, СБЕКХВЕМХЕ янщ, ХМНЦДЮ ДН 20-60 ЛЛ/В, ДХЯОПНРЕХМЕЛХЧ ЯН ЯМХФЕМХЕЛ СПНБМЪ НАЫЕЦН АЕКЙЮ, СЛЕМЭЬЕМХЕ ЯНДЕПФЮМХЪ ЙЮКЭЖХЪ, ТНЯТНПЮ, УНКЕЯРЕПХМЮ, ЫЕКНВМНИ ТНЯТЮРЮГШ.
дХТТЕПЕМЖХЮКЭМШИ ДХЮЦМНГ ОПНБНДЪР Я ЯХЯРЕЛМШЛ ЙЮМДХДЮЛХЙНГНЛ, АСККЕГМШЛ ЩОХДЕПЛНКХГНЛ, ЦЕПОЕРХТНПЛМШЛ ДЕПЛЮРХРНЛ, ОСЯРСКЕГМШЛ ОЯНПХЮГНЛ.
кЕВЕМХЕ ЮЙПНДЕПЛЮРХРЮ. дН МЕДЮБМЕЦН БПЕЛЕМХ АНКЭМШУ Б НЯМНБМНЛ КЕВХКХ ЦЮКНХДМШЛХ ОПНХГБНДМШЛХ ЦХДПНЙЯХУХМНКХМЮ (ДХИНДНУХМ, ЩМРЕПНЯЕОРНК), ББЕДЕММШЛХ Б ЙКХМХВЕЯЙСЧ ОПЮЙРХЙС Б 1953 Ц. жЕКЕЯННАПЮГМЕЕ БЯЕЦН ОПХЛЕМЪРЭ ЩМРЕПНЯЕОРНК Б ЯСРНВМНИ ДНГЕ 0,75-1,5 Ц ДН ОНКСВЕМХЪ ЯРНИЙНИ ПЕЛХЯЯХХ (Б ЯПЕДМЕЛ Б РЕВЕМХЕ 3-4 МЕДЕКЭ). оН ХЯВЕГМНБЕМХХ ХГЛЕМЕМХИ МЮ ЙНФЕ, ДХЯОЕОЯХВЕЯЙХУ ЪБКЕМХИ Х Я СКСВЬЕМХЕЛ НАЫЕЦН ЯНЯРНЪМХЪ АНКЭМШУ ДНГС ЩМРЕПНЯЕОРНКЮ ЯМХФЮЧР ДН ЛХМХЛЮКЭМНИ, ОНДДЕПФХБЮЧЫЕИ (НР 0,125 ДН 0,5 Ц), ЙНРНПСЧ ЛНФМН ДЮБЮРЭ Б РЕВЕМХЕ НВЕМЭ ОПНДНКФХРЕКЭМНЦН БПЕЛЕМХ - НР 2 ДН 10 КЕР. еЯКХ ПНДХРЕКХ, ОН ЯБНЕИ ЯНАЯРБЕММНИ ХМХЖХЮРХБЕ, Б ЯБЪГХ Я МЮЯРСОКЕМХЕЛ УНПНЬЕЦН ЯНЯРНЪМХЪ ПЕАЕМЙЮ, ОПЕЙПЮЫЮКХ ЩРС ОНДДЕПФХБЮЧЫСЧ РЕПЮОХЧ, РН БЯЕЦДЮ ОНЪБКЪКХЯЭ РЪФЕКШЕ ПЕЖХДХБШ ГЮАНКЕБЮМХЪ Х БНГМХЙЮКЮ МЕНАУНДХЛНЯРЭ Б ОНБРНПМНИ ЦНЯОХРЮКХГЮЖХХ. яКЕДСЕР ХЛЕРЭ Б БХДС, ВРН ОПНХГБНДМШЕ 8-НЙЯХУХМНКХМЮ, Й ЙНРНПШЛ НРМНЯХРЯЪ ЩМРЕПНЯЕОРНК, ЛНЦСР БШГБЮРЭ НЯКНФМЕМХЪ Б БХДЕ ОЕПХТЕПХВЕЯЙХУ МЕБПХРНБ, ОНПЮФЕМХЪ ЯЕРВЮРЙХ Х ГПХРЕКЭМНЦН МЕПБЮ.
б ОНЯКЕДМХЕ ЦНДШ ГМЮВХРЕКЭМШИ ОПНЦПЕЯЯ Б КЕВЕМХХ ЩРНЦН РЪФЕКНЦН ГЮАНКЕБЮМХЪ ОНКСВЕМ Б ЯБЪГХ Я БМЕДПЕМХЕЛ Б РЕПЮОЕБРХВЕЯЙСЧ ОПЮЙРХЙС ПЮГКХВМШУ ЯНЕДХМЕМХИ ЖХМЙЮ (ЖХМЙЮ НЙХЯЭ, ЯСКЭТЮР Х ЦКЧЙНМЮР), Х ОНЩРНЛС МЕНАУНДХЛНЯРЭ ДКХРЕКЭМНЦН ОПХЛЕМЕМХЪ ЩМРЕПНЯЕОРНКЮ ПЕГЙН ЯНЙПЮРХКЮЯЭ. кСВЬЕ БЯЕЦН ОЕПЕМНЯХРЯЪ ЖХМЙЮ НЙХЯЭ, ОПХ КЕВЕМХХ ЙНРНПНИ АШЯРПЕЕ, ВЕЛ ОПХ ДПСЦХУ ЛЕРНДЮУ, С АНКЭМШУ МЮВХМЮЕР ОПХАЮБКЪРЭЯЪ ЛЮЯЯЮ РЕКЮ, ХЯВЕГЮЧР ХГЛЕМЕМХЪ ЙНФХ Х ЙХЬЕВМШЕ ПЮЯЯРПНИЯРБЮ, СКСВЬЮЕРЯЪ ПНЯР БНКНЯ Х МНЦРЕИ.
═
оПХ МЮГМЮВЕМХХ ОПЕОЮПЮРНБ ЖХМЙЮ ХГЛЕМЕМХЪ МЮ ЙНФЕ МЮВХМЮЧР СЦЮЯЮРЭ СФЕ МЮ 5-7-И ДЕМЭ ОНЯКЕ МЮВЮКЮ КЕВЕМХЪ Х НВЕМЭ АШЯРПН ПЕЦПЕЯЯХПСЧР.
аНКЭМНИ ДНКФЕМ ОНКСВЮРЭ МЕ ЛЕМЕЕ 100-150 ЛЦ ЖХМЙЮ Б ЯСРЙХ. оН ЛМЕМХЧ е. рНПНЙ, МЕНАУНДХЛН МЮГМЮВЮРЭ ДНГС, ЛМНЦНЙПЮРМН ОПЕБШЬЮЧЫСЧ ТХГХНКНЦХВЕЯЙСЧ ОНРПЕАМНЯРЭ Б ЖХМЙЕ (200-400 ЛЦ Б ДЕМЭ). гЮРЕЛ ЯСРНВМСЧ ДНГС ЛНФМН ОНЯРЕОЕММН ЯМХГХРЭ ДН 50 ЛЦ (ЛЕМЭЬЮЪ ДНГХПНБЙЮ БШГШБЮЕР ПЕЖХДХБ). бЯЕ АНКЭМШЕ НВЕМЭ УНПНЬН ОЕПЕМНЯЪР ЖХМЙНРЕПЮОХЧ, ЙНРНПСЧ МЮДН ОПХЛЕМЪРЭ ДКХРЕКЭМН - Б РЕВЕМХЕ ЛМНЦХУ КЕР, РЮЙ ЙЮЙ НМЮ ЪБКЪЕРЯЪ ГЮЛЕЯРХРЕКЭМНИ. яМХФЕМХЕ ДНГХПНБНЙ ОПЕОЮПЮРНБ ЖХМЙЮ, Ю РЮЙФЕ ЙПЮРЙНБПЕЛЕММЮЪ РЕПЮОХЪ (ЙЮЙ Х ОПХ МЮГМЮВЕМХХ ЩМРЕПНЯЕОРНКЮ) ГЮЙНМНЛЕПМН НАСЯКНБКХБЮЕР ПЕЖХДХБ ГЮАНКЕБЮМХЪ.
б ЙНЛОКЕЙЯЕ КЕВЕМХЪ ХЯОНКЭГСЧР ПЮГКХВМШЕ ЯРХЛСКХПСЧЫХЕ ЯПЕДЯРБЮ - АЕКЙНБШЕ ОПЕОЮПЮРШ, С-ЦКНАСКХМ, ХМЯСКХМ Я ЦКЧЙНГНИ, БХРЮЛХМШ ЙНЛОКЕЙЯЮ б, ЮЯЙНПАХМНБСЧ ЙХЯКНРС. оПХ НВЕМЭ РЪФЕКНЛ РЕВЕМХХ ГЮАНКЕБЮМХЪ МЮГМЮВЮЧР РПЮМЯТСГХХ ЙПНБХ Х ОКЮГЛШ, ЦКЧЙНЙНПРХЙНХДШ ОН 0,5-1 ЛЦ МЮ 1 ЙЦ ЛЮЯЯШ РЕКЮ (Б ПЮЯВЕРЕ МЮ ОПЕДМХГНКНМ). оПХ НВЮЦЮУ ОХНЙНЙЙНБНИ ХМТЕЙЖХХ, ЯНОПНБНФДЮЧЫХУЯЪ ОНБШЬЕМХЕЛ РЕЛОЕПЮРСПШ, ОПХЛЕМЪЧР ЮМРХАХНРХЙХ ЬХПНЙНЦН ЯОЕЙРПЮ ДЕИЯРБХЪ ХКХ ОНКСЯХМРЕРХВЕЯЙХЕ ОЕМХЖХККХМШ. яНОСРЯРБСЧЫХЕ ЪБКЕМХЪ ЙЮМДХДНГЮ РПЕАСЧР КЕВЕМХЪ МХЯРЮРХМНЛ Х КЕБНПХМНЛ. оПХ МЮКХВХХ ДХЯАЮЙРЕПХНГЮ ЦПСДМШЛ ДЕРЪЛ ОНЙЮГЮМ АХТХДСЛАЮЙРЕПХМ ХКХ КЮЙРНАЮЙРЕПХМ, Ю ДЕРЪЛ ЯРЮПЬЕ 1 ЦНДЮ - АХТХЙНК. аНКЭМШЕ ДНКФМШ ОНКСВЮРЭ ПЮЖХНМЮКЭМСЧ ДХЕРС. дЕРХ ЦПСДМНЦН БНГПЮЯРЮ ДНКФМШ МЮУНДХРЭЯЪ МЮ ЕЯРЕЯРБЕММНЛ БЯЙЮПЛКХБЮМХХ ФЕМЯЙХЛ ЛНКНЙНЛ. мЮПСФМН, Б ГЮБХЯХЛНЯРХ НР УЮПЮЙРЕПЮ ОНПЮФЕМХЪ ЙНФХ, ХЯОНКЭГСЧР БНДМШЕ 1% ПЮЯРБНПШ ЮМХКХМНБШУ ЙПЮЯНЙ, ХМДХТТЕПЕМРМШЕ ОЮЯРШ ХКХ ЛЮГХ Я БХЯЛСРНЛ, ХУРХНКНЛ, МЮТРЮКЮМНЛ Б 2-3 % ЙНМЖЕМРПЮЖХХ.
оПНЦМНГ ОПХ ЮЙПНДЕПЛЮРХРЕ. рЪФЕКНЕ РЕВЕМХЕ АНКЕГМХ ОПХ МЕПЮЖХНМЮКЭМНЛ КЕВЕМХХ НАШВМН ОПХБНДХР Й КЕРЮКЭМНЛС ХЯУНДС, МЮЯРСОЮЧЫЕЛС Б ОЕПБШЕ ЦНДШ ФХГМХ ПЕАЕМЙЮ ХГ-ГЮ ХЯРНЫЕМХЪ НПЦЮМХГЛЮ Х ОПХЯНЕДХМЕМХЪ ХМТЕЙЖХХ, НЯНАЕММН ПЕЯОХПЮРНПМНИ. лЕФДС РЕЛ ЛНЦСР МЮАКЧДЮРЭЯЪ Х ЯРЕПРШЕ ТНПЛШ ЩМРЕПНОЮРХВЕЯЙНЦН ЮЙПНДЕПЛЮРХРЮ, ЙНЦДЮ ОПХ МЮКХВХХ РХОХВМШУ ЙНФМШУ БШЯШОЮМХИ НРЯСРЯРБСЕР ДХЮПЕЪ, МНЦРХ Х БНКНЯШ МЕ ХГЛЕМЕМШ, ГЮДЕПФЙЮ ПНЯРЮ Х МЮПЮЯРЮМХЪ ЛЮЯЯШ РЕКЮ БШПЮФЕМШ ЯКЮАН. бНГЛНФМН ЯЛЪЦВЕМХЕ ГЮАНКЕБЮМХЪ Й ОЕПХНДС ОНКНБНЦН ЯНГПЕБЮМХЪ Х ДЮФЕ, ХМНЦДЮ, ЯОНМРЮММНЕ ХГКЕВЕМХЕ. нДМЮЙН Х С БГПНЯКШУ АНКЭМШУ ОПЕЙПЮЫЕМХЕ КЕВЕМХЪ, ЙЮЙ ОПЮБХКН, ОПХБНДХР Й ПЕЖХДХБС Х СУСДЬЕМХЧ РЕВЕМХЪ АНКЕГМХ.
аНКЭМШЕ ДНКФМШ МЮУНДХРЭЯЪ ОНД ОНЯРНЪММШЛ ДХЯОЮМЯЕПМШЛ МЮАКЧДЕМХЕЛ Х ОНКСВЮРЭ ОНДДЕПФХБЮЧЫХЕ ДНГШ ОПЕОЮПЮРНБ ЖХМЙЮ. J. Baudon БШЯЙЮГШБЮЕР ОПЕДОНКНФЕМХЕ Н МЕНАУНДХЛНЯРХ ОПХЛЕМЕМХЪ ЖХМЙЮ ЛНФЕР АШРЭ ДЮФЕ Б РЕВЕМХЕ БЯЕИ ФХГМХ. щРН НЯНАЕММН БЮФМН С КХЖ ФЕМЯЙНЦН ОНКЮ, СВХРШБЮЪ ПХЯЙ НАНЯРПЕМХЪ АНКЕГМХ ОПХ АЕПЕЛЕММНЯРХ, ЮАНПРЮУ Х БНГЛНФМНЯРЭ ПЮГБХРХЪ С МНБНПНФДЕММШУ СПНДЯРБ, НАСЯКНБКЕММШУ МЕДНЯРЮРНВМНЯРЭЧ ЖХМЙЮ.